PCI术后双联抗血小板治疗危险性急性上消化道出血的危险因素分析
田苗 范亚林 王梅英 侯云生
冠心病为心血管疾病中排名第一的死亡诱因,而目前临床上治疗此病的主要方式为经皮冠状动脉介入治疗(PCI术),其可有效的改善血流再灌注,从而降低心血管疾病的死亡率[1]。在PCI术后应用抗血小板聚集药物可有效减少心脏事件的发生。阿司匹林广泛用于心脑血管疾病和外周动脉硬化性疾病的治疗,尤其对急性冠状动脉综合征和PCI术后患者。但有研究指出PCI术后应用双联抗血小板(阿司匹林+氯吡格雷)要优于单一抗血小板药物治疗[2,3]。目前临床多采用阿司匹林联合氯吡格雷的双联抗血小板治疗。单独应用抗血小板药物易出现消化道症状,如恶心、呕吐、反酸、上腹不适等,甚者出现上消化道出血等并发症,联合使用双联药物而带来消化道损伤、出血的风险会明显增加[4],危险性急性出血如不及时诊治,则会严重威胁患者的生命[5,6]。危险性急性上消化道出血在24 h内上消化道大量出血致血流动力学紊乱、器官功能障碍。这类危险性出血临床占有的比例为15%~20%。危险性上消化道出血的预测指标包括难以纠正的低血压、鼻胃管抽出物可见红色或咖啡样胃内容物、心动过速、血红蛋白进行性下降或<80 g/L[7]。危险性急性上消化道出血的治疗非常棘手,病死率极高,给患者带来巨大经济负担和生命威胁。因此如何权衡利弊,在减少心脑血管疾病风险的同时,尽量避免出现危险性急性上消化道出血,是心血管内科医生面临的重要挑战和课题。本研究通过回顾性分析了白求恩国际和平医院180例住院患者的临床资料,探讨了PCI术后使用双联抗血小板药物治疗导致危险性急性上消化道出血的情况及分析了其危险因素。旨在为降低PCI术后应用双联抗血小板药物出现危险性急性上消化道出血发生率提供理论依据,为临床心血管医生管理PCI术后使用双联抗血小板药物治疗的患者提供指导。
1 资料与方法
1.1 一般资料 选择2018年2月至2019年6月在我院心内科住院,行PCI术且应用双联抗血小板治疗的180例,其中男105例,女75例;年龄33~85岁,平均年龄(66.89±8.58)岁。纳入标准:(1)所有患者符合冠心病诊断标准[7],并行PCI术;(2)术后均应用阿司匹林联合氯吡格雷的双联抗血小板治疗并超过7 d;(3)病例资料完整;(4)均明确并自愿加入本研究。排除标准:(1)合并其他原因引起的上消化道出血或消化道溃疡者;(2)合并消化道肿瘤或恶性肿瘤,肝硬化伴食管、胃底静脉曲张等严重器质性疾病;(3)合并血液病及具有出血倾向的其他疾病;(4)合并大便潜血实验假阳性。
1.2 分组 根据是否出现危险性急性上消化道出血,将其分为危险性急性消化道出血组(出血组24例)和对照组(包含无出血者、非危险性急性上消化道出血者共156例)2组。根据急性上消化道出血急诊诊治流程专家共识将危险性急性上消化道出血确定为在24 h内上消化道大量出血致血流动力学紊乱、器官功能障碍者[7,8]。
1.3 观察指标 年龄、性别、年龄、体重指数(BMI)、吸烟史、饮酒史、用药史(合并抗凝药华法林、阿司匹林、NSAID药物)、既往病史(消化道病史溃疡或消化道出血史,幽门螺旋杆菌感染病史)、高血压病史、糖尿病病史、脑血管病史)情况、及实验室指标血红蛋白(Hb)、血小板(PLT)、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、肌酐(Cr)。
1.4 研究方法 采用回顾性研究方法,对收集的所有患者的临床资料进行比较分析。

2 结果
2.1 一般临床资料 对照组平均年龄(45.34±19.23)岁,女性42.30%;出血组平均年龄(60.64±18.57)岁,女性37.50%。2组间性别比差异无统计学意义(χ2=0.447,P>0.05);年龄差异有统计学意义(χ2=2.013,P<0.05),出血组患者平均年龄明显高于对照组。2组体重指数(BMI) (χ2=3.265,P>0.05)、饮酒史(χ2=5.492,P>0.05)无明显差异。而吸烟史、消化性溃疡出血史、合并高血压病、冠心病、脑梗死病史,口服华法林史、阿司匹林、非甾体抗炎药(NSAIDS)等病史,差异有统计学意义(P<0.05)。见表1。

表1 不同临床因素条件下危险性急性上消化道出血情况比较 例(%)
2.2 实验室指标 出血组具有Hb(P<0.05)、PLT降低(P<0.05)、ALT(P>0.05)、AST(P>0.05)、Cr升高(P<0.05)。见表2。

表2 不同实验室指标中危险性急性上消化道出血情况比较 例(%)
2.3 多因素分析结果 通过上述发现以差异有统计学意义的单因素为自变量,以是否出现危险性急性消化道出血为因变量,进行多因素 Logistic回归分析,寻找出血的危险因素,最终确定年龄、吸烟史、消化性溃疡出血史、高血压病史,口服华法林史,合并急性脑梗死,Hb减低、PLT异常、Cr升高均为抗血小板药物组独立危险因素。见表3。

表3 PCI术后使用双联抗血小板药物治疗导致危险性急性上消化道出血的多因素分析
2.4 既往史、个人史、用药史的单因素分析 出血组中吸烟史、消化性溃疡出血史、合并高血压病、冠心病、脑梗死病史、口服华法林史、阿司匹林、非甾体抗炎药(NSAIDS)等病史,合并急性脑梗死易出现出血。多出现Hb减低、PLT异常、Cr升高的患者较多。且年龄偏大,两两比较差异均有统计学意义(P<0.05)。2组在性别、饮酒史、BMI差异无统计学意义(P>0.05)。见表4。
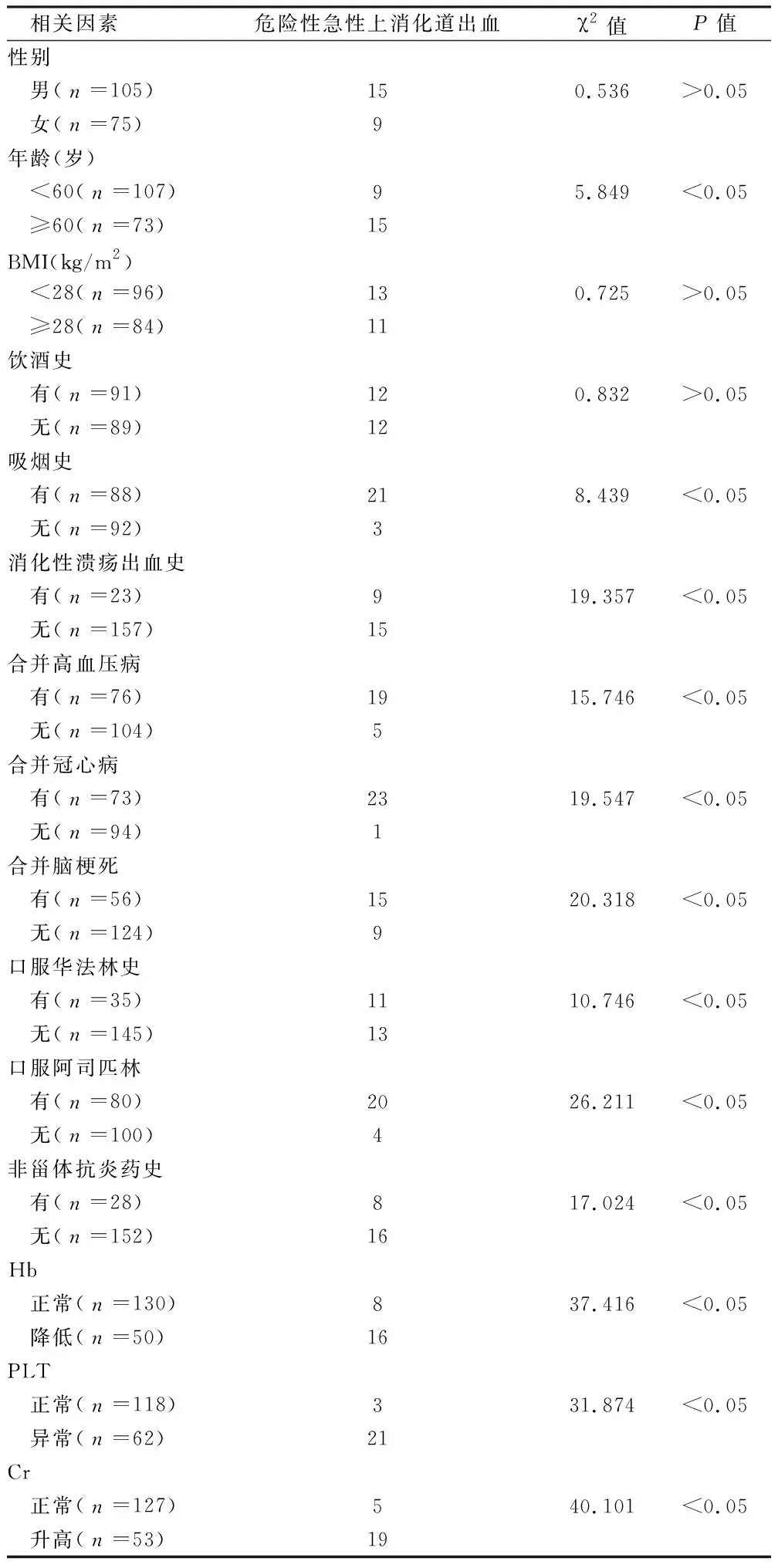
表4 不同单因素分析危险性急性上消化道出血情况比较 例
3 讨论
目前急性冠状动脉综合征(ACS)患者的主要治疗手段为PCI治疗。PCI术是由瑞士的学者首次开展,随着PCI技术日益成熟,逐渐在临床广泛应用[9]。术后有效的抗血小板和抗血栓药物是急性冠状动脉综合征患者PCI术后重要治疗策略,显著改善了的缺血结局。阿司匹林联合氯吡格雷的双抗治疗是目前急性冠状动脉综合征患者PCI术后的标准治疗方案[10,11]。
然而,双抗治疗可以增加消化道出血的的风险、住院时间、住院费用和不良临床结局。然而,随着抗血小板药物的长期、广泛应用,尤其是上消化道出血发生率日渐增多,即使低剂量阿司匹林仍可增加2~4倍上消化道出血风险[12]。而阿司匹林与氯吡格雷双抗治疗出现上消化道出血的风险是单一药物治疗的2~4倍[13]。有研究指出,130例ACS患者接受PCI术,约有2.5%发生上消化道出血[14]而一项大样本研究的结果表明双抗血小板药物是出现上消化道出血的独立危险因素[15]。Abbas等[16]对3130例急性心肌梗死患者行PCI,发现术后出现消化道出血者占2.3%;Ibanez等[17]开展的一个大样本研究显示服用双联抗血小板聚集药物导致上消化道出血的OR值为3.4。本资料也显示,180例服用双联抗血小板聚集药物患者的出血率高6.67%。双抗治疗所引发的上消化道出血可能主要与药物的作用机制相关。阿司匹林增加消化道出血风险的主要机制为(1)可抑制血栓素A2所介导的血小板凝集[18];(2)可破坏PGI2所起到的胃黏膜保护作用[19]。氯吡格雷主要阻碍血小板释放生长因子 (如血管内皮生长因子),从而抑制血管的增生,故其可延缓溃疡愈合,损害胃黏膜,阻碍止血过程[20]。所以术后双抗治疗引起的上消化出血是PCI术后最常见的非心脏性的长期并发症,其对预后结局的影响与心脏缺血性相当,成为一个棘手的问题[21,22]。而危险性急性上消化道出血更是上消化道出血中最严重的一种,随时可能危及患者生命。因此,明确抗血小板药物相关消化道出血的危险因素,及时采取有效防治措施,对预防危险性急性上消化道出血发生和预后意义重大。
本研究中年龄≥60岁的患者中,出血率达8.33%。有研究指出,低剂量阿司匹林相关的上消化道出血风险呈年龄相关性,每增加1岁,发生率增加2.3%[22]。既往研究报道,其他药物相关性胃溃疡伴出血NSAIDs相关性胃溃疡伴出血也多发于老年人,分析其原因可能是老年患者机体功能减退,其胃黏膜呈退行性病变功能减退,使其防御功能下降[21];同时肝肾功能也减退,药物清除能力下降,造成体内双抗药物浓度上升,增加了消化道面膜损伤引发消化道出血的风险[23]。同时因老年人因营养不良、血管动脉粥样硬化等原因导致黏膜血流量减少,从而使胃黏膜上皮修复能力减退[19],所以老年人更易合并危险性急性上消化道出血,这也符合本研究结果。老年人在使用抗血小板药物治疗时,应更加慎重。
本研究中也显示了吸烟史是其独立危险因素。探究其原因,可能是长期吸烟使胃壁细胞异常增生,从而使胃酸分泌增多,进一步抑制胰腺分泌产生离子[24],胃十二指肠黏膜内合成前列腺素、黏液量分泌和黏膜血流均减少[25],进一步损伤消化道屏障的保护[14]。同时还有研究发现,吸烟能够抑制血液中一氧化氮合酶活性及胃黏膜组织生成表皮生长因子从而延缓溃疡的愈合[26]。此外,吸烟能减少促进溃疡黏膜的修复和保护的鸟氨酸脱羧酶合成减少[27]。因此术后戒烟尤为重要。
而对于既往合并高血压病史、冠心病病史、脑梗死病史的患者,通常会合并动脉粥样硬化,使得动静脉血流减少,会影响胃粘膜再生修复能力,增加消化道出血的风险。对于急性脑梗死患者,其并发上消化道出血大多数为应急性出血。可能是因为脑水肿、颅内压增高压迫下丘脑等, 造成下丘脑、脑干血流量减少,从而形成应激性溃疡。所以高血压病史、冠心病史、脑梗死病史是抗血小板药物相关危险性急性上消化道出血的独立危险因素。与本试验结果相一致。
既往存在消化性溃疡或消化道出血的患者中,出血风险将显著增加。有研究指出阿司匹林联合氯吡格雷合出现消化性出血的发生率为1.3%,而合并消化性溃疡或出血史消化性溃疡则高达12%[28]。用药前使用非甾体消炎药和合并幽门螺杆菌感染也是重要的危险因素[29],建议准备长期使用抗血小板药物的患者,在疾病允许的情况下停用非甾体消炎药、同时使用前检测并根除幽门螺杆菌,尽可能减少消化道出血发生率。
术前Hb、PLT、Cr异常也是术后应用双抗治疗造成上消化道出血的危险因素[30]。本实验也有这个发现。患者术前凝血功能异常,本身就容易出现出血,再使用影响对抗血小板的药物,进一步加重出血风险。血红蛋白的减少,会造成血流减慢且供血不足,消化道黏膜的屏障保护功能将受损。而肝肾功能异常,会造成药物清除障碍、药物蓄积,增加对胃黏膜的损伤,从而增加出血风险。术前的常规检查对于术后抗血小板药物的应用十分关键[31]。
综上我们可以看出:年龄≥60岁;既往有吸烟史、高血压病史、消化道出血病史、口服华法林史;合并急性脑梗死;Hb减低、PLT异常、Cr升高的患者易出现危险性急性上消化道出血(P<0.05),均是PCI术后双联抗血小板治疗出现危险性急性上消化道出血的独立危险因素。目前,是否常规加用PPI仍存在很大争议,但对于高危患者,国内外专家已达共识,建议同时加用PPI治疗,预防上消化道出血,尽量避免因上消化道大出血诱发或加重缺血性心脑血管事件的再发生[20]。术后使用抗血小板药物时要做好风险评估,重视高危因素,定期监测出血指标,指导药物使用与挑战。高危人群病情允许时尽早联用PPI药物降低PCI术后应用双抗治疗引起上消化道出血的危险性。临床医生最大限度地减少相关危险因素带来的危险性急性上消化道出血,为患者提供更加有效的治疗。

