腹腔镜与开腹胃癌D2根治术治疗进展期胃癌患者的效果
陈立军
凤城市中医院外一科 (辽宁凤城 118100)
胃癌D2根治术是治疗进展期胃癌患者的标准术式[1]。在腹腔镜技术未得到推广前,开腹胃癌D2根治术是进展期胃癌患者的主要治疗方法,但其具有创伤大、术后并发症多等劣势。腹腔镜技术的出现在很大程度上避免了上述缺点,其微创优势在短时间内迅速得到患者和医师的青睐,但是由于临床应用时间并不长,所以其远期治疗效果尚不明确。目前,临床采用腹腔镜胃癌D2根治术治疗进展期胃癌患者仍存有争议[2]。本研究旨在探讨腹腔镜与开腹胃癌D2根治术治疗进展期胃癌患者的效果,现报道如下。
1 资料与方法
1.1 一般资料
选择2016年7月至2018年7月凤城市中医院收治的120例进展期胃癌患者,按患者意愿分配到两组,各60例,试验组男37例,女23例;年龄41~72岁,平均(51.92±7.73)岁;黏液状腺癌42例,乳头状腺癌14例,管状腺癌4例。对照组男39例,女21例;年龄42~70岁,平均(53.22±7.19)岁;黏液状腺癌39例,乳头状腺癌11例,管状腺癌10例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:TNM分期Ⅲ~Ⅳ期;未合并其他消化系统疾病;未合并并严重心、脑、肝、肾、血液系统疾病;无手术禁忌证;患者均签署手术同意书。排除标准:癌细胞侵袭胃部大面积浆膜层;有远处转移及广泛器官转移;术前接受过放化疗等治疗。
1.2 方法
试验组接受腹腔镜胃癌D2根治术治疗:采用全身麻醉,患者取截石位,脐孔穿刺建立CO2气腹;采用弧形五孔法,镜体置入后先仔细探查,然后逐步扫清胃网膜右血管至胃网膜左血管淋巴结、肠系膜上静脉淋巴结、幽门下淋巴结、肝十二指肠韧带内沿肝动脉淋巴结、幽门上淋巴结、肝总动脉前后淋巴结、脾动脉近端及胃左动脉淋巴结、腹腔干淋巴结,之后于上腹部做一5~6 cm的切口进入腹腔切断食管;术中对食管切缘及胃切缘进行快速冰冻病理切片,确定切缘无癌细胞残留,于食管断端做荷包,用吻合器钉钻入食管,收紧荷包缝线,然后提出胃部,距肿瘤5 cm处钳断大弯侧胃体,残端开放,并离断小弯侧胃体,胃腔用0.9%氯化钠注射液反复冲洗,最后用吻合器进行食管胃后壁吻合,术后留置引流管。
对照组接受开腹胃癌D2根治术治疗:采用全身麻醉,取腹部正中处左绕脐切口,长约20 cm,患者体位、淋巴结清扫及远端胃切除方法同试验组。
1.3 临床评价
比较两组手术时间、术中出血量、清扫淋巴结总数、术后肛门排气时间、进食流质饮食时间、镇痛药物使用次数、下床活动时间、住院时间及术后并发症发生情况。
1.4 统计学处理
2 结果
2.1 两组手术相关指标及术后各项指标比较
试验组术中出血量、镇痛药物使用次数均少于对照组,术后肛门排气时间、进食流质饮食时间、下床活动时间、住院时间均短于对照组,但手术时间长于对照组,差异均有统计学意义(P<0.05);两组清扫淋巴结总数比较,差异无统计学意义(P>0.05),见表1。
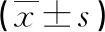
表1 两组手术相关指标及术后各项指标比较
2.2 两组术后并发症发生率比较
试验组术后发生吻合口瘘3例,胃瘫1例,并发症发生率为6.67%;对照组术后发生切口感染3例,吻合口瘘7例,胃瘫2例,肺部感染3例,并发症发生率为25.00%。试验组术后并发症发生率低于对照组,差异有统计学意义(P<0.05)。
3 讨论
胃癌是我国常见的恶性肿瘤,发病早期确诊率较低,多数患者在确诊时已处于中晚期,又被称为进展期胃癌。进展期胃癌的5年生存率低,胃癌D2根治术是治疗该疾病的标准术式。在腹腔镜辅助下行胃癌D2根治术是近年来的研究热点。根治性切除至少要满足2个要求,一是彻底切除病灶,二是彻底清扫胃周第二站淋巴结[3]。能否应用腹腔镜技术进行根治术可通过这两方面来判断。由于进展期胃癌的淋巴结转移率为60%~70%,故清扫淋巴结极为重要[4]。腹腔镜根治术既能保证足够的切缘,其淋巴结清扫数量也与开腹手术相当[5]。虽然腹腔镜根治术的手术时间稍延长,但其术后并发症发生率显著降低,有利于提高患者术后近期生命质量。本研究结果显示,两组清扫淋巴结总数比较,差异无统计学意义(P>0.05);试验组术中出血量、痛药物使用次数少于对照组,术后肛门排气时间、进食流质饮食时间、下床活动时间、住院时间均短于对照组,差异均有统计学意义(P<0.05);试验组术后并发症发生率低于对照组,差异有统计学意义(P<0.05)。
腹腔镜胃癌D2根治术需遵循的原则与传统开腹手术相同,在术中操作时需注意熟练掌握相关解剖学特征,将病灶整块切除,保证足够的切缘,彻底清扫淋巴结,且尽可能减少对胃的翻动,避免肿瘤细胞脱落种植[6]。本研究采取自下而上、从左到右、先大弯后小弯的淋巴结清扫顺序,这样不仅能减少翻动病灶部位,还能缩短手术时间。
综上所述,腹腔镜胃癌D2根治术治疗进展期胃癌患者较开腹手术优势明显,具有创伤小、术后并发症少的特点。

