子宫血管电凝宫颈缝合与宫颈线圈套扎在腹腔镜次全切除术中的应用对比
戴泽果 陈瑾 林小丹
随着近些年来医疗器械设备的不断发展,腹腔镜的应用也越来越广泛,被用在各手术操作中[1]。利用腹腔镜能够使病变部位以及周围组织和血管清晰呈现在术者面前,提高手术质量。腹腔镜下子宫次全切除术一般适用于子宫肌瘤、子宫内膜增生等病症,具有较好的临床效果[2,3]。腹腔镜下子宫次全切除术的关键之处在于尽可能减少患者手术过程中的出血量,这是每个腹腔镜医生都非常关注的问题[4-6]。出血后及时止血是非常重要的,关乎着患者后期预后效果,对于手术操作不熟练或手术经验缺乏的医师来说,进行及时有效的止血是一个大的难题,如果操作不当则可能会对患者造成其他伤害[7]。腹腔镜下子宫次全切术止血的要点在于子宫血管与宫颈处,因此本次研究对要进行腹腔镜下子宫次全切除术的患者运用电凝宫颈缝合和宫颈线圈套扎两种方法,观察其临床效果。现报告如下。
1 资料与方法
1.1 一般资料 选取本院2017年6月~2019年6月接收的60例需要进行腹腔镜下子宫次全切除术患者作为研究对象。纳入标准:①经患者本人知情同意,经医院伦理委员会批准;②子宫小于孕4个月;③子宫腺肌症需行子宫切除而坚决要求保留宫颈者;④因其他疾病需切除子宫体而保留宫颈者。排除标准:①有恶性肿瘤者;②有心血管疾病者;③有肝、肾等其他重要器官重大疾病者;④有手术禁忌史者;⑤有精神疾病史,存在认知障碍无法与人进行正常沟通交流者;⑥有凝血功能障碍者。采用随机数字表法将患者分为A组和B组,每组30例。A组平均年龄(40.35±4.89)岁;平均体重(60.43±10.34)kg;子宫肌瘤18例,子宫内膜增生10例,其他2例。B组平均年龄(40.28±4.93)岁;平均体重(60.86±10.47)kg;子宫肌瘤19例,子宫内膜8例,其他3例。两组患者一般资料比较差异无统计学意义 (P>0.05),具有可比性。
1.2 方法 A组进行子宫血管电凝宫颈缝合,B组采取宫颈线圈套扎。所有患者入院后均进行肝肾功能、血常规、凝血指标、心电图、传染病常规检查等。告知患者术前注意事项、手术风险性及并发症,对心情沉郁、对手术抱有害怕心理的患者进行相关心理辅导,减少患者不安情绪。手术前做好器械、消毒准备。首先对患者进行全身麻醉,取膀胱截石位,巾钳钳夹脐孔两侧皮肤,用柳叶尖刀在脐孔正中切1 cm小切口,Veress针放入切口内,缓慢穿刺入腹腔。其针尾连接含生理盐水的小针筒,确认在腹腔后充入CO2,气腹压达13 mm Hg(1 mm Hg=0.133 kPa)。让患者保持头低脚高体位,选取左下腹脐与髂前上棘连线中点、右侧相对应位置为第二、第三穿刺点。利用腹腔镜观察患者子宫大小以及周围血管与组织,进行整个盆腔的探查,将举宫器械放入患者阴道内,上举宫颈。双极、超声刀电凝切断患者双侧输卵管系膜、双侧子宫圆韧带、双侧卵巢固有韧带。剪开子宫膀胱反折腹膜和两侧阔韧带前叶,继续分离膀胱反折腹膜,下推膀胱,注意分清层次,利用电凝分离后将膀胱推至宫颈外口,向两侧分离至可看见子宫动脉。
A组采用子宫血管电凝宫颈缝合。电凝切断双侧子宫动静脉,见子宫表面苍白颜色,旋切器分次旋切取出子宫体组织,2-0号微乔线连续缝合宫颈残端。冲洗腹盆腔,检查有无出血现象,确保无误后进行关腹缝合。
B组采用宫颈线圈套扎。分离子宫旁组织后利用2-0微乔自制圈套扎宫颈内口,然后旋切器分次旋切取出子宫体组织,再次自制圈套扎宫颈内口。冲洗腹盆腔,检查有无出血现象,确保无误后进行关腹缝合。两组患者术后均进行密切检测,观察患者生命体征变化。
1.3 观察指标及判定标准 ①比较两组患者手术基本情况,包括手术时间、术中出血量和住院时间;②比较两组患者术后疼痛情况,利用VAS作为判断依据,标尺“0~10”表示为不同程度的疼痛,0分表示没有疼痛,10分表示最强烈的疼痛[8];③比较两组患者术后并发症发生情况。
1.4 统计学方法 采用SPSS21.0统计学软件对研究数据进行统计分析。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者手术基本情况比较 两组患者住院时间比较差异无统计学意义(P>0.05);B组患者手术时间短于A组,术中出血量少于A组,差异均有统计学意义(P<0.05)。见表 1。
表1 两组患者手术基本情况比较(±s)
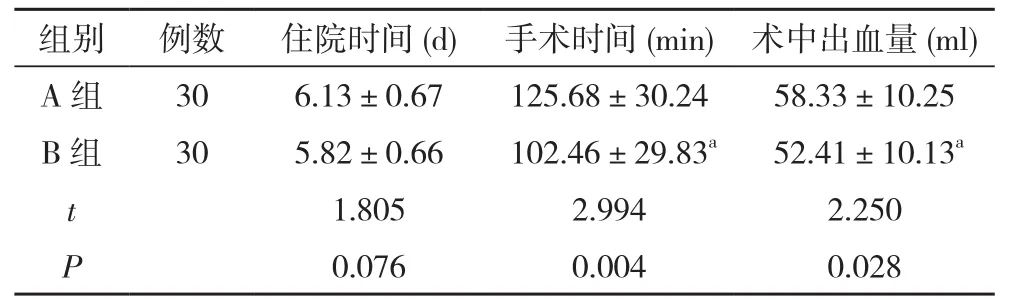
表1 两组患者手术基本情况比较(±s)
注 :与A 组比较,aP<0.05
组别 例数 住院时间(d) 手术时间(min) 术中出血量(ml)A 组 30 6.13±0.67 125.68±30.24 58.33±10.25 B 组 30 5.82±0.66 102.46±29.83a 52.41±10.13a t 1.805 2.994 2.250 P 0.076 0.004 0.028
2.2 两组患者术后VAS评分比较 两组患者术后VAS评分比较差异无统计学意义(P>0.05)。见表2。
表2 两组患者术后VAS评分比较(±s,分)

表2 两组患者术后VAS评分比较(±s,分)
注 :与A 组比较,aP>0.05
组别 例数 VAS评分A组 30 2.35±1.01 B组 30 1.98±1.02a t 1.412 P 0.163
2.3 两组患者术后并发症发生情况比较 A组患者术后并发症发生率为13.33%(4/30),与B组患者的6.67%(2/30)比较差异无统计学意义 (χ2=0.741,P=0.389>0.05)。
3 讨论
腹腔镜下子宫次全切除术具有创口小、出血少、恢复快等优点,能够在切除病灶的同时最大程度地保留盆底、阴道以及子宫颈的完整性,保持正常性功能,减少传统开腹手术对患者造成的疼痛,提高患者的生活质量[9,10]。越来越多的文献资料表明运用腹腔镜下子宫次全切除术能够有效维持患者膀胱的正常功能,预防阴道内发生细菌感染,因此该术式也受到越来越多临床医师的使用。腹腔镜下子宫次全切除术如何减少出血、处理子宫血管是至关重要的问题,关系患者后期的预后效果以及复发情况[11]。现对子宫血管的处理方法多采取紧贴宫颈缝扎、电凝宫颈缝合以及宫颈线圈套扎等[12]。本次研究选取的就是电凝宫颈缝合和宫颈线圈套扎这两种方式。
通过本次研究发现,两组患者住院时间、术后并发症发生率比较差异无统计学意义(P>0.05),表明这两种方法都是安全可行的,不会对患者造成较大伤害。A组利用子宫血管电凝宫颈缝合,通过电凝切断双侧子宫动静脉后再进行缝合能够有效避免电凝后组织坏死脱落导致后期腹腔内发生出血现象,也增加了一定的手术时间,具有较高安全性,但在使用电凝分离时需注意与其他正常组织保持距离,避免伤到其他组织。B组运用宫颈线圈套扎法同样具有良好的效果,不需要进行缝合,用自制线圈进行两次套扎即可,操作过程要更为简单一些,且无需担心电凝对其他组织造成伤害,对医者的要求低一些,更适合基层医院使用。经本次研究发现运用宫颈线圈套扎的患者手术时间和术中出血量都要少于使用电凝宫颈缝合的患者,除此之外差别不大,均能够安全有效地处理子宫血管,安全可靠。这与谭细凤等[13]研究结果相符。
综上所述,对腹腔镜下子宫次全切除术运用电凝宫颈缝合法或宫颈线圈套扎法都是安全可行的,但宫颈线圈套扎法所需时间更短,能够更有效地控制术中出血量,更适合刚接触腹腔镜手术医师,其操作更为简单。

