不同血脂水平多囊卵巢综合征患者血糖和血清胰岛素的影响
邱德稳
江西省妇幼保健院检验科,江西南昌 330006
多囊卵巢综合征(PCOS)是一种常见的妇科内分泌疾病, 其发病机制尚不明确,胰岛素抵抗和高雄激素血症被认为是其发生的始动和中心因素[1]。该病临床上常表现为稀发排卵、高雄激素血症且常伴有肥胖、血糖血脂异常、血压升高等代谢紊乱的表现[2-3],因此PCOS患者是发生代谢综合征的高危人群,其糖耐量减低和糖尿病的发生率明显高于普通女性群体[4]。在人工干预下, PCOS患者即使能够成功受孕,在妊娠过程中,其出现糖耐量受损,发生妊娠期糖尿病及不良妊娠结局的风险也要高于健康孕妇[5]。PCOS患者妊娠期糖尿病和心血管疾病的发病风险较高[6]。本研究拟通过75 g口服葡萄糖耐量试验(OGTT)、胰岛素释放实验来比较不同血脂水平的PCOS患者和正常孕前保健的妇女在糖代谢和胰岛素抵抗水平上的差异及血脂作为替代因素对PCOS患者胰岛素抵抗的诊断效果,为临床上PCOS的诊治提供帮助。
1 资料与方法
1.1一般资料 选取2018年1月至2019年1月本院收治137例PCOS患者作为研究对象,PCOS诊断标准符合2003年美国生殖医学会提出的鹿特丹标准[7],年龄为18~40岁。PCOS患者中三酰甘油(TG)>1.69 mmol/L患者59例作为高血脂组,TG≤1.69 mmol/L患者78例作为血脂正常组;PCOS患者中以稳态模型评估的胰岛素抵抗指数(HOMA-IR)≥2.5患者61例作为胰岛素抵抗组,HOMA-IR<2.5患者76例作为非胰岛素抵抗组。另选取同期正常孕前保健妇女74例作为对照组,年龄为22~41岁。对照组妇女月经规则、无高雄激素血症及表现并排除其他器质性病变。各组检测前3个月均清淡饮食并无大量剧烈运动,以保证血脂水平无异常波动。
1.2方法 (1)所有研究对象检测空腹状态下的血脂指标TG、总胆固醇(CHOL)、低密度脂蛋白(LDL)水平;(2)所有研究对象分别行OGTT和胰岛素释放实验。分别抽取研究对象空腹及餐后1 h、2 h静脉血3 mL,37 ℃温育30 min,3 500 r/min离心10 min备用。全自动生化分析仪检测各组空腹及餐后1 h 、2 h血糖水平;全自动化学发光免疫分析仪检测各组空腹及餐后1 h、2 h胰岛素水平。所有试剂均为配套试剂且严格遵照试剂说明书步骤进行检测。计算各组HOMA-IR,公式为HOMA-IR=空腹血糖(mmol/L)×空腹胰岛素(μU/mL)/22.5。
2 结 果
2.1各组血糖、血清胰岛素水平比较 高血脂组和血脂正常组血糖、血清胰岛素水平均高于对照组,高血脂组血糖、血清胰岛素水平高于血脂正常组,差异均有统计学意义(P<0.05)。见表1。
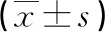
表1 各组血糖、血清胰岛素水平比较

注:1为TG,2为LDL,3为CHOL,4为参考线。
2.2血脂诊断PCOS胰岛素抵抗的ROC曲线分析 以非胰岛素抵抗组为阴性,胰岛素抵抗组为阳性,采用ROC曲线来评价TG、LDL、CHOL对PCOS患者胰岛素抵抗的诊断效果。见图1。结果显示:各组血脂指标中,TG对PCOS胰岛素抵抗诊断效能较高,其ROC曲线下面积为0.786,经计算其最佳截点值为1.36 mmol/L,灵敏度和特异度分别为81.6%和67.3%。LDL和CHOL的曲线下面积分别为0.682和0.592。
3 讨 论
PCOS是一种影响妇女生育和代谢功能的复杂疾病。在育龄妇女中PCOS的发病率为7%~10%,在不孕妇女中PCOS的发病率为40%~60%,是目前导致不孕的主要疾病之一[8]。PCOS发病机制中,高雄激素血症和胰岛素抵抗被认为是其发生的始动及中心因素,而胰岛素抵抗和高雄激素血症的发生关系十分密切[9]。有研究表明,由于胰岛素抵抗导致的高胰岛素血症可促进卵巢胞膜细胞合成雄激素并抑制肝脏源性性激素结合蛋白合成,从而增加血液中游离睾酮水平[10-11]。血中过高的雄激素使未成熟的卵泡闭锁而导致不排卵。PCOS患者的脂肪代谢也会发生紊乱,过高的雄激素水平会刺激脂肪分解,生成游离脂肪酸,增多的游离脂肪酸刺激胰岛β细胞进一步分泌胰岛素[12]。游离脂肪酸在腹部等部位堆积,造成中心性肥胖。有研究表明PCOS患者肥胖率为30%~75%[13]。肥胖患者胰岛素敏感性降低,从而加重胰岛素抵抗。因此,高雄激素血症、胰岛素抵抗和肥胖相互促进,共同促进PCOS的发生和发展[14]。
本研究PCOS患者空腹血糖、餐后1 h及2 h血糖水平较对照组都有明显的升高,说明与对照组相比,PCOS患者的糖耐量呈降低趋势。PASQUALI等[15]研究表明,在PCOS患者中30%~40%会发生糖耐量受损或进展为糖尿病,相较于同种族的同龄妇女,糖耐量受损和糖尿病的发生风险分别增加4倍和7倍。在对PCOS的治疗过程中,必须重视这一部分具有糖尿病风险的患者,避免其糖代谢的进一步恶化。血脂的升高增加了PCOS患者罹患动脉粥样硬化等心血管疾病的风险[16]。两组PCOS患者的空腹胰岛素及餐后1 h及2 h胰岛素水平显著高于对照组,且高血脂组亦显著高于血脂正常组,说明PCOS患者对胰岛素的利用率降低,高血脂组则更低。本研究PCOS患者HOMA-IR明显高于对照组,说明PCOS患者体内的胰岛素抵抗水平高于对照组,这可能与患者的血脂升高和肥胖相关[17]。用血脂评估PCOS患者胰岛素抵抗情况,研究发现TG的ROC曲线下面积为0.786,其灵敏度为81.6%,特异度为67.3%。说明TG最为敏感,这与KIM-DORNER等[18]研究结果一致。
综上所述,PCOS患者代谢会发生一定程度的紊乱,血糖代谢异常,胰岛素抵抗增加。在诊疗过程中,必须加强这部分具有高危因素的PCOS患者的管理,控制血糖血脂水平,减轻胰岛素抵抗,以期改善其近期及远期的健康危害。