ICU中心静脉置管相关性感染的护理分析
张 沫
(辽宁省锦州市中心医院ICU,辽宁 锦州 121001)
随着我国医疗技术水平升高,ICU中心静脉置管也成为重症患者临床治疗的重要手段,此项技术可以对患者血流动力学进行有效的监测,通过静脉为患者输液提供营养支持。ICU中心静脉置管技术也越来越成熟,为ICU患者提供治疗方案时,对医护人员工作却带来极大的挑战。当ICU危重症患者接受治疗后,容易发生导管相关性感染[1],而发生的原因大多是由于导管类型、置管时间、置管部位、护理人员技术水平等因素。研究发现[2],ICU中病菌大多是难治性耐药菌,会影响ICU重症患者临床治疗,甚至延长住院时间,加剧了患者的经济负担,甚至导致患者死亡。此次研究将抽取的ICU中84例患者分组实施不同护理措施,对比如下。
1 资料与方法
1.1 一般资料:抽取2016年9月至2019年3月我院ICU收治的行中心静脉置管的患者84例为研究对象,根据随机数字法,将84例患者分成对照组和观察组,各42例。对照组男24例,女18例;年龄18~80岁,平均(55.2±9.5)岁;APACHEⅡ评分(21.25±2.11)分;置管路径:股静脉6例,颈静脉36例;观察组男25例,女17例;年龄19~80岁,平均(56.3±9.1)岁;APACHEⅡ评分(21.30±2.24)分;置管路径:股静脉7例,颈静脉35例;两组基础资料对比无差异(P>0.05),可以比较研究。
纳入标准:纳入研究对象均入住ICU,接受中心静脉置管辅助治疗,置管部位在股静脉和颈静脉,入院时病情危重,各项生命体征表现出不稳定的状态,均给予生命支持、抢救等治疗。经医院伦理委员会审核批准后分组研究,家属均知情本次研究并签署同意书。排除标准:排除紧急置管患者,置管3日以下的患者,合并全身性疾病,合并严重肝肾疾病,合并精神障碍疾病,资料不完整的患者。
1.2 方法:两组患者均入住ICU,接受中心静脉置管辅助治疗,结合患者病情选择不同插管部位,缝合固定,按切口情况选择无菌纱布,坚持无菌操作,对纱布进行固定。其中对照组进行常规护理,护理人员置管时坚持无菌操作,置管后记录好导管类型、批号、穿刺位置、穿刺深度、外露长度等基本信息,置管完成后中,每日选择0.5%的聚维酮碘为患者穿刺周围的皮肤进行消毒,每日至少消毒2次,同时要定时为患者更换输液器、三通等物品[3],详细记录患者各项生命体征变化,是否发生寒战、高热等症状。观察组在此基础上增加护理干预措施,具体如下:
1.2.1 置管前护理干预。规范中心静脉置管的操作,为减少中心静脉置管相关性感染,要将感染菌源头及时切除,确定致病菌发病源,分为皮肤插管、输液污染、感染灶血源性传染及导管接头等。规定护理人员为患者进行皮肤插管、导管接头时,要根据无菌原则执行各项操作,在插管前,护理人员严格按照七步洗手法进行消毒洗手,避免病菌由切口经导管向体内侵袭。置管前,护理人员要对患者病房环境进行评估,分析操作环境中的感染诱因,为患者更换纱布、敷料等情况下,要提前做好准备,避免发生交叉感染,以此减少相关性感染发生[4]。
1.2.2 置管后护理干预。置管后24h内为患者局部换药时,要选择高透气贴膜,每隔1周,为患者更换1次药物敷料。对患者中心静脉置管的导管流通情况进行观察,导管接口是否清洁,可以选择酒精、安尔碘棉签等对导管外接口进行消毒处理,更换导管接头。在血制品、乳制品等输注时要坚持无菌操作,更换接头、敷料等操作时要戴好无菌手套,保持无菌状态,减少感染的发生[5]。
1.2.3 选择置管部位。ICU中心静脉置管时在选择置管部位问题上,要结合患者具体病情,例如:切开气管患者为避免痰液污染,不适合选择颈内静脉置管,老年患者也不适合选择锁骨下静脉置管,避免发生气胸。插管部位的具体操作需要护理人员熟练掌握置管优缺点,例如:选择股静脉置管,不方便观察,而且容易受到污染,选择锁骨静脉置管,容易将胸膜刺破。在静脉置管时首选处为锁骨下静脉,然后是颈内静脉、股静脉。接受放疗治疗、特殊治疗患者,首选置管部位为股静脉,而下肢或腹部合并肿瘤的患者首选置管部位在颈内静脉[6]。
1.2.4 输液管护理干预。输液液体在配置前,要先对配置环境进行评估,坚持无菌、现用现配基本原则,再行输液的配置操作。为患者输液时也要观察输液管路的通畅情况,对脂肪乳或浓度大液体输注时,要安排在其他液体输液间,避免管路堵塞,使置管后发生感染。同时,要定期为患者更换输液管路,对肝素帽要充分消毒,坚持无菌操作,减少感染发生。
1.2.5 及早发现感染行护理干预。观察置管部位基本情况,评估伤口,按置管处情况评估是否发生感染,及时找出引起感染原因。管道要保持干燥和清洁,根据需求合理安排患者的饮食,置管处如果表现出红肿硬结、流脓等症状,表明有局部感染,若合并血象升高、发热,则表明要培养局部、导管内液体的细菌,评估是否发生置管相关性感染。经过细菌培养,对白细胞数量进行检测,评估是否发生导管相关性感染,是否要拔除导管,根据医嘱给予有针对性的治疗。检测细菌耐药性后给予合适药物进行治疗[7]。
1.3 观察指标:记录两组置管时间、住院时间、用物准备时间;非计划拔管情况、置管相关性感染率、不良反应发生率[8]。
1.4 统计学方法:数据用SPSS17.0统计学处理,计数资料用(n/%)表示,用χ2检验,计量资料以(均数±标准差)表示,用t检验,以P<0.05表差异有统计学意义。
2 结果
2.1 对比两组置管时间、住院时间、用物准备时间:观察组置管时间、住院时间、用物准备时间均短于对照组,两组比较有显著差异(P<0.05),见表1。
表1 对比两组置管时间、住院时间、用物准备时间(±s)
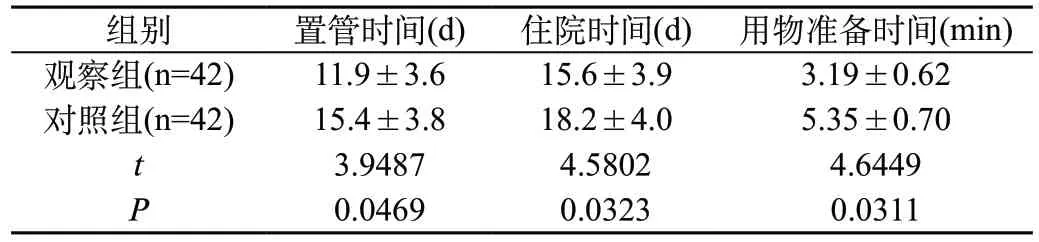
表1 对比两组置管时间、住院时间、用物准备时间(±s)
2.2 对比两组非计划拔管情况:观察组非计划拔管1例,占2.4%,对照组非计划拔管5例,占11.9%,观察组非计划拔管发生率明显低于对照组,χ2=6.6667,P=0.0098,两组比较有显著差异(P<0.05)。
2.3 对比两组置管相关性感染情况:观察组发生1例置管相关性感染,感染率2.4%,对照组发生8例置管相关性感染,感染率19.0%,观察组相关性感染发生率低于对照组,χ2=12.4444,P=0.0004,两组比较有显著差异(P<0.05)。
2.4 对比两组置管后不良反应发生率:观察组导管滑脱、局部渗血、导管阻塞等不良反应发生率均低于对照组,两组比较有显著差异(P<0.05),见表2。

表2 对比两组置管后不良反应发生率[n(%)]
3 讨 论
随着ICU危重患者治疗技术的不断进展,中心静脉置管技术也得到了广泛的应用。而中心静脉置管相关性感染发生率逐年上升也增大了ICU患者治疗的难度。研究发现,导管相关性感染发生原因和插管类型、部位、留置时间等有着密切的关系,可见,加强护理人员无菌观念,能有效减少感染,降低导管相关性感染。无菌纱布要严格使用,选手以透光透明度好,具有较高透气性的纱布,对合并高热、出汗、穿刺点出血患者都要坚持无菌纱布的使用,定期更换敷料,记录换药时间,发生松动或污染要及时更换。护理人员要坚持七步洗手法消毒手部,保持手卫生[9]。对导管连接端口也要加强护理,对输液前后都要以消毒剂对连接处进行消毒,指导家属为患者擦浴,喂食时都要注意保护好导管,避免沾到污物或潮湿。当输液、输血、营养物质脂肪乳等停止后,要及时更换输液管,确保导管的顺利通畅。中心静脉置管后,以生理盐水、肝素等冲洗导管,保持输液管路的能的,坚持无菌操作,在置管前、过程中和置管后,都要坚持无菌操作。如果无菌条件不够,就要48h内拔管或将更换管路,以此有效减少感染的发生。本次研究结果显示,观察组置管时间、住院时间、用物准备时间均短于对照组,非计划拔管发生率低于对照组,相关性感染发生率低于对照组,不良反应发生率低于对照组,与他人研究相符[10]。可见,ICU中心静脉置管配合护理干预措施,可以使中心静脉置管患者得到更专业的护理,坚持无菌操作,重视患者导管的护理工作,及时发现可能会引起感染的因素,能降低感染和不良反应发生,减少非计划拔管,从而缩短患者置管时间和住院时间,可以应用于临床。

