先天性子宫畸形的磁共振表现及诊断价值
王轩轩,许晓亮,孔德华
(1.河南科技大学临床医学院,河南科技大学第一附属医院,河南 洛阳 471003;2.哈尔滨医科大学第二附属医院,黑龙江 哈尔滨 150000)
先天性子宫畸形是女性常见的生殖道畸形,有文献报道其发生率为0.06%~38.00%,统计结果差距较大可能是因为选择人群不同、诊断标准不同等造成的[1]。子宫畸形通常是由于在胚胎发育过程中,苗勒氏管受到某些内在或外来因素的影响出现的发育异常、成管失败、融合异常或纵隔吸收障碍而形成[2-3]。不同类型的子宫畸形临床表现不同,妊娠结局不同,临床上采取的治疗方法也不同,早期诊断并合理治疗能够提高妊娠率,减少产科并发症,因此准确诊断子宫畸形的类型有利于指导临床制订合理的治疗方案,对提高妊娠成功率具有较重要的临床意义[4-5]。子宫畸形的患者仅凭临床症状或常规的妇科检查很难确诊。目前临床上主要采用影像学方法诊断子宫畸形,包括子宫输卵管造影(HSG)、经阴道超声(US)、腹腔镜、宫腔镜及磁共振成像(MRI)检查,不同的检查方法各具优缺点[6]。随着社会的进步,人们生活水平的提高,MRI作为一种无创、无辐射的影像学检查方法,在临床上的应用越来越广泛[7]。
1 资料与方法
1.1 一般资料
选择2017年1月—2019年6月进行子宫MRI检查并诊断为子宫畸形的住院患者53 例,年龄12~39 岁。患者主要以腹痛、不孕或流产、经量减少为主要症状而入院检查。MRI检查完毕后,请两名有丰富经验的MRI诊断医师分别对患者的图像进行分析、诊断,与宫腔镜或腹腔镜下诊断结果对照,分析MRI对于子宫畸形诊断的符合率。
1.2 仪器设备选择及患者准备
每位患者检查前应先仔细告知磁共振检查的适应证及禁忌证,采用德国Siemens Auanto 1.5T超导磁共振成像扫描仪行盆腔MRI扫描,常规采用体部相控阵线圈。
1.3 MRI扫描方法
患者取仰卧位,头先进。扫描序列:横轴位(TRA)T1加权像(T1WI)、T2加权像(T2WI)、脂肪抑制序列(SPAIR);冠状位T2WI。扫描定位:矢状位图像出来后根据子宫形态垂直宫腔长轴行子宫轴位定位扫描,沿宫腔长轴行斜冠状位定位扫描。扫描参数如下。TRA T1WI:层厚6 mm,层间距7.2 mm,重复时间(TR)600 ms,回波时间(TE)9.4 ms,FOV 512 mm×512 mm;TRA T2WI:层厚6 mm,层间距7.2 mm,TR 4 000 ms,TE 94 ms,FOV 512 mm×512 mm;T2 TRA SPAIR:层厚6 mm,层间距7.2 mm,TR 4 130 ms,TE 95 ms,FOV 512 mm×512 mm。冠状位(COR)T2WI:层厚4 mm,层间距5.2 mm,TR 4 000 ms,TE 95 ms,FOV 512 mm×512 mm。矢状位(SAG)T2WI:层厚4 mm,层间距4.8 mm,TR 4 000 ms,TE 94 ms,FOV 512 mm×512 mm;T2 SPAIR矢状位:层厚4 mm,层间距4.8 mm,TR 4 130 ms,TE 95 ms,FOV 512 mm×512 mm。
1.4 图像分析
参照1988年美国生殖协会(AFS)提出的诊断标准,由两名有丰富经验的影像专家共同评价影像图像,观察子宫外部轮廓、两宫角之间的距离、宫角间角、宫底部内凹深度及其他不典型表现,结合患者的临床表现做出影像学诊断。
1.5 统计学方法
采用SPSS17.0系统软件进行统计学分析。所有MRI诊断结果与宫腔镜或腹腔镜诊断结果比较,采用配对χ2检验中的Fishe精确检验,比较MRI与宫腔镜或腹腔镜在诊断子宫畸形方面是否有差异,并对两种诊断结果进行一致性分析,0.4≤Kappa<0.75为一致性较好。
2 结 果
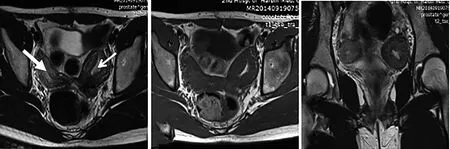
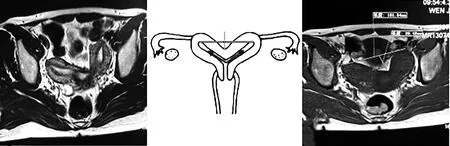
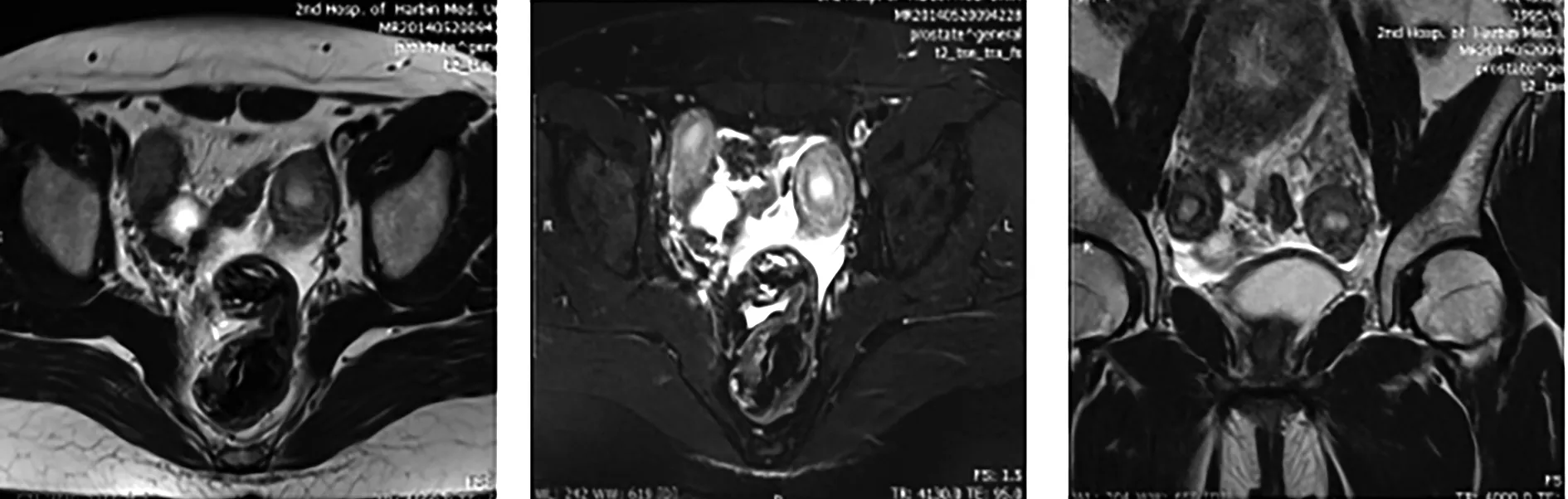
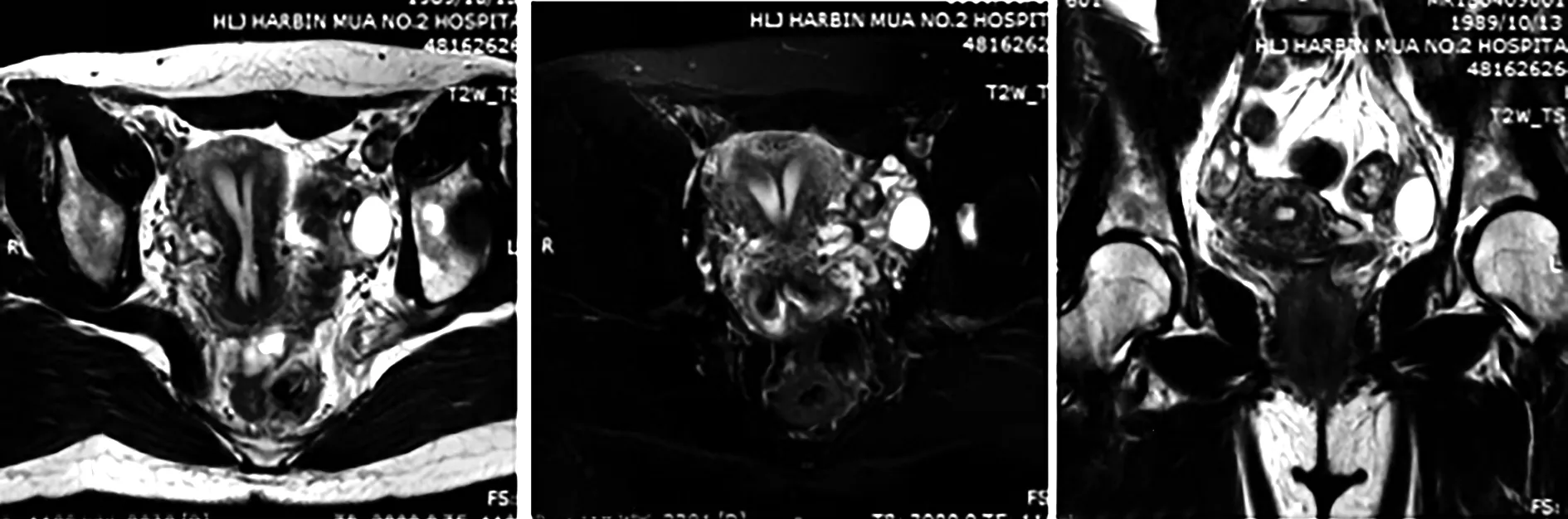
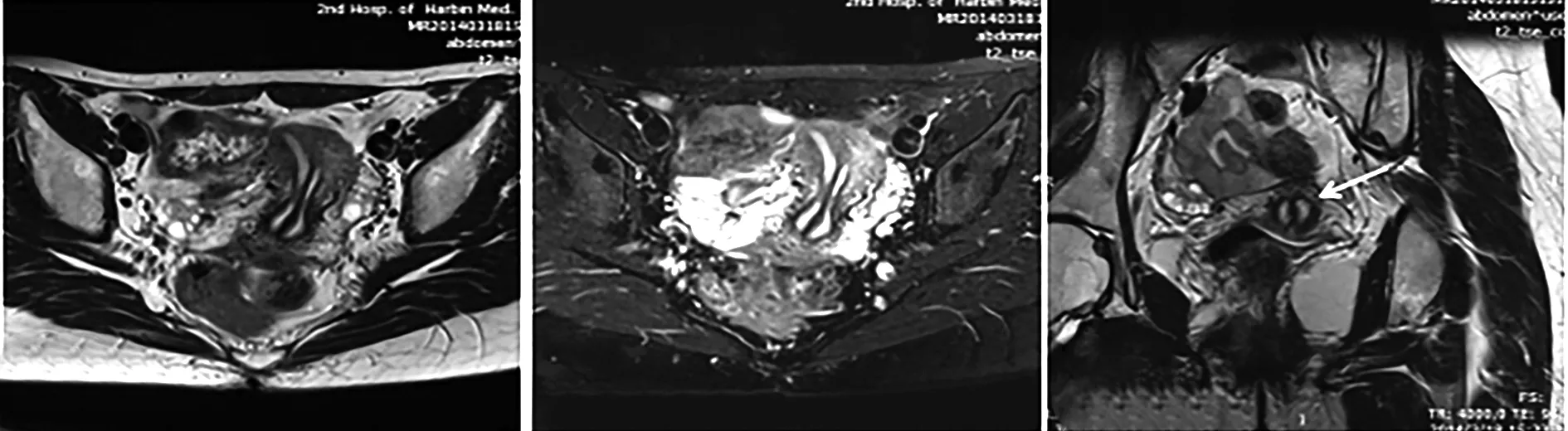
53 例先天性子宫畸形的患者中,宫腔镜或腹腔镜下诊断为纵隔子宫35 例,其中完全纵隔子宫12 例(见图1)(MRI准确诊断8 例,4 例未进行分型),不全纵隔子宫20 例(见图2)(MRI准确诊断15 例,2 例误诊为双角子宫,1 例正常子宫MRI误诊为不全纵隔子宫,3 例未进行分型),3 例仅诊断为纵隔子宫未进行分型。宫腔镜或腹腔镜下诊断双子宫9 例,MRI准确诊断9 例(见图3),其中2 例合并右肾缺如;宫腔镜或腹腔镜下诊断双角子宫5 例(见图4)(MRI准确诊断5 例,2 例不全纵隔子宫误诊为双角子宫);宫腔镜或腹腔镜诊断下残角子宫3 例(见图5),MRI准确诊断3 例,其中1 例合并左肾缺如;1 例正常子宫MRI误诊为不全纵隔子宫。本研究未发现始基子宫、弓形子宫。由此可见,以宫腔镜或腹腔镜诊断结果为“金标准”,MRI诊断先天性子宫畸形的符合率为94.3%(50/53),但在纵隔子宫的进一步分型方面还存在一定的不足。
a b c
a b c
a b c
a b c
a b c
在先天性子宫畸形的诊断中,MRI与宫腔镜或腹腔镜诊断结果比较,差异无统计学意义(P=0.057),MRI与宫腔镜或腹腔镜诊断结果一致性较好(Kappa=0.458,P<0.001)。
3 讨 论
3.1 各类型子宫畸形MRI表现及图像分析
3.1.1 始基子宫
始基子宫因子宫未发育或发育不全,体积非常小。在MRI矢状位图像上可能会看到较正常人体积小的子宫,位于膀胱后方直肠前方,呈前倾前屈位的细条索样实性结构,各层解剖结构显示不清,也可能有一部分患者未见子宫显示。本研究中未发现始基子宫的病例。
3.1.2 纵隔子宫
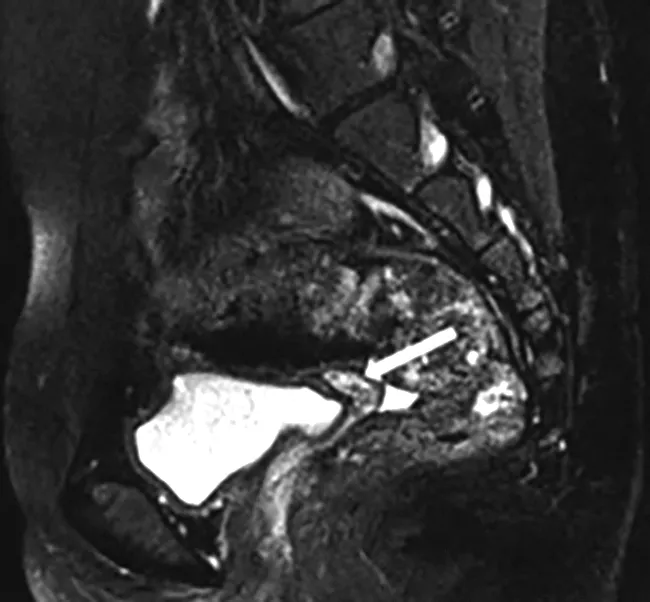
白色箭头示膀胱后上方细条索样实性结构
本研究中纵隔子宫35 例,其中完全纵隔子宫12 例,不全纵隔子宫20 例,未进行分型3 例。纵隔子宫外形轮廓类似正常子宫,矢状位图像上在膀胱与直肠之间见一与正常子宫相似的宫体信号,呈前倾前屈位;T2WI轴位在宫体中央可见一呈稍短T2信号的纵行线样分隔,自宫底部向宫颈部延伸,若分隔达到宫颈内口水平以下,为完全纵隔子宫,若分隔未达到宫颈内口,两内膜在子宫下段融合,为不完全纵隔子宫。冠状位图像上类圆形宫腔高信号中心可见一条形稍短T2信号,将宫腔分为左右两部分,呈“鼻孔样”改变。因扫描时定位线角度不同或合并子宫肌瘤或子宫腺肌病时,导致部分患者的MRI图像不能很好地显示纵隔。本研究也可看出MRI在区分完全纵隔子宫与不全纵隔子宫时有一定的局限。但是宫腔镜在诊断纵隔子宫时也有一定的局限性,如宫腔镜诊断主要靠操作者的主观判断,如果双侧宫腔不对称,操作时宫腔镜可能只进入了其中较大的一侧宫腔,易误认为是正常子宫;再者宫腔镜为有创检查,术后可能会出现穿孔、感染、出血等并发症。
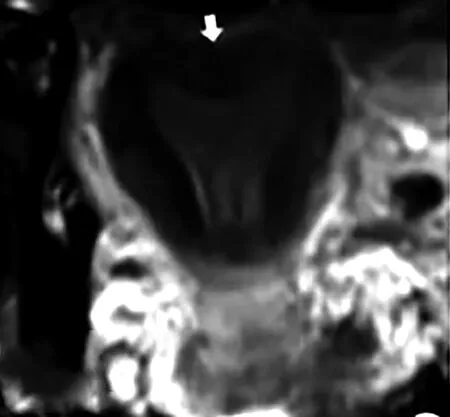
白色箭头示宫底肌层轻微凹陷
3.1.3 双子宫
本研究中双子宫9 例。双子宫是由于苗勒氏管未融合引起的,两个子宫独立存在,有各自完整的宫体和宫颈,每个子宫都有各自的内膜、结合带及肌层结构[8]。75%的患者可发现阴道上部纵行隔膜,有时还可见横行隔膜。轴位T2WI见两个类圆形分离较远的宫体,宫腔内膜呈长T2信号,子宫肌层呈等T2信号。冠状位T2WI上见两个完全分离的梭形结节。两宫颈距离较近。
3.1.4 双角子宫
本研究中双角子宫5 例。双角子宫是由于苗勒氏管部分未融合造成的。MRI图像上表现为宫底凹陷,两宫角之间的距离增加,隔膜由肌层构成,呈稍短T2信号。冠状位图像上可见左右宫腔大小不一或大小一致,两宫腔于宫颈内口上方融合,最终共用一个宫颈单角子宫。两宫腔内膜呈长T2信号,信号较完整,冠状位上呈“Y”字形。文献统计测量两宫角之间的距离一般>4 cm,宫角间角度>105°,宫底内凹深度一般2~3 cm[9]。扫描时若能在同一层面完整显示双角子宫,就可使测量数据更加准确。个人认为T1WI上更有利于数据测量。本研究的5 例患者中,3 例患者的数据测量符合文献报道[9],2 例患者宫角之间的距离<4 cm,或者宫角间角<105°,但内凹深度>2 cm时仍可诊断为双角子宫而非纵隔子宫,因为纵隔子宫的外形轮廓类似于正常的子宫,宫底比较饱满,所以借此可以进行纵隔子宫与双角子宫的区分。本研究搜集的病例中有2 例不全纵隔子宫误诊为双角子宫,测量其中1 例患者两宫角之间的距离为3.8 cm,两宫角之间的角度为100°,宫底饱满,未见内凹,该患者误诊为双角子宫可能是由于其合并宫底子宫肌瘤。双角子宫患者两宫角之间的距离、宫角间角、宫底内凹深度的测量结果见表1。所以在以后的诊断中,若不能确定某一患者是否为双角子宫时,可以通过数据的测量来进行鉴别诊断。
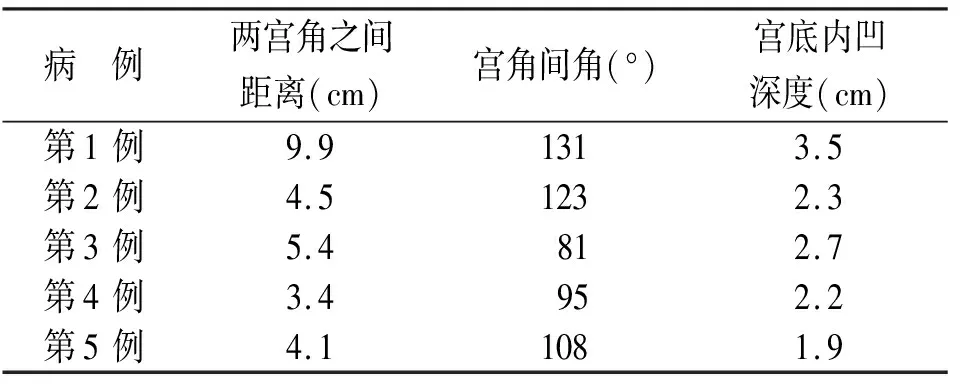
表1 双角子宫患者两宫角之间的距离和宫角间角及宫底内凹深度的测量结果
3.1.5 单角或残角子宫
本研究中单角或残角子宫3 例。在MRI图像上,单角子宫体积较正常子宫小,宫底部缩窄,内膜呈长T2信号,形如朝向一侧的“香蕉”形。子宫残角呈类圆形等T1稍短T2信号,残角内有积血时,中心部分呈不均匀双高信号。单角子宫74%~90%合并残角子宫,40%常伴有同侧肾脏发育异常[10]。根据残角子宫与单角子宫的关系,残角子宫可分为四型。Ⅰ型:残角子宫有宫腔,并与单角子宫相通;Ⅱ型:残角子宫有宫腔,但与单角子宫不相通;Ⅲ型:残角子宫为实体无宫腔;Ⅳ型:不合并残角子宫。本研究的3 例患者均合并残角子宫,且为Ⅱ型残角子宫,此类残角子宫易出现痛经,临床上可采取手术切除残角。第1 例患者25 岁,腹腔镜下可见右侧宫角突出一质硬结节,该结节在MRI图像上表现为中心高信号,切除该结节送病理检查证实为子宫残角;第2 例患者14 岁,因左下腹胀痛2 个月入院检查,腹腔镜下诊断为单角子宫合并梗阻型残角子宫,左侧残角,并且该患者合并先天性左肾缺如;第3 例患者33 岁,痛经20余年,加重3 个月入院治疗,腹腔镜诊断为左侧残角子宫。
3.1.6 弓形子宫
弓形子宫又称鞍状子宫,在MRI图像上可见宫底肌层轻微凹陷。此类患者一般无临床症状,即使发现,一般情况下也不需要处理。本研究中未发现弓形子宫患者,一方面可能是因为其临床症状轻或无,此类患者未到医院进行检查,另一方面由于弓形子宫宫腔底部内膜呈弧形内凹,内凹程度较轻,有人认为可以将弓形子宫认为是畸变程度较轻的纵隔子宫,所以本研究中可能有极少一部分弓形子宫患者未被诊断。在以后的工作中应注意鉴别弓形子宫与程度较轻的纵隔子宫。
3.2 MRI对合并泌尿系缺陷子宫畸形患者的诊断
由于生殖系和泌尿系均起源于间质中胚层,在发生发展过程中相互影响,互为因果,所以子宫畸形患者大多合并泌尿系缺陷,文献报道其发生率约30%[11]。这些患者大多数都无泌尿系症状,临床上不易发现。但是早期发现早期诊断,让患者了解自身状况,虽然没有有效的治疗方法,但有助于患者对泌尿系功能进行保护,具有较重要的临床意义。本研究53 例患者中仅发现2 例双子宫和1 例残角子宫患者合并肾缺如,其发生率较文献报道[11]的低。本人认为其原因可能有一部分患者没有泌尿系的临床症状,也没有进行泌尿系的检查,故未发现。所以在以后的工作中,在进行先天性子宫畸形的MRI检查时可适当增大冠状位扫描的FOV,这样就可同时了解整个泌尿系包括肾脏及输尿管有无畸形,一方面为子宫畸形,尤其是为不对称性生殖道畸形的诊断提供有益的参考条件,另一方面可以全面了解患者病情,告知患者注意保护泌尿系统,如尽量减少使用对泌尿系有损害的药物等,同时也为临床制订治疗方案提供更详细而全面的参考信息。
在子宫畸形的诊断中,腹腔镜可以直观地观察子宫的外部轮廓,区分双角子宫与纵隔子宫,但无法显示宫腔内部结构[12]。宫腔镜除了可以提供宫底异常的程度外,还可以检测并同时治疗宫腔粘连及宫腔内的纵隔[13]。并且腹腔镜和宫腔镜都可以检测到子宫内膜异位症,但二者均为侵入性检查[14]。MRI是一种简便易行、敏感性高的诊断方法,图像直观清晰,能清楚显示不同类型子宫畸形的宫腔结构及子宫外观形态、各种复杂畸形及并发的其他病变,还可以显示附件及其周围相关病变[15]。本研究MRI诊断子宫畸形的符合率为94.3%(50/53)。因此认为在诊断子宫畸形方面,MRI具有很大临床价值。

