卒中后痴呆患者血清胆碱酯酶水平的表达及其临床意义
黎凯锋,张 亮,廖 彬,田灿辉,贺雄军,刘亚杰
脑卒中是痴呆的主要原因,尤其是老年人,首次卒中和复发性卒中后1年的卒中后痴呆(Poststroke dementia,PSD)发生率分别约为10%和30%[1,2]。卒中引起的血管性损伤可造成不同程度的血管性痴呆(vascular dementia,VD)的发生[3]。胆碱能系统分布于整个中枢神经系统,具有神经传递、神经保护、调节炎症免疫反应、氧化应激水平等作用,炎症反应主要通过传出的迷走神经释放乙酰胆碱(Ach),与巨噬细胞受体结合,从而抑制卒中后炎症因子的释放,除了炎症作用外,脑缺血后的兴奋性毒性和能量衰竭也可启动细胞内死亡通路和氧化应激,可引起结构和功能改变导致胆碱能细胞功能损伤[1,4,5]。既往研究表明,胆碱能功能障碍与VD的发生有关,应用乙酰胆碱酯酶(acetylcholin esterase,AChE)抑制剂可促进卒中老年认知障碍患者的功能恢复,且并不增加卒中的风险[1,6],因此,Ach和AChE的功能可预测卒中后神经元损伤程度。由于血清胆碱酯酶由乙酰胆碱酯酶(AChE)和丁酰胆碱酯酶(Butyryl cholinesterase,BChE)代谢,本研究拟通过检测缺血性脑卒中患者卒中后痴呆患者及未发生痴呆患者的血清AChE和BChE的表达水平,以探讨胆碱酯酶对脑卒中后痴呆的相关性及预测意义,从而为进一步早期预防及治疗提供了坚实的理论依据。
1 资料与方法
1.1 研究对象 选择来自我院神经内科2018年6月至2019年12月诊断的缺血性脑卒中患者215例。缺血性卒中诊断标准符合中国急性缺血性脑卒中诊治指南2014版[7]。入选标准:年龄≥18岁,发病72 h以内,出现局灶性神经功能缺损,经头颅CT或MRI出现急性梗死灶。排除标准:卒中前认知功能障碍、神经退行性疾病、脑出血、脑瘤、心肺肾脑功能严重损害患者。根据《美国精神障碍诊断与统计手册》第4版(DSM-IV)诊断标准,将患者分为卒中后痴呆组(post-stroke dementia,PSD)64例和卒中后非痴呆组(posts-troke non dementia,PSND)151例,而非痴呆组可分为非痴呆认知功能障碍组(post-stroke cognitive impairment,PSCI)83例和非痴呆认知功能正常组(post-stroke non cognitive impairment,PSNCI)68例。采用MMSE和MoCA评估患者的认知功能损害情况。所有患者均签署知情同意书并同意参与。
1.2 方法
1.2.1 临床资料收集 统计所有研究对象的年龄、性别、体质指数(BMI)、受教育程度、既往史(吸烟、饮酒、糖尿病、高血压、高血脂、心脏病)、梗死类型(腔隙性脑梗死,部分前循环梗死、完全前循环梗死)、血清血脂水平(LDL、HDL、TC、TG)、C反应蛋白(CRP)、同型半胱氨酸(Hcy)、胆碱酯酶(AChE、BChE)水平。
1.2.2 血生化指标的检测 用EDTA采血管采集空腹血10 ml,1500×g离心15 min,收集血清LDL、HDL、TC、TG、CRP、Hcy指标于检验科测定,采用酶联免疫吸附法(ELISA)法测定血清AChE和BChE的含量,严格按照操作步骤进行。

2 结 果
2.1 一般临床资料特点 本研究共有215例慢性缺血性脑卒患者,其中PSD患者64例,PSND患者151例,PSD患者较PSND患者年龄、血清CRP、Hcy明显升高,受教育程度、血清AChE、BchE水平明显降低,差异有统计学意义(P<0.05),两组间在性别、BMI、既往史(吸烟、饮酒、糖尿病、高血压、高血脂、心脏病)、梗死类型(腔隙性脑梗死、部分前循环梗死、完全前循环梗死)、血清血脂水平(LDL、HDL、TC、TG)差异无统计学意义(P>0.05)(见表1)。

表1 一般临床资料比较1022416
2.2 影响PSD患者的危险因素的多因素Logistic回归分析 将相关临床因素纳入单因素Logistic回归分析,以P<0.1的临床指标纳入多因素Logistic回归分析示,年龄、教育程度、CRP、Hcy、AChE、BChE水平是发生PSD的独立危险因素(P<0.05)(见表2)。

表2 影响PSD患者相关危险因素的多因素Logistic回归分析
2.3 血清胆碱酯酶水平与病情严重程度的相关性 在PSD和非痴呆组(PSNCI和PSCI)3组间血清AChE、BChE水平差异有统计学意义,认知功能障碍越严重,血清AChE、BChE水平降低越明显(P<0.05),Pearson相关分析示血清AChE(r=0.457,P<0.001)、BChE水平(r=0.421,P<0.001)与MoCA水平存在明显正相关,即与认知功能严重度呈负相关(见表3)。

表3 各组患者血清胆碱酯酶水平及认知功能评分的相关性
2.4 血清胆碱酯酶水平对PSD患者的诊断价值 绘制血清AChE、BChE水平的ROC曲线,血清AChE水平对PSD的诊断价值,灵敏度为85.4%,特异度为81.2%,曲线下面积(AUC)为0.845,预测界值为236.5 ng/lL,血清BChE水平对PSD的诊断价值,灵敏度为87.6%,特异度为82.3%,曲线下面积为0.861,预测界值为242.6 ng/L,血清AChE、BChE水平联合检测对PSD的诊断价值明显优于血清AChE、BChE水平单独检测(P<0.001)(见表4、图1)。
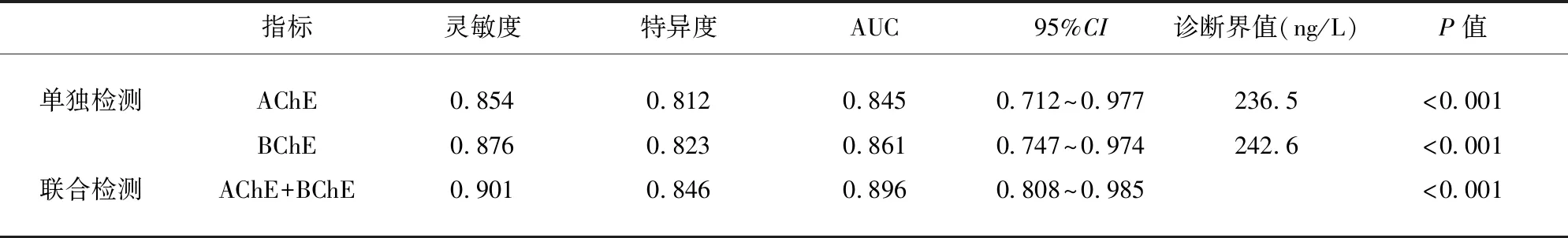
表4 血清胆碱酯酶水平水平检测对PSD患者的预测价值(%)
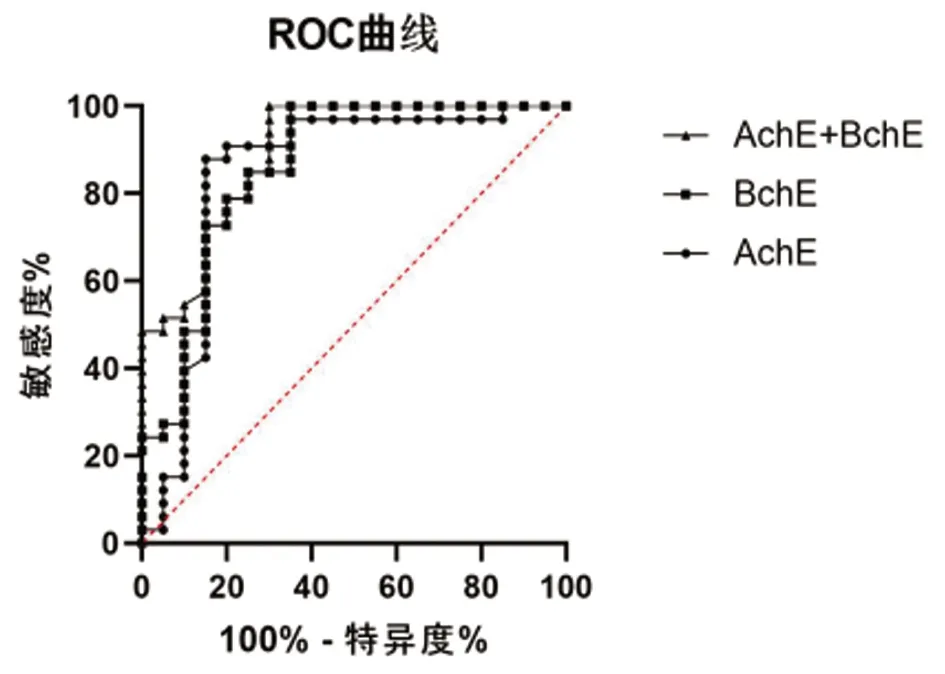
图1 血清胆碱酯酶水平预测PSD患者的ROC曲线
3 讨 论
慢性缺血性脑卒中患者由于大脑中与神经功能相关的特定结构的损害,常常引起认知功能的下降,存在PSD的高风险,但目前尚无有效的PSD生物标志物检测,已有相关神经影像学生物标志物和血液生物标志物与神经退行性疾病继发认知功能障碍相关,但目前只有少数血液生物标志物被用于预测PSD,如分子酸氧化酶、β-分泌素、D-氨基酸氧化酶、炎症标记物和同型半胱氨酸[1,8,9]。很少有研究关注血胆碱酯酶(ChE)水平的变化与PSD患者的相关性。
胆碱能功能障碍进一步引起脑萎缩,最终导致认知功能障碍,抗胆碱能药物已被证明可以调节氧化应激和减轻细胞凋亡,因此,胆碱能功能障碍诱发的氧化应激在卒中和痴呆的发病机制中起关键作用[1,10,11]。研究表明血管性痴呆患者与健康对照相比脑脊液中的乙酰胆碱水平组明显下降,可见胆碱能药物或胆碱酯酶抑制剂均可增加乙酰胆碱水平,可用于治疗此类患者[1,12,13]。另一项关于慢性缺血性大鼠模型的实验研究提示,在大鼠额叶皮质乙酰胆碱酯酶活性略有下降,而参与认知功能的大脑皮质、纹状体和海马区出现乙酰胆碱受体M1逐渐耗竭[1]。一项卒中队列研究发现,血清胆碱酯酶水平下降与脑梗死不良预后相关[14]。这些结果表明AChE功能障碍是卒中后认知功能障碍和痴呆的重要原因。
本研究的对象是缺血性脑卒中患者,研究发现,PSD组的患者年龄、血清CRP、Hcy明显升高,受教育程度、血清AChE、BchE水平明显降低,且年龄、教育程度、CRP、Hcy、AChE、BChE水平是发生PSD的独立危险因素,且血清AChE、BchE水平下降与认知严重度呈正相关,这些研究表明血清胆碱酯酶水平(AChE和BchE水平)可作为PSD患者的生物标志物,进一步对患者痴呆状况进行预测。
乙酰胆碱酯酶(AChE和BChE)是调节血浆中胆碱水平的两种主要酶,能够与巨噬细胞上的一种毒蕈碱样蛋白受体结合,以调节卒中后炎症反应[5]。卒中后神经变性的病理过程涉及炎症,炎症与胆碱能神经元有关,具体来说,传出的迷走神经可以释放Ach,然后结合毒蕈碱的巨噬细胞受体,抑制炎性因子的释放,如肿瘤坏死-α和其他细胞因子,从而调节免疫反应,因此,循环AChE活性可能是炎症反应的一个指标[8,10]。胆碱能系统可能是影响脑损伤后恢复的治疗靶点,如刺激烟碱型乙酰胆碱受体(nAChR)可以直接调节小胶质细胞和巨噬细胞,从而限制大脑中的炎症反应。在缺血性脑卒中大鼠模型中,nAChR拮抗剂加重了脑皮质神经损伤,提示内源性Ach可能调节缺血性脑损伤的致病事件,相反,胆碱能神经传递功能的受体激动剂通过别构调节器通过乙酰胆碱受体对缺血性损伤进行内源性神经保护作用[1,12,13]。目前 各种胆碱酯酶抑制剂(如多奈哌齐)已被批准用于阿尔茨海默病的治疗,可提高大脑皮质的胆碱能水平,有效地改善患者的认知功能,具有明显的临床获益性[11,15]。
本研究证实了血清AchE和BChE的水平可能是PSD的生物标记物,ROC曲线提示血清BChE水平较AChE水平的ROC面积、特异度和敏感度更高,说明其对PSD诊断价值更大,而血清AChE、BChE水平联合检测对PSD的诊断价值明显优于血清AChE、BChE水平单独检测。在胆碱水解方面,BChE活性是AChE活性的20倍,至少占总血清ChE的90%,虽然BChE的功能尚未被明确阐明,但它是重大心血管事件、帕金森病及相关痴呆的预测因子[16]。尽管目前的研究提供了血清胆碱酯酶可作为PSD的生物学标志物,但存在以下局限性,首先,我们并没有直接测量乙酰胆碱能水平,它能直接反应胆碱能系统在PSD中的作用;其次,PSD是通过临床表现来诊断的,一些合并症患者可能影响诊断的精确性,如抑郁症患者存在功能障碍或过度诊断的可能;最后,本项研究的样本量尚不足,今后需基于多样化的神经心理测评量表进一步开展大样本多中心前瞻性研究。
综上所述,在PSD患者中,血清AchE和BChE水平降低,且血清AchE和BChE水平的联合诊断有助于早期识别慢性缺血性脑卒中患者发生痴呆症状,有利于早期预防及治疗。

