显微玻璃体视网膜手术联合硅油填充对穿通伤性视网膜脱离患者炎性因子的影响
李雪
眼球穿通伤性视网膜脱离在临床上通常存在角巩膜穿孔伤,晶状体脱位,眼内异物和外伤性增生性玻璃体视网膜病变,视网膜前、后膜及睫状膜形成等改变,病情较为复杂,因此治疗方法的选择也较为棘手,如治疗失败会导致患者视力受损而失明[1]。随着临床医学技术的不断提高,目前该病主要采用显微玻璃体视网膜手术来进行治疗,而视网膜切开以及硅油填充技术治疗效果较好,跟传统治疗方法比较,疗效得到很大程度提高,但是成功概率还是相对较低,且一旦出现意外则会让患者出现永久性视力损害甚至失去眼球[2-3]。基于此,本研究探索显微玻璃体视网膜手术联合硅油填充对穿通伤性视网膜脱离患者的治疗价值。
1 资料与方法
1.1 一般资料 选取2017年1月至2018年1月入住我院的穿通伤性视网膜脱离患者150 例(150眼),根据治疗方法不同,将患者分成两组。对照组行显微玻璃体视网膜手术,实验组行显微玻璃体视网膜手术联合硅油填充,每组75例(75眼)。其中对照组男50例,女25例;年龄18~65岁,平均年龄(42±6)岁;右眼35只,左眼40只;按美国视网膜协会PVR分级标准,其中B级12眼,C113眼,C214眼,C38眼,D16眼,D210眼,D312眼;使用B型超声波检查发现:玻璃体大量混浊23眼,玻璃体内机化牵引24眼,眼内有异物17眼,脉络膜上腔出血或者脉络膜出现脱离11眼。实验组男45例,女30例;年龄19~63岁,平均年龄(40±7)岁;右眼41只,左眼34只;按美国视网膜协会PVR分级标准,其中B级13 眼,C112 眼,C212 眼,C310 眼,D18 眼,D28眼,D312眼;使用B型超声波检查发现:玻璃体大量混浊25眼,玻璃体内机化牵引23眼,眼内有异物13眼,脉络膜上腔出血或者脉络膜出现脱离14眼。两组一般资料差异无统计学意义,P>0.05,具有可比性。
1.2 纳入和排除标准 入组标准:确诊为穿通伤性视网膜脱离;1个月内无激素或者免疫抑制剂用药史;患者及家属知情,并签署授权同意书。排除标准:患有眼科免疫疾病患者;进行过相关眼部手术患者;患有全身性免疫系统疾病以及自身免疫性疾病患者。
1.3 手术方法 实验组行显微玻璃体视网膜手术,采用作三切口闭合式玻璃体切除,使用间接检眼镜对患者下冷凝裂孔以及变性区域进行观察。然后进行气、液及气、油交换或者是直接进行重水、油交换处理,填充采用国产3 500 cs二甲基硅油。对照组仅行前述显微玻璃体视网膜手术。
1.4 观察指标 ①治疗效果:根据患者视力恢复情况,判断为治愈、好转、无明显效果及恶化4个状态,治疗总有效率为治愈率+好转率。治愈:患者视力水平恢复至发病前;好转:患者视力水平较治疗前提高;无明显效果:患者视力水平与治疗前相似;恶化:患者视力水平较治疗前下降。②并发症发生率。③炎症因子(IL-12、IL-18、IL-10、IL-4、TNF-α、TNF-γ) 水平:患者清晨空腹情况下,在肘正中位置进行静脉血采集,采集血量为10 mL,对采集的血液样本使用肝素进行抗凝,离心处理后取血清置于温度-70 ℃冰箱中保存,后进行酶联免疫的检测。
1.5 统计学分析方法 本文研究过程中所使用的统计学软件为SPSS 21.0,计量资料表示为(±s),进行t检验,计数资料表示为率,进行χ2检验,P<0.05表示两组间数据差异具有统计学意义。
2 结果
2.1 两组患者治疗效果比较(见表1) 本研究结果发现,实验组治疗总有效率达82.67%高于对照组的61.33%,差异有高度统计学意义(P<0.01)。

表1 两组患者治疗效果比较[n(%)]
2.2 两组患者手术前后炎症因子水平比较(见表2)本研究结果发现,手术前两组患者IL-12、IL-18、IL-10、IL-4、TNF-α、TNF-γ差异均没有统计学意义(P>0.05);手术后实验组IL-12、TNF-α、TNF-γ低于对照组(P<0.05);IL-10高于对照组(P<0.05)。
表2 两组患者手术前后炎症因子水平比较(±s) 单位:pg/L
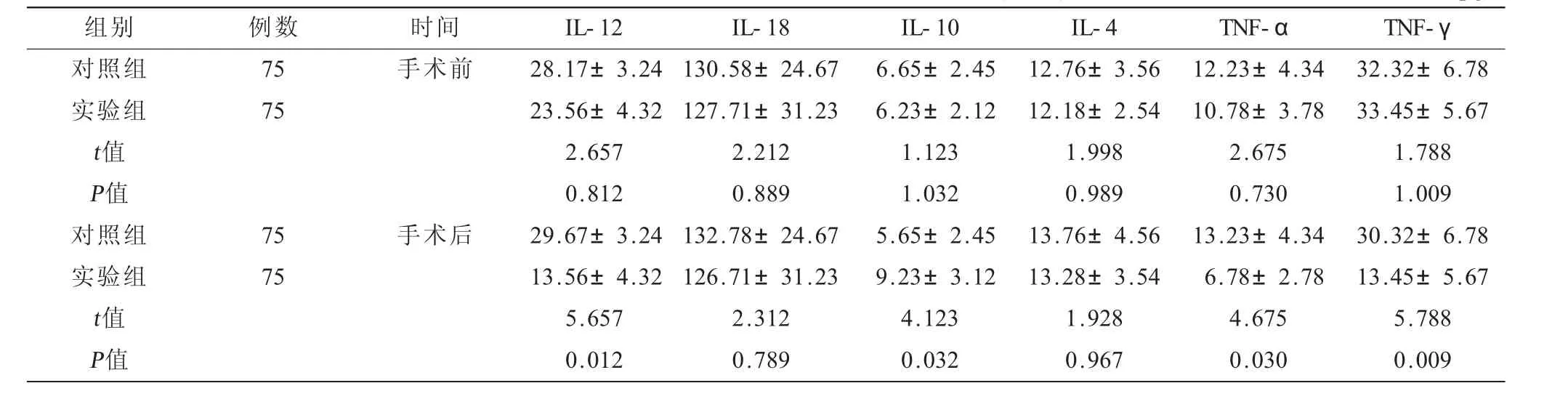
表2 两组患者手术前后炎症因子水平比较(±s) 单位:pg/L
?
2.3 两组患者术后并发症发生率比较 实验组并发症发生率33.33%(25/75),其中角膜水肿7例,前房纤维素性渗出5例,眼压暂时性升高6例,脉络膜下出血7例;对照组并发症发生率60.00%(45/75),其中角膜水肿12例,前房纤维素性渗出10例,眼压暂时性升高14例,脉络膜下出血9例。组间差异有统计学意义(χ2=5.667,P=0.003<0.05)
3 讨论
眼球穿通伤所致的视网膜脱离如果得不到及时有效的治疗,病情进一步发展会导致患者出现眼球萎缩并最终失去视力。导致该病的主要原因是因为眼部外伤,这会导致患者眼部重要结构以及相关功能出现持久性改变[4]。随着医学技术的不断发展,显微玻璃体手术以及填充技术得到了不断推广,成为视网膜脱离患者较为有效的治疗手段。目前临床关于视网膜脱离患者T细胞免疫功能及相关病理特点的研究较少[5]。T细胞因子能够对免疫细胞功能进行调控,并根据外源信号信息进行即时分泌,与此同时又能对下游受体以及信号进行激活,该种信号能够呈现出联性传导[6]。临床研究显示细胞因子网络复杂性较高,而对T细胞起到辅助作用的分泌细胞因子有所不同,因此会被分为不同的细胞亚群。当IL-12以及IL-18这两种促炎因子含量升高,而IL-4以及IL-10这两种抑炎因子的含量降低时,则会导致Th1/Th2这个细胞因子网络失去平衡,从而导致血管出现收缩以及通透性升高现象,患者会出现局部渗出以及组织出水,大量细胞则会出现趋化以及浸润反应[7]。本研究发现患者外周血清主要促炎因子为IL-12和IL-18,而炎症的有效因子则为TNF-α 和TNF-γ,主要的抑炎因子则为IL-4及IL-10。在对实验组患者研究发现,其促炎因子呈现降低表达,而其抑炎因子则呈现增高表达,与此同时其相应的炎性因子则呈现较为明显的降低,这证明使用显微玻璃体视网膜手术联合硅油填充进行治疗,具有良好的治疗效果,能够有效抑制患者的炎症反应。
显微玻璃体视网膜手术联合硅油填充治疗穿通伤性视网膜脱离,近10年来,手术方法有了很大改进。本次研究结果发现,显微玻璃体视网膜手术联合硅油填充较单纯显微玻璃体视网膜手术治疗穿通伤性视网膜脱离患者的总有效率更高(82.67%>61.33%,P<0.05),可取得较好的治疗效果。另外,已有较多研究关注远期治愈效果,根据美国相关的研究报道显示[8],有265例穿通伤性视网膜脱离患者,远期治疗的治愈概率为68.8%,而硅油组的治愈概率则为60%,数据之间的比较差异具有统计学意义。本研究因研究时间的限制尚未跟踪随访,今后将增加远期治愈的随访研究。
本研究结果表明,经显微玻璃体视网膜手术联合硅油填充治疗穿通伤性视网膜脱离的术后总体并发症显著低于对照组(33.33%<60.00%,P<0.05)。但硅油填充仍可能存在一系列并发症,危害较大的并发症主要有三种:①继发性青光眼,会导致患者出现失明现象,导致该并发症出现的原因为在进行治疗的过程中对患者的注油量比较多而导致[9]。②角膜病变。可形成或加重白内障、角膜变性等。③硅油乳化。硅油一旦乳化,就不易取净,且易发生继发性青光眼。预防措施主要包括:用5 000 cs硅油,对患者进行手术过程中要做好止血处理,将血液以及渗出物取出,术后对患者使用激素,并将硅油及时取出。目前研究认为[10],对于牵拉性网脱现象比较轻,术后增生并不明显以及视网膜复位情况较好患者,术后两个月取油效果较好,而对于PVR现象比较严重的患者,则在术后4~6个月进行取油。
综上所述,显微玻璃体视网膜手术联合硅油填充对穿通伤性视网膜脱离患者具有较好的治疗效果,可有效抑制炎症因子,值得进一步推广应用。但本次研究仍存在一定限制,如样本量尚不足,尚未进行跟踪随访研究等,可在今后进一步开展深入研究。

