探讨不同静脉穿刺技术的方法与效果分析
张丽

【摘 要】 目的:探讨静脉穿刺技术的方法与效果分析。方法:选取2019年7月至2020年1月本院急诊输液大厅静脉输液患者1200例,随机分为两组,每组600例,对照组采用常规静脉穿刺技术,观察组采用改进后静脉穿刺技术,主要在操作姿势、进针角度、妥善固定3方面进行方法改进。对两组疼痛反应、穿刺成功率及药物渗出3方面进行比较。结果:观察组的疼痛反应及穿刺成功率均优与对照组,差异均有统计学意义(P<0.05);观察组发生药物渗出与对照组比较,结果有统计学差异(P<0.05)。结论:改进后静脉穿刺在操作姿势、进针角度、妥善固定3方面的改进可显著提高穿刺成功率,降低疼痛反应,减少药物渗出,提高护理工作效率。
【关键词】 静脉穿刺;进针角度;效果分析
静脉输液治疗是临床常见的治疗手段,是临床护理人员使用频率最高的一项无菌操作。静脉输液已从简单的护理技术操作向专业化、专科化方向发展。同时要求操作者具有判断力和决断力,要求不断更新和创新。而成功的静脉穿刺是静脉输液治疗的关键,现笔者通过操作姿势、进针角度、妥善固定3方面进行方法改进,对比分析了1200例临床静脉输液患者的效果和反馈,现报道如下。
1 资料与方法
1.1 一般资料
采用便利抽样的方法,选取2019年7月至2020年1月在本院输液大厅静脉输液患者1200例作为研究对象。纳入标准:1)年龄6~75周岁;2)患者有自主意识,对静脉输液了解,愿意配合操作;3)患者病情符合静脉输液治疗,无药物过敏史;4)穿刺部位皮肤完好,无破损无结痂。排除标准:1)患者肢体术后,无法手背静脉穿刺;2)患者过于焦虑,配合能力差。其中男620例,女580例;6~14周岁320例,14~75周岁880例;368例发热或上呼吸道感染,259例循环系统疾病,151例神经系统疾病,196例急性胃肠炎,226例外科损伤或术后。随机分为观察组和对照组两组,每组600例。两组在性别、年龄、疾病类型方面无统计学差异(P<0.05)。
1.2 研究方法
选用3M透明输液贴,5.5号(洁瑞)静脉输液皮条。
对照组采用常规静脉穿刺技术:1)操作姿势:患者握拳。操作者左手绷紧穿刺皮肤,右手持针柄。2)进针角度:在血管上方,使针头与皮肤呈15°~30°角进针,见回血后压低角度,顺静脉走向继续进针0.2cm[1]。3)妥善固定:先固定针柄,再固定针眼,最后将针头附近的输液管环绕后固定。
观察组采用改进后静脉穿刺技术:1)操作姿势:患者松拳,自然放置。操作者左手将患者穿刺的手固定成背隆掌空的握杯状,拉直血管,右手持针柄。2)进针角度:“由浅入深”为总原则,在血管上方进针,针尖斜面朝上,针头与皮肤呈40°刺破皮肤,进入皮肤后降低角度至5°缓慢前行至见回血,再继续平行进针0.2cm[2]。3)妥善固定:针柄针眼同时连接固定,最后将针头附近的输液管环绕后固定。
1.3 评价标准
疼痛的评价标准:使用数字等级评分法和Wong-Banker面部表情评估法相结合。测量方法:患者面对Wong-Banker面部表情评估的一面,把游标放在最能代表当时疼痛程度的部位;评估者面对数字等级评分法有刻度的一面,记录疼痛的严重程度;避免任何暗示或启发。0代表不疼,10代表疼痛难忍,评分值越高表明疼痛程度越严重。让患者对穿刺时的主观感觉按照疼痛测量方法进行疼痛评分。
穿刺成功率的评价标准:一次穿刺立即有回血,无退针,滴注通畅,5min后穿刺处皮肤无药液渗出为成功;穿刺有回血,有来回退针,滴注通畅,5min后穿刺处皮肤无药液渗出为一般;穿刺处无回血,滴注不畅,穿刺局部肿胀为失败。
药物渗出的评价标准:按照美国静脉输液协会(INS)输液治疗护理实践标准。0级:无症状;1级:皮肤发白,水肿直径<2.5cm;2级:皮肤发白,水肿直径2.5~15cm;3级:皮肤发白,半透明状,水肿直径>15cm,伴中度疼痛;4级:凹性水肿,循环障碍,重度疼痛。
1.4 统计学方法
采用SPSS 17.0软件对所得数据进行处理,计数资料[n(%)]和计量资料(±s)分别行卡方和t检验,P<0.05为差异具有统计学意义。
2 结果
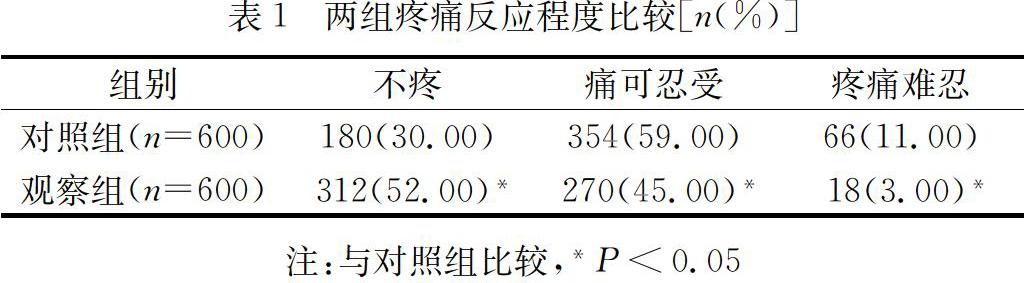
2.1 两组疼痛反应比较
对照组和观察组两组患者根据疼痛评价标准,经统计学分析,观察组患者在疼痛反应程度上明显轻于对照组,两组的疼痛反应差异有统计学意义(P<0.05)。见表1。
2.2 两组穿刺成功率比较
两组患者根据穿刺成功率的评价标准,观察组的退针率较对照组减少,经统计学分析,两组穿刺成功率差异有统计学意义(P<0.05)。见表2。
2.3 两组药物渗出比较
两组患者根据药物渗出的评价标准,观察组发生药物渗出与对照组比较,结果有统计学差异(P<0.05)。见表3。
3 讨论
本文结果显示观察组在操作姿势、进針角度和妥善固定3方面进行了方法改进,观察组的疼痛反应轻与对照组比较,观察组的退针率和发生药物渗出情况较对照组减少,分析原因如下:
1)在疼痛反应方面:痛觉神经元位于外周感觉神经中,由于表皮组织含有丰富的游离神经末梢,对疼痛的感觉非常灵敏,静脉输液穿刺时会产生尖刺样局限性疼痛[3]。患者的疼痛感觉强度取决于刺激的强度、持续时间、损伤面积等有关。观察组让患者松拳,自然放置,操作者左手将患者穿刺的手固定成背隆掌空的握杯状,可使血管突出表皮,静脉呈充盈状态,易于穿刺。在进针角度方面,观察组针头与皮肤呈40°刺破皮肤,进针角度大,皮肤损伤面积小,疼痛感减轻[4]。同时,操作者在绷紧皮肤、快速刺入、注意力转移等方面也是影响疼痛反应的因素。2)在穿刺成功率方面:对照组患者握拳,操作者左手绷紧穿刺皮肤,而血管没有拉直,易于滑动;同时血管绷紧处于扁平状态,不充盈,影响穿刺成功率[5]。在进针角度方面,对照组使针头与皮肤呈15°~30°角进针,见回血后压低角度,若患者静脉细、回血慢,此角度易于刺通血管,引起穿刺失败。穿刺失败不仅增加了患者的痛苦,也增加了穿刺次数。通过两组比较从而更显示出了观察组在此方面的优势。3)在药物渗出方面:药物渗出是非腐蚀性的药物或溶液进入静脉管腔以外的周围组织[6]。在引起药物渗出相关因素中,妥善固定在钢针静脉输液中起到事半功倍的作用。观察组妥善固定时针柄针眼同时连接固定,此方法固定速度快,操作简单,尤其对于易于哭闹的患儿,此法直接固定针柄针眼,只需稳住胶布两端,针头不易滑落脱出,减少药物渗出。
综上所述,静脉输液是临床护理工作中必须掌握的护理技术及操作,我们的护理实践展示了静脉输液的专业学科性。静脉输液是抢救和治疗患者的重要手段,成功的静脉穿刺是静脉输液治疗的关键[7]。本研究对静脉穿刺的操作姿势、进针角度、妥善固定3方面的改进方法,显著提高穿刺成功率,降低疼痛反应,减少药物渗出,提高护理工作效率,值得在临床工作中应用。
参考文献
[1] 李小寒,尚少梅.护理学基础[M].北京:人民卫生出版社,2017,32(21):1758-1760.
[2] 席冠华.采用不同进针角度进行静脉穿刺的效果分析[J].护理研究,2015,18(07):175-176.
[3] Bevely Campbell.Arterial waveformos momitoring changesnin configuration[J].Heart Lung,2018,35(02):758-760.
[4] 陈子斌.大角度静脉穿刺与常规静脉穿刺法的对比试验研究[J].实用护理杂志,2018,12(07):58-60.
[5] 杨素萍.静脉穿刺的临床应用[J].中华护理杂志,2015,56(18):162-165.
[6] 李丽琳,全彩梅.静脉注射外渗性损伤的治疗与预防进展[J].医学文选,2019,19(03):399-400.
[7] 李亚君,高满亲.改良静脉穿刺技术提高穿刺成功率的临床研究[J].临床医药文献电子杂志,2019,06(42):98-99.

