N末端脑钠肽前体、超敏C-反应蛋白和血清CD137对急性心肌梗死患者左心室重构的预测价值
殷云杰,翁嘉懿,徐亮,陈燕春*
(1宜兴市人民医院心血管内科,江苏 宜兴 214200;2南京医科大学附属苏州医院心血管内科,江苏 苏州 215008)
左心室重构(left ventricular remodeling,LVR)是急性心肌梗死(acute myocardial infarction,AMI)最常见的远期并发症之一,也是远期不良预后重要的预测因素之一[1]。临床研究发现,AMI行血运重建的患者仍有较高的LVR发生率[2]。心室重构的主要病理特征为心肌纤维化形成,即正常心肌组织结构中出现的细胞外基质过度生成、沉积,心肌细胞减少,心肌成纤维细胞增殖。研究发现,免疫炎症反应在心室重构中发挥重要作用[3]。N末端脑钠肽前体(N-terminal pro-B-type natriuretic peptide,NT-proBNP)是诊断心力衰竭的重要指标之一,NT-proBNP可以预测陈旧性心肌梗死患者心力衰竭的发生[4]。超敏C-反应蛋白(high-sensitivity C-reactive protein,hs-CRP)是心血管相关的重要炎症因子,研究表明,hs-CRP与心肌梗死后心力衰竭的发生相关[5]。血清白细胞分化抗原137(cluster of differentiation 137,CD137)分子是新近发现的炎症因子之一,与不稳定斑块进展及消退密切相关[6]。目前关于AMI患者LVR与NT-proBNP、hs-CRP以及血清CD137水平关系的研究较少。本研究分析NT-proBNP、hs-CRP、血清CD137水平对AMI患者LVR的预测价值,以期为AMI患者LVR的早期预防提供诊疗策略。
1 对象与方法
1.1 研究对象
选取2017年1月至2018年5月在宜兴市人民医院心血管内科住院确诊为急性前壁心肌梗死的患者124例,住院期间所有患者均接受冠心病规范化二级预防药物治疗。所有患者均随访12个月,行超声心动图检查。左心室舒张末期容积(left ventricular end diastolic volume,LVEDV)较发病时增加>20%定义为LVR,根据是否发生LVR分为LVR组38例和非LVR组86例。纳入标准:(1)年龄50~80岁;(2)符合AMI诊断标准[7];(3)临床资料齐全。排除标准:(1)右冠相关的AMI;(2)严重肝、肾功能不全;(3)恶性肿瘤或血液系统疾病;(4)合并心原性休克等严重疾病;(5)严重感染。本研究所有纳入患者均签署知情同意书。
1.2 方法
所有入选患者空腹12 h采集静脉血,置于抗凝管中,采用罗氏Cobas h232床边分析仪及配套试剂,床旁快速检测NT-proBNP。采用放射免疫法测定hs-CRP,试剂盒由北京科美东雅生物技术有限公司提供。采用ELISA法检测血清CD137等指标,试剂购自上海明睿生物技术公司。其余血脂等血生化检验由我院检验科测定。超声心动图检测由心脏超声科医生采用美国GE公司的彩色多普勒超声诊断仪进行。左心室舒张末期内径(left ventricular end diastolic diameter,LVEDD)、LVEDV采用心尖部四腔切面及心尖两腔切面Simpson双平面法测量。所有入选患者分别于住院期间和出院后12个月行心脏彩超评估。
1.3 统计学处理

2 结 果
2.1 2组患者一般资料比较
2组患者高密度脂蛋白胆固醇比较差异有统计学意义(P<0.05)。LVR组NT-proBNP、hs-CRP以及CD137水平均高于非LVR组,差异均具有统计学意义(P<0.001;表1)。
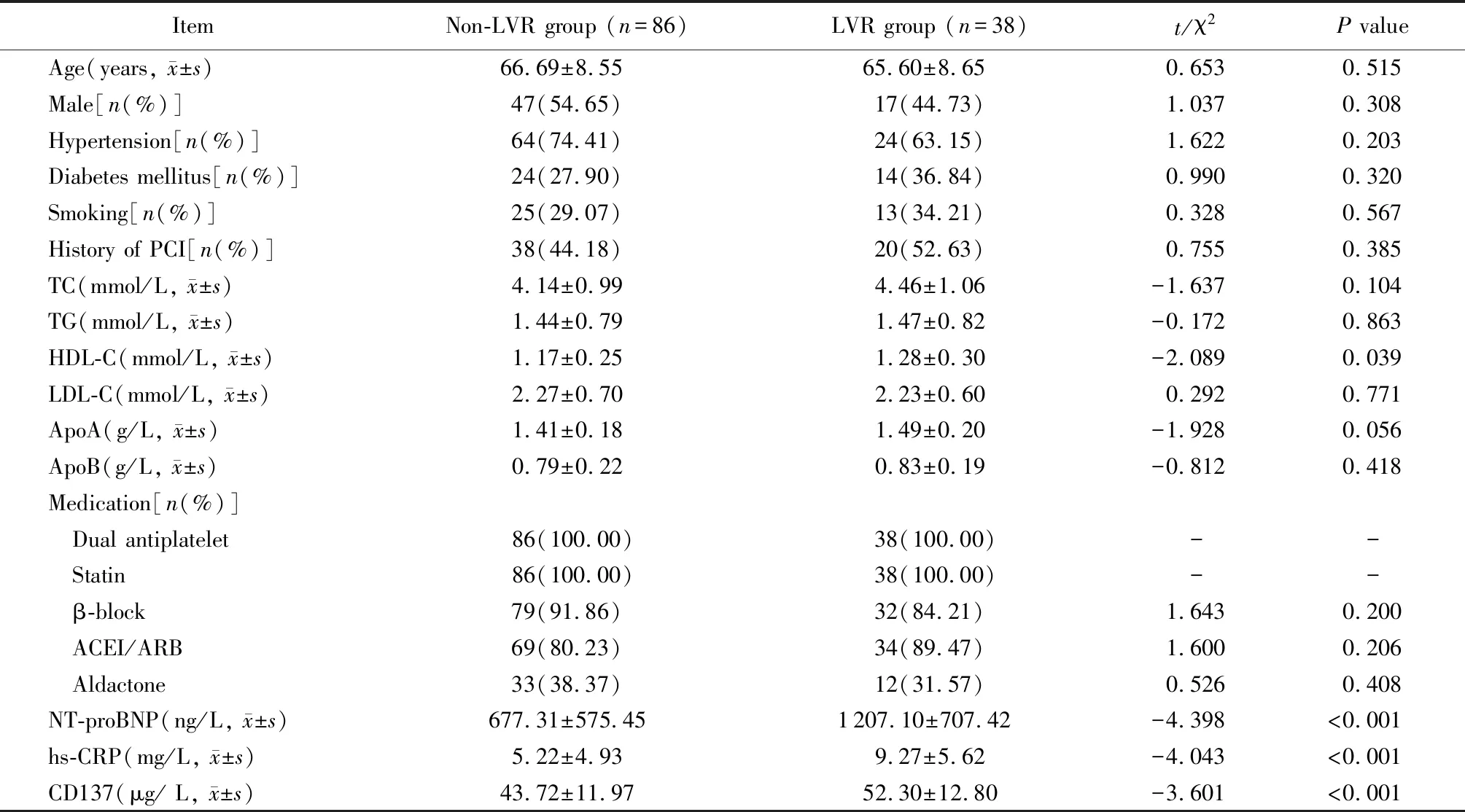
表1 2组患者一般资料比较
2.2 Pearson相关分析
所有患者入院后行心脏彩超检查,非LVR组及LVR组患者的LVEDD分别为(44.44±4.20)、(45.28±4.54)mm,LVEDV分别为(100.67±11.31)、(104.44±16.39)ml,差异均无统计学意义(P>0.05)。随访12个月时,非LVR组及LVR组患者的LVEDD分别为(48.77±4.77)、(58.76±6.56)mm,LVEDV分别为(105.68±11.02)、(127.21±19.63)ml,差异均有统计学意义(P<0.05)。
Pearson相关分析发现,NT-proBNP(r=0.419,P<0.001)、hs-CRP(r=0.209,P<0.05)和血清CD137水平(r=0.604,P<0.001)与LVEDD增加值呈正相关。
2.3 LVR的多因素logistic回归分析
以是否出现LVR为因变量(赋值:否为0,是为1),以NT-proBNP、hs-CRP及血清CD137水平为自变量(赋值:实测值)进行多因素logistic回归分析,结果显示,NT-proBNP、hs-CRP及血清CD137水平是AMI后12个月发生LVR的独立危险因素(P<0.05;表2)。

表2 AMI后LVR的多因素logistic回归分析
2.4 ROC曲线
ROC曲线显示,NT-proBNP、hs-CRP及血清CD137预测AMI后LVR的ROC曲线下面积(area under the curve,AUC)分别为0.753(95%CI0.667~0.839,P<0.05)、0.722(95%CI0.625~0.819,P<0.05)及0.690(95%CI0.592~0.789,P<0.05),三者联合预测AMI后LVR的AUC为0.805(95%CI0.717~0.893,P<0.05),灵敏度为76.32%,特异度77.91%(图1)。
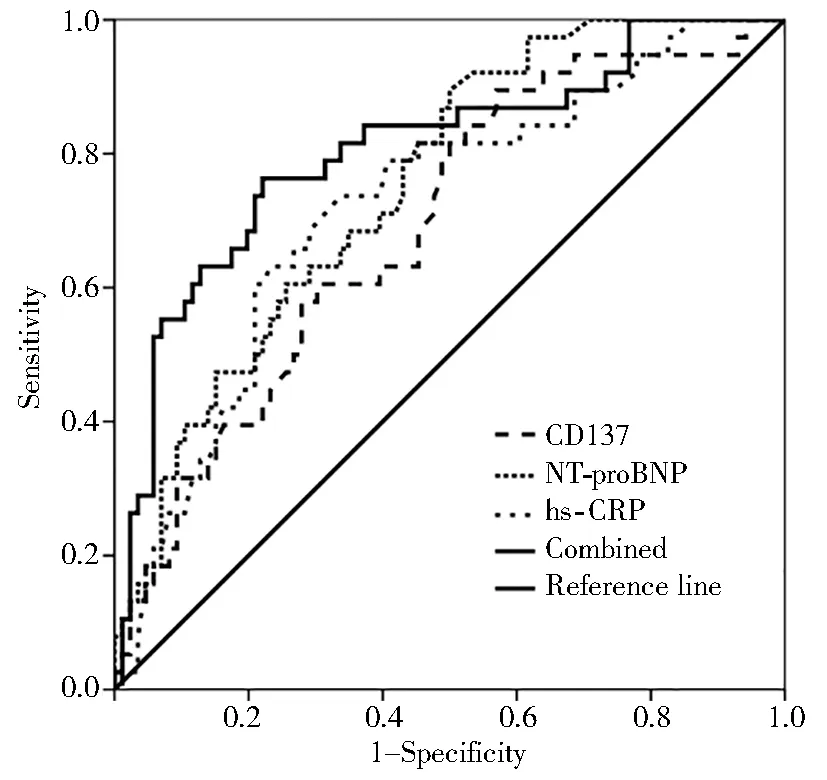
图1 NT-proBNP、hs-CRP及CD137预测AMI后
3 讨 论
LVR是导致心力衰竭最重要的原因之一。目前研究认为,当心肌损伤(如AMI)时,正常的心肌细胞大量坏死,心肌成纤维细胞激活,大量增殖,释放各种胶原纤维,从而启动损伤部位的修复。而在某些情况下,肌成纤维细胞持续存在,不断释放促纤维化因子,最终引起心肌纤维化,导致心室重构[8]。本文通过对124例急性前壁心肌梗死的患者进行12个月的随访发现,即使所有纳入患者正规服用血管紧张素转化酶抑制剂、血管紧张素受体阻滞剂、β受体阻滞剂等抑制心室重构的药物,心室重构发生率仍较高,本研究124例随访患者中有38例出现了心室重构,占30.65%。目前对于LVR尚缺乏有效的预测因子,因此,寻找一种简便、准确的预测AMI后LVR的血清学因子成为当前的研究热点。
NT-proBNP是临床上应用最广泛的诊断心力衰竭的血清标志物。NT-proBNP不仅被用来评估心脏功能,也能预测心血管不良事件[4]。孟晓京等[9]发现早期B型利钠肽水平能对急性前壁心肌梗死远期LVR具有预测价值。国外Reinstadler等[10]发现在急性ST段抬高型心肌梗死再灌注治疗后,联合cTNI、hs-CRP、NT-proBNP等能较好地预测LVR的发生。本研究发现,NT-proBNP与AMI后LVR的发生相关。NT-proBNP在LVR组的表达明显高于非LVR组。 NT-proBNP预测LVR的AUC为0.753,最佳截断点为432 ng/L,此时灵敏度和特异度分别为89.47%和59.00%,提示NT-proBNP对AMI后发生LVR有一定预测价值。
新近研究发现,免疫炎症反应在LVR中发挥重要作用[11]。尚少红等[12]研究发现,hs-CRP是可以预测心血管事件的非特异性炎症因子之一,hs-CRP在行急诊经皮冠状动脉介入治疗术后发生心力衰竭的患者体内高表达,提示hs-CRP可能是心肌梗死后发生心力衰竭的预测指标之一。既往研究[13]发现,hs-CRP、cTNI能预测心肌梗死后3个月的左心功能和LVR,这与本研究结果一致。本研究显示, LVR组hs-CRP水平均高于非LVR组,且hs-CRP与心肌梗死后左心室扩大相关,hs-CRP是预测心肌梗死后LVR的独立危险因素,hs-CRP预测LVR的AUC为0.722,灵敏度和特异度分别为73.68%和66.28%。因此,hs-CRP对AMI后LVR的发生具有一定的预测价值。
肿瘤坏死因子(tumor necrosis factor,TNF)、肿瘤坏死因子受体超家族(tumor necrosis factor receptor superfamily,TNFRSF)在心力衰竭患者中表达增加,可能参与心力衰竭的发生[14]。CD137属TNF受体家族成员,是由255个氨基酸组成的Ⅰ型跨膜蛋白。Yan等[15]在研究CD137与急性冠脉综合征以及冠脉狭窄中发现,CD137表达与基质金属蛋白酶(matrix metalloproteinase,MMP)-3以及MMP-9呈正相关,而MMP-3、MMP-9不仅是新型冠心病炎症因子,更是纤维化相关指标,这可能提示CD137能调节纤维化指标的释放,从而引起靶器官的纤维化。王小东等[16]发现,在非ST段抬高心肌梗死患者中血清CD137水平有助于对患者进行危险分层,并对患者预后判断有一定预测价值。目前,CD137参与心室重构的机制尚不明确,有研究发现[17,18],CD137与冠状动脉粥样硬化斑块形成进展密切相关,同时也与冠状动脉病变程度相关,临床资料显示,冠状动脉病变程度可能与患者预后相关,与心功能不全的发生相关。CD137水平能否预测AMI后LVR尚未见报道。本研究发现,CD137水平在心室重构组中明显升高。Pearson相关分析发现,AMI患者CD137水平与12个月后LVEDD增加值呈正相关。logistic回归分析发现,CD137水平是AMI后12个月发生LVR的独立危险因素。CD137预测LVR的AUC为0.690,最佳截断点为39 μg/L,此时灵敏度和特异度分别为89.47%和43.02%。
综上所述, NT-proBNP,hs-CRP及血清CD137水平与AMI后LVR的发生相关,三者联合预测AMI后LVR的AUC为0.805,灵敏度和特异度分别为76.32%和77.91%,三者联合预测明显优于NT-proBNP,hs-CRP及CD137单指标预测。本研究仍存在以下不足:首先,本研究未讨论血运重建后是否会对心室重构有影响,虽然2组行冠状动脉介入治疗比例差异无统计学意义,但仍应考虑血运重建及发病至血运重建的时间对心室重构的影响;其次,本研究为单中心小样本临床随访,其结果可能存在偏倚。我们将在后续研究中扩大样本量来验证该结论。

