急、慢性药物性肝损伤临床特征的对比分析
纪童童,陆海英,谭 宁,于岩岩,徐小元
北京大学第一医院 感染疾病科,北京 100034
药物性肝损伤(drug-induced liver injury,DILI)已成为最常见和最严重的药物不良反应之一,严重者可以出现肝衰竭甚至死亡。DILI的发生率逐年升高,迄今为止,药物引起的肝损伤的诊断仍缺乏简便、客观、特异性的指标。大多数急性DILI患者在停用损肝药并经适合的治疗后,肝损伤多能恢复正常,但慢性DILI的治疗仍缺乏特效治疗手段,患者可以发展到肝纤维化、肝硬化等终末期肝病,预后差。因此,了解慢性DILI的病因及临床特点十分重要。
1 资料与方法
1.1 研究对象 将2015年1月-2018年12月在本院感染科住院的183例DILI患者纳入研究,分为急性组(n=138)和慢性组(n=45)。DILl的诊断标准参考中华医学会2015年发布的《药物性肝损伤诊治指南》[1]。所有患者除外急慢性病毒性肝炎、酒精性肝病、自身免疫性肝病及遗传代谢性肝病等,病例筛选参考RUCAM量表:>8 分,极可能;6~8 分,很可能;3~5 分,可能;1~ 2分,不太可能;0分,可排除;本研究把RUCAM≥3分或肝组织病理检查确诊患者定义为DILI。肝损伤类型及严重程度分级的判断标准参考《药物性肝损伤诊治指南》[1]。对自身抗体阳性的患者进行AIH积分评分(国际AIH协作组,2008年),评分≥6分则临床诊断为AIH样DILI。
预后标准:(1)好转,即临床症状、体征完全消失或明显改善,肝功能指标较前下降,并低于2×ULN;(2)无效,即症状体征没有改善,肝功能指标改善不明显或病情加重,以及自动出院视为无效;(3)死亡,即住院期间死亡。
1.2 研究方法 收集患者基本情况、基础疾病、可疑药物用药史、过敏史、饮酒史、症状体征、实验室检查、影像学检查、肝组织病理检查、治疗、转归等资料。所有诊断为DILI的患者均进行RUCAM、肝损伤类型及严重程度分级评分。
1.3 伦理学审查 本研究方案经由北京大学第一医院伦理委员会审批(批号:2016[1143])。
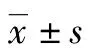
2 结果
2.1 DILI病因分类 导致2组患者肝损伤的药物种类相似(除肿瘤化疗药以外),慢性组为:中草药(33例,73.3%),抗菌素(5例,11.1%),激素、降脂药、解热镇痛药、抑酸药(各3例,6.7%),免疫抑制剂、保健品、抗过敏药(各2例,4.4%),降糖药(1例,2.2%);急性组为:中草药(105例,76.1%),抗菌素、解热镇痛药(各15例,10.9%),降脂药(8例,5.8%),肿瘤化疗药(6例,4.3%),保健品(4例,2.9%),激素、抗结核药、降尿酸药、抗过敏药、化学物质(各2例,1.5%),免疫抑制剂、抗癫痫药、精神类药物、心血管药物(各1例,0.7%)。
2.2 2组患者性别、年龄、肝损伤类型、DILI严重程度分级和RUCAM评分的比较 2组患者性别、肝损伤类型及DILI严重程度分级情况比较差异均有统计学意义(P值均<0.05)(表1)。
慢性组RUCAM评分≤6的病例数占77.8%(35例),而急性组RUCAM评分≥6的病例数占79.7%(110例),2组比较差异有统计学意义(χ2=21.471,P=0.002)。2组患者的 RUCAM评分情况见表2。
2.3 临床表现 慢性组45例患者中临床表现为慢性肝炎23例(51%)、自身免疫性肝炎(autoimmune hepatitis, AIH)样DILI 7例(16%)、代偿性肝硬化4例(9%)、失代偿性肝硬化4例(9%)、慢性肝内胆汁淤积4例(9%)、肝纤维化1例(2%)、胆管消失综合征1例(2%)、肝窦阻塞综合征/肝小静脉闭塞病 1例(2%)。急性组138例患者中临床表现为急性肝炎122例(88.4%),AIH样DILI 16例(11.6%)。

表1 2组患者年龄、性别、肝损伤类型、DILI严重程度分级和RUCAM评分的比较
2.4 病理学检查 急、慢性DILI患者中分别有29例(21%)和27例(60%)完成了肝组织病理检查,两组比较差异有统计学意义(χ2=37.351,P<0.001)。其中病理检查诊断为DILI的分别有21例(72.4%)和15例(55.6%),病因不清的分别有2例和6例(6.9% vs 22.2%)(表3)。
DILI伴自身免疫现、DILI+AIH、DILI诱发AIH的8例患者ANA抗体均阳性(3例抗体滴度≥ 1∶1000,4例≥1∶320,1例≥1∶100),其中的5例患者同时出现IgG升高,2例SMA抗体阳性,1例AMA阳性;4例慢性DILI患者中2例使用糖皮质激素治疗,2例使用糖皮质激素联合硫唑嘌呤治疗;4例急性DILI患者均未使用糖皮质激素或免疫抑制剂治疗,其中病理诊断为“DILI+AIH”的患者的自身免疫性肝炎评分5分,出院时肝功能恢复正常,出院诊断为“急性DILI”。
2.5 基线临床化验检查 2组间的PLT、ALT、AST、DBil、Cr水平以及ANA阳性例数和SMA阳性例数比较差异均有统计学意义(P值均<0.05)(表4)。
2.6 AIH样DILI患者的诊疗情况 急性组中有16例(11.6%)AIH评分≥6分(7分2例,6分14例),导致其肝损伤的病因为中草药13例、免疫抑制剂1例、降脂药2例、解热镇痛药2例;16例患者中10例完成肝穿病理检查(DILI 8例,DILI伴自身免疫现象2例)。
慢性组中有7例(15.6%)AIH评分≥6分(7分2例,6分5例),导致其肝损伤的病因为中草药4例、抗生素2例、抑酸药1例、保健品1例;7例患者中5例完成肝穿病理检查(DILI 3例,DILI伴自身免疫现象1例,DILI诱发AIH 1例)。
2组患者的自身抗体、治疗、住院天数及预后情况见表5。急性组患者的住院天数明显短于慢性组(U=2216,P=0.008),但潜伏期时间无明显差异(U=2654,P=0.156)。
2.7 免疫抑制剂治疗及临床转归情况 183例患者无死亡病例。与急性组比较,慢性组潜伏期更长、合并肝硬化及治疗无效病例的百分比更高(P值均<0.05);2组患者强的松龙治疗和强的松龙+硫唑嘌呤治疗情况比较差异均有统计学意义(P值均<0.05)(表6)。
2组患者的基础疾病情况基本相似,但慢性组患者无恶性肿瘤病史,而急性组中10例(8.3%)患者有卵巢癌/子宫内膜癌/乳腺癌等恶性肿瘤,导致这10例患者肝损伤的病因中草药3例、肿瘤化疗药5例、中草药+肿瘤化疗药1例、非甾体类抗炎药+降脂药1例。10例患者中3例ANA阳性(分别应用中药、泽菲、脂质体阿霉素+草酸铂)、1例IgG升高、1例(ANA为1∶100)使用泼尼松龙30 mg/d治疗,出院时肝功能正常。
急性组共有12例患者使用强的松龙治疗,始起剂量为30~40 mg/d,其中1例患者同时服用硫唑嘌呤50 mg/d,该患者出院时肝功能正常;慢性组共有19例患者使用强的松龙治疗,剂量为10~60 mg/d(有2例患者入院时正服用强的松龙10 mg/d),其中11例患者同时服用硫唑嘌呤50 mg/d。强的松龙每2周减5 mg,减至20 mg/d后,每4周减2.5~5 mg;硫唑嘌呤剂量不变。急、慢性组中使用强的松龙治疗患者的平均住院时间分别为15(9~34)d和20(3~45)d(U=2765,P=0.540),治疗好转率分别为66.7%(8/12)和68.4%(13/19例)(χ2=3.656,P=0.056),无效率分别为33.3%(4/12)和31.6%(6/19)(χ2=3.656,P=0.056)。

表2 2组患者RUCAM评分情况比较[例(%)]

表3 2组患者病理学检查结果的比较[例(%)]

表4 临床化验检查结果

表5 AIH样DILI患者的检查、治疗及预后情况

表6 免疫抑制剂治疗及临床转归情况
2.8 DILI慢性化相关因素分析 logistic回归分析结果显示,ALT(OR=0.997,95%CI: 0.985~0.999,P=0.003)、PLT(OR=0.997,95%CI: 0.986~0.998,P=0.013)可能是DILI慢性化的独立预测指标。
3 讨论
DILI是指由各类处方或非处方的化学药物、生物制剂、传统中药、天然药、保健品、膳食补充剂及其代谢产物乃至辅料等所诱发的肝损伤。药物性肝损伤多数呈急性过程,在停药后肝功能可很快恢复,预后良好;但部分患者血清ALT、AST、ALP及TBil水平持续异常,或存在门静脉高压或慢性肝损伤的影像学和组织学证据,我国2015版《药物性肝损伤诊治指南》将慢性化的时间界限定为DILI发生6个月后。慢性DILI在临床上可表现为慢性肝炎、肝纤维化、代偿性和失代偿性肝硬化、AIH样DILI、慢性肝内胆汁淤积和胆管消失综合征等。因此,预防和治疗慢性DILI是改善DILI整体预后的关键。DILI目前缺乏特异性的诊断指标,需要排除其他肝病,慢性DILI因病程长、诊治过程复杂更增加了临床诊断难度。因此,了解慢性DILI的临床特征及相关危险因素十分必要。
本研究183例DILI患者中,慢性DILI占24.6%,稍高于既往文献[2-3]报道(16.2%~18%);而且慢性DILI中女性患者的比例高于急性DILI组(P=0.029),提示女性的DILI有可能比男性更易慢性化。肝损伤病因方面,中草药所致的DILI患者在急、慢性组中的比例高达76.1%和73.3%,明显高于既往的文献[2-3]报道;其次是抗菌素,分别占10.9%和11.1%。导致两组患者肝损伤的药物种类所占的百分比基本相似,提示损肝药的种类可能与DILI的慢性化关系不大。但急性DILI组中10例(8.3%)患者有恶性肿瘤病史,并且其中的6例肝损伤因肿瘤化疗药所致,而慢性DILI组无此类情况。
DILI的肝损伤类型以肝细胞损伤型最为多见,本研究结果与文献[2,4-5]报道一致,急、慢性DILI的肝损伤类型也主要为肝细胞损伤型(分别为84.7%和71.1%),但慢性DILI胆汁淤积型的比例高于急性DILI(分别为15.6%和4.3%)。45例慢性DILI的临床表现以慢性肝炎(23例,51%)最为多见。DILI严重程度分级方面,慢性组以1级和2级为主(共占82.2%),而急性组3级(26.1%)和4级(11.6%)患者的比例均高于慢性组;急性组ALT、AST及DBil均值明显高于慢性组,这种情况可能与慢性DILI患者院外接受过保肝降酶药治疗有关。慢性组RUCAM评分≤6的病例数占77.8%,其中有2例慢性DILI患者的RUCAM评分仅为2分,但肝组织病理诊断为慢性DILI;而急性组RUCAM评分≥6的病例数占79.7%。21%急性DILI和60%慢性DILI患者完成了肝组织病理检查,病理诊断为DILI的百分比为72.4%和55.6%,病因不清的为6.9%和22.2%。由此可见,临床上,RUCAM评分及病理检查仍不能解决部分慢性DILI的诊断问题;急性DILI的肝生化学指标异常更为严重;胆汁淤积型及血管损伤型的DILI可能更易慢性化。
目前药物导致肝损伤的机制尚未完全明确,主要与药物代谢异常、免疫损伤、线粒体损伤以及遗传因素等有关,其中免疫损伤在DILI的发生及进展中起着重要的作用,药物通过激活免疫系统并参与免疫调节,最终导致肝细胞的炎症、坏死。肝毒性药物的代谢中间体修饰肝细胞蛋白质或形成蛋白药物加合物,形成具有抗原性的靶位,诱导抗肝细胞抗体的产生并发生免疫反应,如针对核蛋白和平滑肌(肌动蛋白)的免疫反应分别产生 ANA及SMA[6]。DILI 可以检测到多种自身抗体,其中以ANA、SMA、AMA较为常见[7-9]。姜红丽等[9]报道,DILI自身抗体的检出率为 60.6%,ANA、SMA、AMA抗体的检出率分别为56.1% 12.9% 3.0%。梁珊等[2]报道65.5%慢性DILI可检出ANA,且35.7%的滴度≥1∶320,但大多数为DILI合并自身免疫现象。本研究结果与文献报道相似,且慢性DILI患者的 ANA、SMA阳性率(64.4%、15.6%)明显高于急性DLIL(43.5%、4.3%),2组患者AMA的阳性率相似(4.4%和4.3%);慢性DILI出现免疫球蛋白升高的百分比也有高于急性DILI的趋势。由此,可以推测慢性DILI的发病与自身免疫反应有一定的关系。
药物本身可诱发自身免疫性肝病,而且DILI也有发展为自身免疫性肝病的可能[10-11]。临床观察发现[12-13],9%~17%的AIH为药物诱导。DILI的自身抗体种类一般较为单一,大多数抗体滴度较低并随病情好转而降低甚至消失,更多的是属于AIH样DILI,达不到AIH的诊断标准,而且预后一般良好,不需要长期免疫抑制治疗,停用免疫抑制治疗后较少复发;而经典AIH的自身抗体可呈多样化、高滴度,可伴有其他自身免疫性疾病,停免疫抑制治疗后复发率达65%。本研究中,急、慢DILI组分别有16例(11.6%)和7例(15.6%)为AIH样DILI,所有患者的血清IgG均升高,ANA阳性率分别为100%和87.6%,SMA阳性率为18.8%和28.6%,但肝穿病理检查诊断DILI伴自免现象的分别只有2例和1例;中草药是导致其肝损伤的主要病因;急性、慢性DILI组分别有1例和6例患者使用糖皮质激素治疗;慢性DILI组患者的治疗好转率大于急性组,但不能除外急性DILI组患者因住院天数较短而影响疗效的判定。
有学者[14-15]报道年龄、DILI分型、严重程度、ALT、ALP、Alb、INR等指标与患者预后密切相关,INR以及ALT可作为评估DILI患者预后结局的独立指标。本研究结果显示,慢性DILI组患者使用强的松龙(42.2% vs 8.9%)和强的松龙联合免疫抑制治疗(22.4% vs 0.7%)、合并肝硬化(22.2% vs 0)和治疗无效病例(26.7% vs 13%)的百分比明显高于急性DILI组,潜伏期更长(40 d vs 30 d),说明慢性DILI的治疗效果要比急性DILI差;logistic回归分析检验结果显示,ALT、PLT可能是DILI慢性化的独立预测指标。
综上所述,与急性DILI相比,慢性DILI中女性患者比例更高;潜伏期长,肝生化学指标异常相对要轻,但胆汁淤积型、合并肝硬化的比例及自身抗体的检出率较高,更需要糖皮质激素和免疫抑制治疗,预后较差,ALT、PLT可能是DILI慢性化的独立预测型指标。慢性DILI诊断较困难,部分患者不能用RUCAM评分及肝组织病理检查进行诊断,对于DILI 伴随IgG升高、自身抗体阳性者,需与AIH、DILI伴自身免疫现象、药物诱导的AIH等鉴别。

