分离格栅视觉诱发电位联合HD-OCT对早期原发性开角型青光眼的诊断效能研究
张恒丽 唐广贤 李凡 闫晓伟 马丽华 耿玉磊 李兴茹
050000 石家庄市第一医院眼科 石家庄市第一眼科医院青光眼科
视网膜神经节细胞渐进性凋亡和轴突丢失是导致青光眼不可逆致盲的主要原因所在,当发觉青光眼这种特征性神经性病变时,通常视功能已严重受损[1,2]。 因此,早发现、早诊断和早治疗是预防和降低青光眼盲的关键所在。研究显示,视网膜神经节细胞的M细胞和黄斑区节细胞层更易在青光眼早期受到损害[3-5]。高清度相干光层析成像术(high-definition optical coherence tomography, HD-OCT)能够单独扫描节细胞内丛状层(ganglion cell-inner plexiform layer, GCIPL) 厚度[6-8],而分离格栅视觉诱发电位 (Lsolated-check visual evoked potential, IC-VEP)通过格栅技术选择性刺激中央12度范围内的M细胞有利于发现早期青光眼的改变[2,9]。迄今为止,关于早期原发性开角型青光眼(primary open-angle glaucoma, POAG) 视网膜神经节细胞结构和功能诊断,将上述两项指标结合后评价其诊断效能的报道较少,因此,本研究旨在应用IC-VEP和HD-OCT分析、评估早期POAG功能和结构变化,为POAG的早期诊断提供依据。
资料与方法
一、一般资料
收集2017年3月至2019年4月在石家庄市第一眼科医院就诊的POAG患者(观察组)31例(31只眼),男性17例(17只眼),女性14例(14只眼),年龄24~56岁,平均年龄(43.11±5.34)岁;正常对照者(对照组)30例(30只眼),男性14例(14只眼),女性16 例(16只眼),年龄27~59岁,平均年龄(42.88±5.15)岁。两组受试者的性别、年龄、最佳矫正视力 (best corrected visual acuity,BCVA)、屈光度 (refractive diopter,RD)、中央角膜厚度 (central corneal thickness,CCT)无统计学差异 (P﹥0.05),视野平均缺损 (mean deviation, MD)比较具有统计学意义 (P﹤0.01),见表1。本研究经医院伦理委员会批准,所有受试者均知情同意。

表1 观察组和对照组基线资料比较
二、诊断及排除标准
1.早期POAG诊断标准[9-12]:①房角镜检查:房角开放;②眼底立体照相青光眼性视神经病变:C/D≥0.6或两侧眼垂直径C/D不对称性≥0.2;③校正CCT后,眼内压(intraocular pressure, IOP)﹥21 mmHg(1 mmHg=0.133 kPa);④视野:青光眼半视野(Glaucoma hemifield test, GHT)2次异常,MD≤6 dB,≥3个相邻位点视野丢失 ≥5 dB或2个相邻位点视野丢失≥10 dB,模式标准差(attern standard deviation, PSD) 图中非边缘性缺损 ≥ 3个相邻位点P< 5% 或其中≥1个位点P< 1%。
2.正常对照者纳入标准:①年龄18≥岁,无青光眼家族史;②CCT﹥500 μm,IOP﹤21 mmHg;③最佳矫正视力(best corrected visual acuity,BCVA)及视野:无异常;④眼底立体照相:视神经乳头和视网膜神经纤维层无异常;⑤受试者知情同意。
3.排除标准:①POAG中晚期、视神经或视野严重缺损者;②患有严重心脑血管疾病或糖尿病者;③屈光间质混浊影响观察视盘者;④有眼睑、结膜或角膜疾病者;⑤检测眼视力≤ 0.2影响视野检查者;⑥有内眼手术史、弱视、糖尿病性视网膜病变、黄斑水肿、缺血性视神经病变等;⑦屈光度﹥±5.00 D球镜或﹥±2.00 D柱镜;⑧瞳孔直径﹤2.5 mm;⑨中、重度干眼症者。
三、检查方法
1.眼科常规检查:视力检查采用Snellen 视力表,BCVA用最小分辨角对数 (Logarithmic minimum angle of resolution,LogMAR)表示。IOP检查采用校正过的Icare电子压平眼压计(PRO, Finland),房角检查采用Ocular单面房角镜 (Bellevue,WA US.A),眼前节及眼底检查包括C/D采用裂隙灯检查、立体照相机 ( Kowa nonmyd WX 3D)及裂隙灯下前置镜检查。CCT检查采用角膜测厚仪(Tomey SP-100, Japan)。
2.视野检查:应用Humphrey-750i视野分析仪(Zeiss),选择30-2阈值程序及SITA-FAST检测策略,III号视标、光标及背景光为白色。可信度标准:视野固视丢失﹤20%,假阴性率及假阳性率均﹤15%。视野和 HD-OCT 在同一个月内完成者纳入统计学分析。
3.IC-VEP检查:采用柯谛亚视觉电生理仪二代机 (湖州美科沃华医疗技术有限公司) 通过Isolated check刺激图形区分刺激不同的RGC通路探测M通路功能,经特殊统计分析方法,得出信噪比 (signal-to-noise,SNR) 作为评价指标。定性模式:SNR﹥1,0.85﹤SNR≤1,SNR≤0.85分别提示M通路无损伤,疑似损伤,损伤、开角型青光眼待查[13],定量模式8%-DOM或16%-DOM异常为存在早期开角型青光眼损伤。敏感性:发现阳性病例的能力,也就是在结构或功能测试中青光眼所占百分比。特异性是发现阴性病例的能力,既在结构或功能测试中正常对照眼所占百分比。
4.HD-OCT检查:采用Cirrus OCT (Carl Zeiss Meditec, Dublin, CA) 自带Macular Cube 200×200 标准扫描程序进行高质量扫描 (信号强度≥6),检测黄斑区(平均、最小、颞上方、上方、鼻上方、鼻下方、下方及颞下方)节细胞内丛状层(anglion cell-inner plexiform layer, GCIPL) 厚度,通过系统自带软件GCA算法分析采集的信息得出数据。
所有眼部检查均由经验丰富的眼科高年资主任医师和特检技师完成。
四、统计学处理

结 果
一、两组受试者IC-VEP及黄斑区GCIPL定性比较
早期POAG患者行IC-VEP检查结果显示:敏感性为83.87%、特异性为90%,行HD-OCT结果显示:敏感性为80.64%、特异性为86.67%,两者敏感性及特异性比较均无统计学差异(敏感性,P=0.72;特异性,P=0.94),见表2,3。所有受试者中,40只眼(65.57%) IC-VEP和GCIPL检测结果一致,21只眼(34.43%)检测结果不同(10只眼IC-VEP异常、GCIPL正常,11只眼IC-VEP正常、GCIPL异常)。
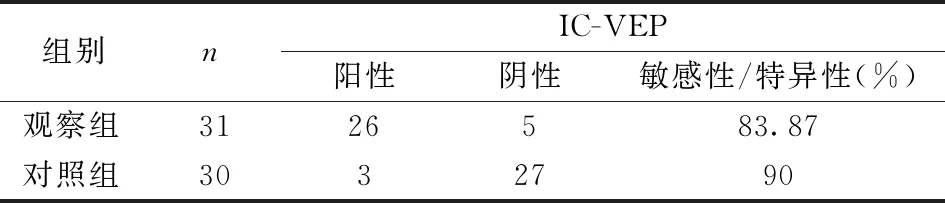
表2 IC-VEP定性检查早期POAG
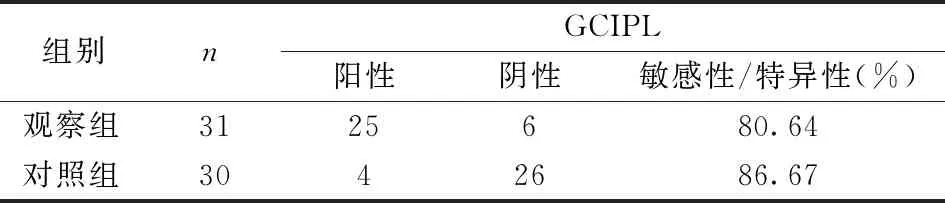
表3 黄斑区GCIPL定性检查早期POAG
二、两组受试者黄斑区GCIPL比较
观察组(POAG早期) 黄斑区GCIPL不同部位的厚度均较对照组明显变薄,差异具有统计学意义(P﹤0.001) , 且下方厚度较上方更容易变薄。见表4。
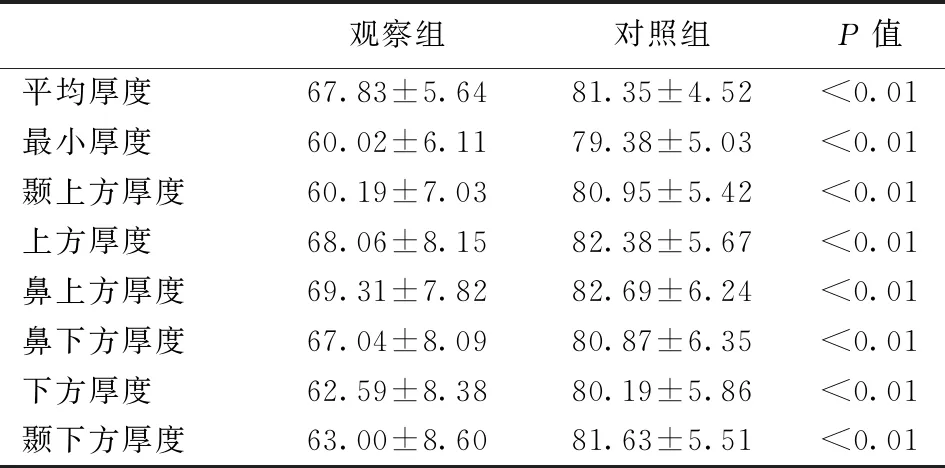
表4 观察组和对照组黄斑区GCIPL厚度(μm)比较
三、 IC-VEP及黄斑区GCIPL的AUCs比较
与不同部位的黄斑区GCIPL比较,IC-VEP的AUCs均无统计学差异(P>0.05)。见表5。
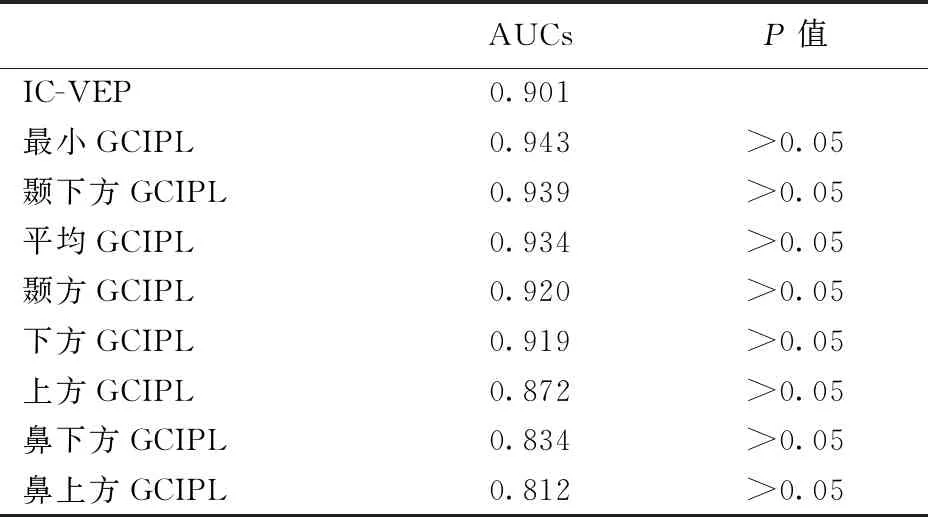
表5 IC-VEP和黄斑区GCIPL的 AUCs 比较
讨 论
POAG发病隐匿,主要损伤视网膜神经节细胞(retinal ganglion cell,RGCs)及其轴突,导致特征性视功能损害,临床上发现病情变化时,视功能往往已严重受损,早期诊断,及时、有效干预和治疗是降低POAG盲的关键所在。
RGC 主要位于内丛状层、神经节细胞层及视网膜神经纤维层,此为青光眼病理性损害的靶点。约50%RGCs聚集在黄斑区、呈多层分布、分布密度最高、是视网膜内唯一超过单层细胞排列的部位[14],此外,由于外层视网膜不参加青光眼的病理学改变,因此检测黄斑区GCIPL的损害程度更能反映早期青光眼的病理改变。
HD-OCT通过高分辨率扫描,能够客观、准确的分层测定、分析黄斑区GCIPL 厚度,可用于评价早期POAG 结构损害。本研究结果显示:HD-OCT检测早期POAG黄斑区GCIPL敏感性为80.64%、特异性为86.67%;黄斑区GCIPL不同部位的厚度均较对照组明显变薄,差异具有统计学意义(P﹤0.001);最小厚度最易受损,下方较上方更易变薄,与国内外学者的研究结果相一致[7,15],这可能归因于:① 早期POAG 最常损害黄斑中心凹周围10°~20°的RGCs,HD-OCT恰好扫描此部分GCCs;②黄斑区解剖特点及变异较小[16];③此部位GCC厚度不易受视网膜血管的影响。
但在因故无法行 OCT 检测的患者中,功能检测仍是诊断早期青光眼的手段之一。RGCs基于细胞的形态、光学特性、感受野大小等被分为大神经节细胞(M细胞)、小神经节细胞(P细胞)及其他细胞,M细胞约占RGCs总数的10%,P细胞约占80%。M细胞感受野较大,对高时间频率、低空间频率和低对比度敏感。Quigley HA 等研究发现早期青光眼最先累及M细胞。因此,监测早期POAG引起的黄斑区M细胞所在通路功能异常对诊断早期POAG具有重要意义。
柯谛亚视觉电生理仪IC-VEP利用分离格栅刺激图形区分刺激黄斑中央12度范围内的RGC通路、通过高时间频率(10 Hz)、低亮对比度变化(15%)、低空间频率(2.4 cpd) 探测M细胞所在区域的通路,进而通过特殊统计分析方法,得出SNR值作为评价指标,一旦该区域视敏度降低,SNR显著降低,提示RGCs的M细胞及其通路功能受损,有利于发现早期POAG损害。本研究结果显示,IC-VEP检查早期POAG敏感性为83.87%、特异性为90%,与国内张青等研究结果一致[17];和HD-OCT检测GCIPL检测相比,两者敏感性及特异性比较均无统计学差异(P>0.05),提示SNR异常和GCIPL变薄均为早期POAG检测的敏感性指标。IC-VEP检测早期POAG的AUCs为0.901,和黄斑区不同部位GCIPL的 AUCs比较,均无统计学差异(P>0.05),说明二者均具有较高的诊断效能;本研究所有受试者中,IC-VEP和GCIPL一致性检测率为65.57%,和Mwanza JC等的报道相似[7],二者联合对早期POAG的诊断价值较高、具有重要意义,为POAG早期诊断提供理论支持。
综上所述,IC-VEP联合GCIPL分别从功能和形态两方面显示出对早期POAG诊断的敏感性和特异性,诊断效能较高,快捷、简便,将为临床诊断提供可靠的理论依据,提高POAG早期诊断率,从而降低青光眼致盲率。

