宫颈环形电切术治疗宫颈癌前病变的临床效果及对妊娠结局的影响
李 丹,王清蕊
(珠海市妇幼保健院妇科,广东 珠海 519000)
宫颈癌前病变指的是宫颈癌发生前出现的病变,也就是宫颈重度上皮内瘤样病变。据有关资料显示[1],宫颈癌是一种出现及发展逐渐改变的过程,部分可达到十年,初期临床表现包括白带带血或者增加。通常情况下,宫颈癌前病变具有一定可逆性,有些病灶随着疾病的发展消失,然后向良性组织转变,此外,部分组织通过浸润导致病情恶化[2]。及早诊断、治疗,利用科学、合理的方法将病灶清除,有助于降低宫颈癌发生率[3]。本研究主要对本院接收的宫颈癌前病变患者采取宫颈环形电切术治疗效果及其对妊娠结局的影响进行分析。现报告如下。
1 资料与方法
1.1 一般资料
选择2016年1月至2018年12月本院接收的60例宫颈癌前病变患者,根据入院单号、双号分组,每组30例。对照组中,患者年龄22~58岁,平均(36.85±2.41)岁;患病时间1~5年,平均(2.62±1.13)年;CIN Ⅱ和CIN Ⅲ分别有17例和13例;术后妊娠17例。研究组中,患者年龄23~56岁,平均(36.79±2.35)岁;患病时间1~4年,平均(2.59±1.17)年;CIN Ⅱ和CIN Ⅲ分别有18例和12例;术后妊娠20例。两组间基础资料比较差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准。纳入标准:①经妇科检查及阴道镜检查明确诊断为宫颈癌前病变。②自愿签署知情同意书。③伴有不同程度的白带异味、增多及阴道出血。排除标准:①合并肾脏、心脏及肝脏功能异常。②存在精神及心理异常者。③合并严重凝血功能障碍者。④因个人因素拒绝或者中途选择退出者。
1.2 治疗方法
1.2.1 对照组 患者行宫颈冷刀锥切术,进行静脉全身麻醉或者腰硬麻醉,麻醉成功后协助患者调整至膀胱截石体位,利用导尿方式将膀胱排空,常规消毒并铺放消毒湿巾。对宫颈及阴道位置消毒,进行宫颈碘着色试验,明确手术范围,在碘不着色区外约0.5 cm,通过常规冷刀锥形将宫颈组织切除,锥高2~2.5 cm,创面实施电凝止血,利用可吸收缝合线缝合,宫颈外口重建。术后阴道放置碘伏纱布实施压迫止血,24 h后取出,将切除组织送至病理检查。
1.2.2 研究组 采用LEEP治疗方法,明确手术时间且在月经干净后3~7 d,采用Quan Tum 2000型高频电刀手术,协助患者调整至膀胱截石体位,手术视野常规消毒,将宫颈全部暴露出来,根据阴道镜检查结果中碘染着色区明确病变范围,于宫颈3点和9点部位注射2%利多卡因5 ml进行局部麻醉。合理调控电刀功率至45 Hz,按照病变横向范围、宫颈管内扩张深度选择环形电极直径,出刀与进刀部位在与碘不着色区距离0.5~1.0 cm,一次性将移行区病变组织全部切除,以实际状况为依据明确切除深度。若病灶面积偏大,进行多次切除,直至病变组织全部切除。如果病变位置相对较深,利用锥切电刀实施处理,将病变外距离2~3 mm及深度8~13 mm部位切除,切除组织后做好标记并将其送至病理检查。结束手术后,利用球形电极实施电凝止血,合理控制功率大约35 Hz。结束手术后口服止血消炎药物3~5 d,做好外阴清洁。
1.3 观察指标
统计各组临床治疗效果、妊娠结局,并准确记录手术指标。疗效判定[4]:①显效:经TCT检查提示正常,临床症状全部消失。②有效:经TCT检查提示基本恢复,临床症状改善明显。③无效:病情未变化,或者病情加重。总有效率=(有效例数+显效例数)/总例数×100%。妊娠不良结局包括低体重儿、早产儿、羊水量异常、胎膜早破、胎儿窘迫。
1.4 统计学方法
应用SPSS 19.0统计学软件对实验数据进行处理,计量资料采用t检验;计数资料采用χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 两组治疗效果比较
研究组治疗总有效率比对照组高,两组比较差异有统计学意义(P<0.05)。详见表1。
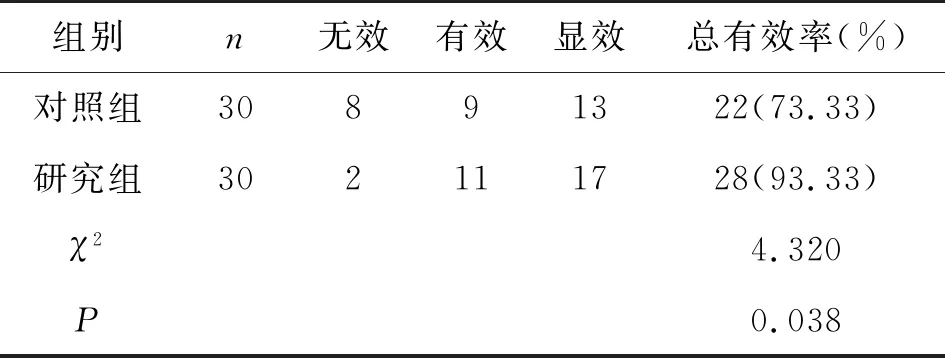
表1 两组临床治疗效果比较(n,%)
2.2 两组手术相关指标比较
术中出血量及手术时间研究组较对照组少或短,两组比较差异有统计学意义(P<0.05)。详见表2。
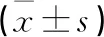
表2 两组手术相关指标比较
2.3 两组妊娠结局比较
研究组不良妊娠结局发生率比对照组低,两组比较差异有统计学意义(P<0.05)。详见表3。

表3 两组妊娠结局比较(n,%)
3 讨论
宫颈是女性机体重要的生殖器官,宫颈病变是常见疾病之一,育龄期女性较容易发病,在一定程度威胁和损害了患者生育功能。反复宫颈疾病是导致宫颈癌变主要因素[5]。宫颈癌主要是由于多因素及长时间反复HPV感染,疾病诱发因素包括早产、早育及生活紊乱等。宫颈癌影响着患者自身生育功能及夫妻生活,如果可以及早诊断、治疗宫颈癌前病变,可以使宫颈癌发生率降低。近年,随着社会经济的发展,人们健康意识越来越强,大部分女性开始进行妇科检查,除此之外,宫颈癌筛查也得到了进一步推广和完善。宫颈癌前病变保守治疗包括药物、微波等,但是保守治疗方法仅针对宫颈表面,对宫颈肥大并息肉和宫颈炎作用效果一般,而对宫颈深部病变组织病变效果不理想,很容易导致病情频繁发作及病变恶化[6]。
宫颈环形电切术指的是高频电刀切除术,其又被叫作Leep刀技术,是现阶段一种新型的技术。Leep刀通过低电压、高电流的环形电刀切除宫颈病变组织,整体操作时间短,具有较强的操作性,而且安全性高。经手术治疗可以将完整的组织标本收集起来进行病理学检查。临床上宫颈癌前病变的治疗主要采取该方法。原理如下:通过金属丝的特性实现高频交流电传导,于病变部位可释放诸多能量,充分利用干燥、脱水及电弧切割效应,形成电凝功效,彻底清除病变位置。宫颈癌前病变采取宫颈环形电切术治疗并不会影响病变周围组织,能合理控制切除范围,减少出血量。该切除方法可以全面将宫颈病变切除,从理论上认为,其可显著降低漏诊率,且术后并发症发生率低。宫颈环形电切术在宫颈癌前病变治疗中具有显著优势,表现如下[7]:①宫颈环形电切术手术时间短,术中出血量少,手术操作简单、方便,组织标本采集过程并不会受到严重破坏,病变组织切除后可实施病理检验[8]。②宫颈环形电切术具有较高的安全性。③宫颈环形电切术具有较低的并发症发生率,且复发率低。④宫颈环形电切术能够保留原有宫颈形状,而且无瘢痕组织。术后复查简单,并不会显著影响育龄期女性生殖功能[9]。除此之外,宫颈环形电切术在宫颈肥大及宫颈息肉等病症治疗中效果明显,且具有较高的安全性[10]。
本研究结果显示,研究组治疗总有效率及不良妊娠结局率分别是93.33%和10.00%,对照组分别是73.33%和52.94%,研究组较对照组更优,差异有统计学意义(P<0.05),可见,宫颈环形电切术有助于患者妊娠结局改善,有良好的治疗效果;研究组术中出血量及手术时间比于对照组少或短,差异有统计学意义(P<0.05)。
总之,予以宫颈癌前病变患者宫颈环形电切术(LEEP)治疗,可减少手术时间及术中出血量,有助于提高治疗效果,改善妊娠不良结局,值得推广。

