分析不同麻醉方式对胃癌根治术患者早期康复的影响
周雷
(青岛市城阳区第三人民医院麻醉科,山东青岛 266107)
胃癌这一恶性肿瘤在临床中存在较高的发病率,中老年人是该病的主要发病人群,早期患者存在不明显的临床症状,容易耽误患者的治疗。 胃癌根治术是临床治疗胃癌的主要手段,胃癌根治术具有较广的手术范围, 涉及区域具有十分复杂的神经支配状况,然而在手术期间麻醉方式的不同容易产生不同的康复效果,因此为促进患者术后康复,需要合理选择麻醉方式[1-2]。 通常情况下,在胃癌根治术过程中主要对全麻等单一的麻醉方式进行选择,即便能够使患者的痛苦感减轻,然而因不能将麻醉完全阻断,且受术中应激反应较大等相关因素的影响,手术结束后存在较高的重度痛发生率。 除此之外,因在手术期间对阿片类药物大剂量、长时间应用,术后早期停药后,较易导致急性阿片类药物耐受情况出现。 研究显示,在胆道、肝肾手术中运用全麻联合硬膜外阻滞麻醉,术后患者存在较轻的疼痛感,然而还需要进一步探究该麻醉方式在胃癌根治术中的应用。 遂该文主要探究对胃癌根治术患者实施不同麻醉方式对其早期康复产生的影响。以2017 年2 月—2019 年6 月为研究段,结果如下。
1 资料与方法
1.1 一般资料
选取150 例在该院进行胃癌根治术的患者,按随机分组原则分为观察组和对照组两组,各75 例。 观察组男女之比35:40,对照组41:34;两组平均年龄分别为(66.28±10.47)岁、(65.21±9.09)岁。 两组基本信息存在可比性,差异无统计学意义(P>0.05)。
1.2 方法
两组患者均进行胃癌根治术。 患者入室建立静脉通道,桡动脉进行穿刺监测有创动脉压,对患者的血氧饱和度、尿量、脉搏、心率、心电图等相关指标进行常规检测。
两组患者全麻用药为: 对患者进行2.0 mg/kg 丙泊酚、0.15 mg/kg 顺式阿曲库铵、0.3 μg/kg 舒芬太尼及0.08 mg/kg 咪达唑仑静脉注射,实施麻醉诱导,进行2 min 的麻醉诱导后对患者进行气管插管, 插管成功后使其有效连接麻醉机给予患者机械通气。 在手术期间,丙泊酚和舒芬太尼的输注维持。 在手术期间需要对患者心电图、心率、血压等相关指标进行密切监测,并合理调节患者的麻醉深度。 除上述全身麻醉以外,还给予观察组硬膜外阻滞麻醉,经第8、9 胸椎间隙在麻醉诱导之前实施硬膜外穿刺, 将4 mL1.5%的利多卡因注入,麻醉平面确定出现,同时没有不良反应发生时,再将8 mL0.25%的罗帕卡因注入,手术期间每间隔1 h 将5 mL0.25%的罗帕卡因注入。
1.3 观察项目
比较两组平均动脉压、血压、心率水平及不良反应发生情况。
1.4 统计方法
运用SPSS 22.0 统计学软件,计数、计量资料表示方法为[n(%)]和(±s)、检验方法为χ2检验和t检验,用P<0.05 为差异有统计学意义。
2 结果
2.1 两组血液动力学相关指标水平对比
观察组麻醉后各指标均优于对照组,差异有统计学意义(P<0.05)。 见表1。
表1 比较麻醉前后血液动力学相关指标水平(±s)
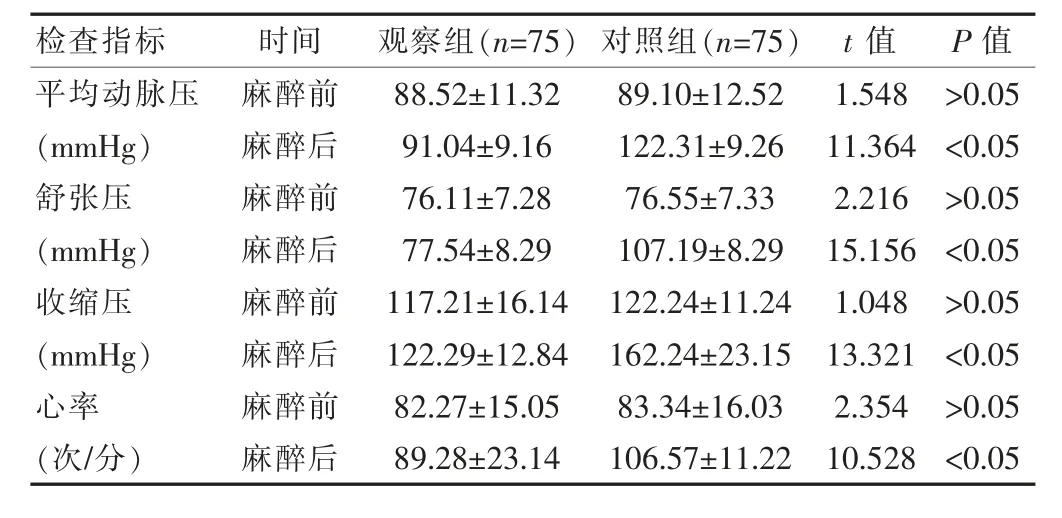
表1 比较麻醉前后血液动力学相关指标水平(±s)
检查指标时间观察组(n=75)对照组(n=75)t 值 P 值平均动脉压(mmHg)舒张压(mmHg)收缩压(mmHg)心率(次/分)麻醉前麻醉后麻醉前麻醉后麻醉前麻醉后麻醉前麻醉后88.52±11.32 91.04±9.16 76.11±7.28 77.54±8.29 117.21±16.14 122.29±12.84 82.27±15.05 89.28±23.14 89.10±12.52 122.31±9.26 76.55±7.33 107.19±8.29 122.24±11.24 162.24±23.15 83.34±16.03 106.57±11.22 1.548 11.364 2.216 15.156 1.048 13.321 2.354 10.528>0.05<0.05>0.05<0.05>0.05<0.05>0.05<0.05
2.2 两组不良反应对比
观察组较对照组低,差异有统计学意义(P<0.05)。见表2。

表2 比较不良反应发生情况
3 讨论
在全球范围内,胃癌是较为常见的恶性肿瘤。 在各种不良因素的影响作用下,胃癌发病率呈现逐年增高趋势,在肿瘤死亡病因中,胃癌居于第2 位。 胃癌存在不明显的早期症状,大部分患者会错过最佳治疗时间,使疾病进入中晚期。 随着病情的不断进展,逐渐出现明显的胃部症状,主要包括贫血、体重减轻、消瘦、食欲不振及腹部疼痛等。 疾病后期出现癌肿转移的情况,主要表现为严重营养不良、腹水、黑便、左锁骨上淋巴结肿大及腹部肿块等。 胃癌的发生和发展主要与环境因素、遗传因素、免疫因素、癌前期变化等因素有关,致病因素十分复杂。 此外,直接播散、淋巴结转移、血行转移是胃癌的主要转移途径,可累及皮肤、脾脏、脑膜、脑、肾脏、骨肌肺等器官和组织,对患者健康危害极大。 胃癌存在不良的预后状况,放化疗和手术治疗是胃癌的主要治疗方法, 使得患者面临较大痛苦。同时睡眠障碍、情绪低落、体重降低、疲劳感及食管反流等相关问题容易在术后发生,且患者在康复治疗期间不能充分认识身体的改变,或受不良饮食习惯的影响,导致胃部不适表现加重,严重降低患者生活质量。因此,为降低术后不良反应发生率,改善患者疾病预后,在对患者进行手术治疗期间,需要加强对麻醉方式的合理选择。
以往对患者进行胃癌根治术时主要选择全身麻醉,然而全身麻醉手术操作过程中较易导致强烈的应激反应出现,从而引起诸多的并发症。 全麻与硬膜外阻滞联合应用,由于其便于控制,存在较小的麻醉用药量,且苏醒迅速,术后镇痛便利,因此广泛应用于外科手术中[3-4]。 全麻联合硬膜外麻醉能够双向阻断躯体,对脊髓传导产生伤害性的刺激,同时使交感神经兴奋和迷走神经介导引起的内脏牵拉反应出现,因术中术后其镇痛效果均较好,使得术中儿茶酚胺的释放明显降低,扩张阻力血管,最终使得循环系统达到稳定状态[5-6]。 国内外研究显示,在胃癌根治术中对患者实施全麻联合硬膜外麻醉,具有更加稳定的血流动力学。 联合应用两种麻醉方式,可以实现优势互补,获得理想的麻醉效果,手术操作者更加方便操作,能够使应激反应的发生减少,使患者的内环境稳定状态得到最大程度的维持, 通过机械通气提供充足氧气的同时,还能够使全麻用药量减少,手术结束后患者能够快速清醒,拔管时间较早,且具有较少的并发症发生率,能够促进患者疾病迅速康复[7-8]。
该文经研究显示,麻醉前,两组血流动力学相关指标水平差异无统计学意义(P>0.05),麻醉后,观察组的平均动脉压(91.04±9.16)mmHg、平均舒张压(77.54±8.29)mmHg、平均收缩压(122.29±12.84)mmHg、平均心率(89.28±23.14)次/分水平均优于对照组,差异有统计学意义 (P<0.05)。 同时, 观察组不良反应发生率(6.67%)低于对照组(18.67%),差异有统计学意义(P<0.05)。综上所述,与单纯全身麻醉相比,对胃癌根治术患者实施全麻联合硬膜外阻滞麻醉后,能够有效维持患者的平均动脉压、血压和心率水平,促进不良反应发生率明显降低,保证麻醉安全,因此应当积极推广应用。

