股神经联合坐骨神经阻滞应用在踝关节镜手术中的效果评价
张雪荣,杨雪莹
踝关节镜手术作为一种微创的诊疗方式,具有损伤小、出血少、恢复快等优点[1],临床上已广泛用于踝关节疾病的诊断和治疗中。随着B超引导下的神经阻滞技术在麻醉科的应用日趋成熟,加上具有对全身系统影响小、短期内可实现自主排尿而无需留置尿管及术后镇痛优良等优势,神经阻滞更容易被患者及外科医师接受。多项研究证实,对于单侧下肢手术,腰丛联合坐骨神经阻滞较椎管内麻醉血流动力学更平稳、术后镇痛时间更长且留置尿管比例更低[2,3]。股神经是腰丛的分支,既往研究也表明股神经复合坐骨神经阻滞能满足膝以下部位的手术要求[4,5]。本研究比较两种联合神经阻滞技术在踝关节镜手术中的应用效果,为麻醉方式的选择提供依据。
1 资料与方法
1.1 一般资料
选择2018年1月至2019年12月在中山大学孙逸仙纪念医院行踝关节镜手术的患者60例。纳入标准:年龄18~80岁;ASAⅠ~Ⅱ级;BMI 18~30;意识清醒,知情后能配合治疗。排除标准:患者拒绝神经阻滞麻醉;对局麻药有过敏史者;出、凝血性疾病;穿刺部位感染;精神疾患;严重心、脑系统疾病。退出标准:神经阻滞失败改为其他麻醉方式。
1.2 方法
1.2.1 分组及麻醉前准备 采用随机数字表法,将符合纳入标准的60例患者随机分为股神经组和腰丛组,每组各30例。研究员术前了解患者基本信息,向患者讲解神经阻滞的利弊及麻醉过程,并签署知情同意书。所有患者入室后均常规连接监测项目,包括心电图、无创血压和脉搏氧饱和度,持续鼻导管吸氧,麻醉前给与盐酸右美托咪定注射液0.5μg/kg持续15分钟泵完。
1.2.2 腰丛组患者接受B超辅助神经刺激仪引导下腰丛联合坐骨神经阻滞,患者屈膝侧卧,患肢在上,取髂后上棘和股骨大转子连线的中垂线与股骨大转子和骶裂孔连线的交点作为坐骨神经的穿刺点,神经刺激器电流调为1 mA,频率为2 Hz,相应肌群收缩后减少电流至0.4 mA,仍有肌群收缩时即为目标给药点,回抽无血后注射1%利多卡因加0.4%罗哌卡因混合液25 mL,注药后使用B超检查药物扩散情况。取两侧髂嵴最高点的连线与脊柱后正中线的交点向患侧旁开4~5 cm为腰丛穿刺点,B超辅助定位后穿刺,神经刺激仪使用同前,回抽无血无液无气后注入0.3%罗哌卡因25~30 mL。
1.2.3 股神经组患者接受B超辅助神经刺激仪引导下股神经联合坐骨神经阻滞,按前述方法行坐骨神经阻滞后,使患者取仰卧位,将超声高频线阵探头长轴与身体纵轴垂直放置于腹股沟韧带下方,在股动脉外侧定位股神经后,采用平面内技术,神经刺激仪使用同前述,成功回抽无血后注入0.3%罗哌卡因15~20 mL。
1.2.4 待麻醉起效后,由外科医师在患者患侧大腿上2/3扎止血带,术中监测生命体征,判断麻醉效果。术毕患者意识清醒,血流动力学平稳,则送返病房。术后使用静脉自控镇痛(PCIA),配方为地佐辛15~20 mg,酮洛酸氨基丁三醇120~150 mg,盐酸托烷司琼注射液20 mg。
1.2.5 评价指标 收集患者基本信息,包括性别、年龄、身高、体重、BMI、ASA分级、手术时间;记录麻醉操作时间(从摆体位开始到麻醉完成时间)、术中追加补救性局麻药和麻醉性镇痛药的人数、术后24 h内使用镇痛药的人数和使用时间、术后PCA用药量及术后12 h和24 h患者在休息或运动状态下的VAS评分;比较两组患者基础状态(T1)、麻醉过程中最快心率和最高血压(T2)、手术开始时(T3)、手术过程中最快心率和最高血压(T4)、手术结束时(T5)的心率和平均血压;记录麻醉并发症和不良反应的发生情况。
1.3 统计学方法
采用SPSS 23.0统计学软件进行分析。计量资料采用(±s)表示,若满足正态分布且具有方差齐性,组间比较采用两独立样本的t检验,若不满足上述条件,组间比较则采用秩和检验;计数资料采用病例数(百分数)表示,组间比较采用χ2检验或Fisher确切概率法。P<0.05为差异具有统计学意义。
2 结果
2.1 患者一般资料比较
两组患者的性别构成、年龄、身高、体重、BMI、ASA分级、手术时间比较差异无统计学意义(P>0.05),见表1。
2.2 两组患者麻醉及镇痛效果和麻醉操作时间比较
两组患者术中追加补救性局麻药和麻醉性镇痛药的人数比较差异无统计学意义,术后24 h内PCA用药量、休息或运动状态下的VAS评分及使用额外镇痛药的人数和使用时间比较差异无统计学意义;股神经组的麻醉操作时间明显短于腰丛组,组间比较差异有统计学意义,见表2。
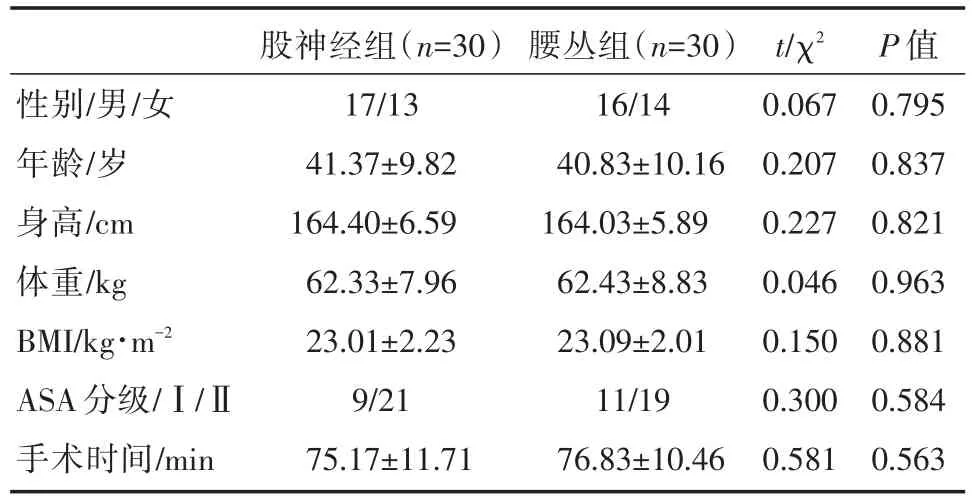
表1 两组患者一般资料比较
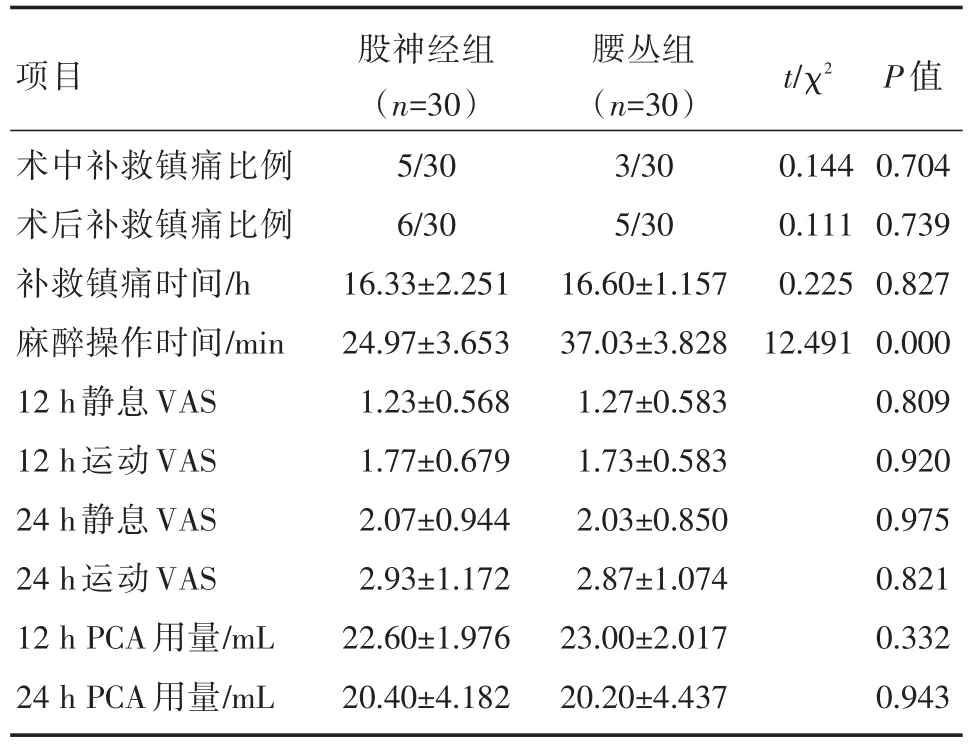
表2 两组患者麻醉及镇痛效果比较
2.3 两组患者不同时刻的心率和平均血压比较
两组患者的基础心率和平均血压(T1)基本均衡(P>0.05),股神经组在麻醉过程中最快心率和最高血压(T2)低于腰丛组(P<0.05),在手术开始时(T3)、手术过程中(T4)、手术结束时(T5)的心率和平均血压组间及组内比较差异均无统计学意义(P>0.05),见图1。
2.4 两组患者麻醉并发症和不良反应比较
两组患者麻醉及手术过程均顺利,术中未见明显并发症及不良反应,术后不良反应包括术后用药所致的恶心、呕吐和镇静,组间比较差异均无统计学意义,见表3。
3 讨论
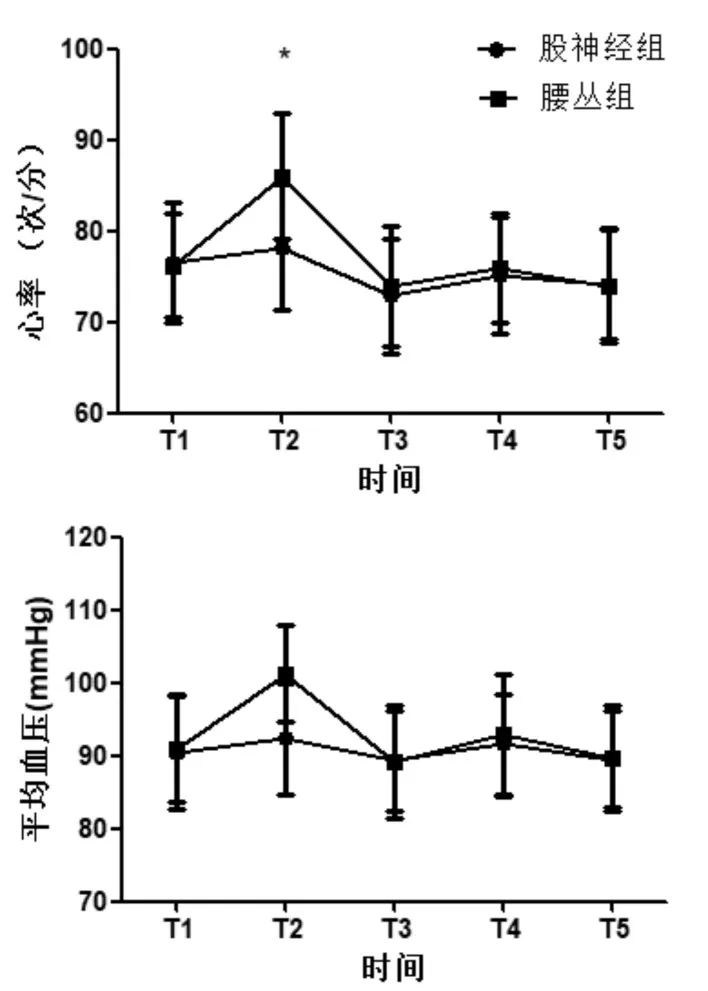
图1 两组患者在五个不同时刻的心率和平均血压变化情况比较
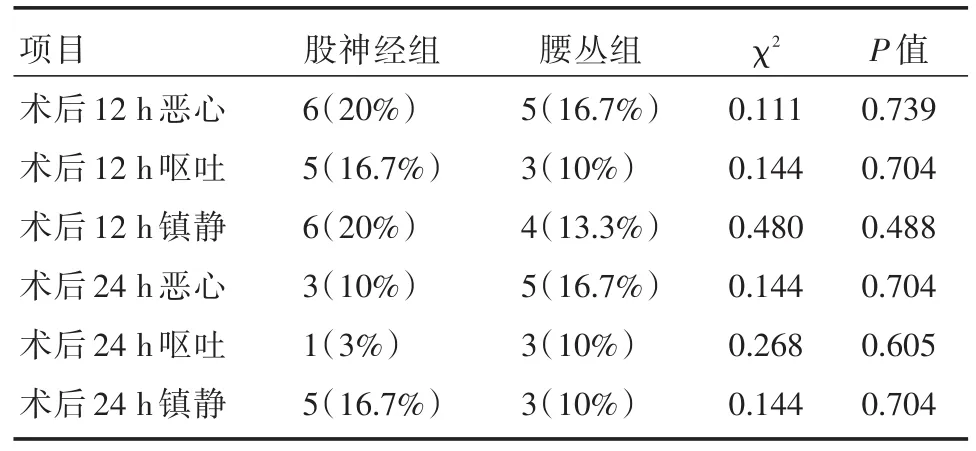
表3 两组患者术后不良反应比较[n(%)]
随着内镜设备和技术的不断发展,踝关节镜手术也日趋成熟,较传统的开放的踝关节手术,踝关节镜手术有以下优势:视野清晰;微创手术;并发症少,恢复快;不打开踝关节囊[6]。踝关节镜手术的麻醉方式可选择全身麻醉、椎管内麻醉和神经阻滞。神经阻滞具有对全身系统影响小,无需留置尿管及术后镇痛优良等优势,容易为患者接受。既往研究表明腰丛联合坐骨神经阻滞及股神经联合坐骨神经阻滞均能满足膝关节及膝以下部位的手术要求和术后镇痛[7,8]。本研究则通过比较两者在踝关节镜手术中的应用效果,选择更具优势的麻醉方法。
腰丛联合坐骨神经阻滞可完成除髋关节以外的一切下肢手术,已广泛应用于临床中[9]。然而,腰丛位于皮下位置较深,行腰丛阻滞时有腹腔脏器损伤、神经损伤、局麻药误入血管内及椎管内等危险[10]。因此,实施腰丛阻滞具有较大的风险和难度,对麻醉医师的级别和资质具有一定要求。股神经是腰丛最大的分支,且位置表浅,显像清晰,简单安全,初学者即可掌握,缩短了麻醉操作时间。本研究显示腰丛组麻醉操作时间明显多于股神经组,操作时间越长,增加患者麻醉过程的痛苦,降低患者的配合度和依从性。
在本研究中,股神经组和腰丛组术中需要追加局麻药和麻醉性镇痛药的人数比例分别为5/30和3/30,差异无统计学意义,两组患者麻醉效果相当。股神经组5例术中追加补救药物的患者中有4例考虑为大腿止血带不适,均反应轻微,顺利完成手术。这是因为除了股神经外,腰丛的其他分支如股外侧皮神经和闭孔神经也参与下肢感觉和运动的支配。踝关节镜手术以中青年患者居多,对疼痛及止血带反应更敏感。
在术后镇痛方面,踝关节镜手术切口小,大部分患者术后VAS评分属于轻度疼痛,且神经阻滞镇痛时间较长,并常规辅助镇痛泵行PCIA,降低了患者对镇痛药的需求,减少额外镇痛药的使用,给患者带来舒适体验,有利于患者的康复。在本研究中,股神经组和腰丛组术后24小时内使用镇痛药的人数比例分别为6/30和5/30,均在术后12小时以后,组间差异无统计学意义,与既往研究结果相一致[11]。
腰丛组患者在麻醉操作时的心率和血压显著高于股神经组患者,这可能是由于腰丛位置较深,定位更困难,麻醉操作时间更长,加上麻醉状态的被动体位,进一步增加患者的恐惧和焦虑,降低麻醉过程的舒适度和满意度。
综上所述,股神经联合坐骨神经阻滞在踝关节镜手术中与腰丛联合坐骨神经阻滞的麻醉和术后镇痛效果无明显差异,但股神经联合坐骨神经阻滞麻醉操作时间更短,围术期循环系统更平稳,发生麻醉相关并发症的风险更低。

