两种不同定义标准的慢性药物性肝损伤临床研究
王丽苹 何婷婷 朱云 王仲霞 王立福 孙永强 景婧 许文涛 余思邈 桑秀秀 田淼 任岳波 崔延飞 王睿林
药物性肝损伤(drug-induced liver injury,DILI)已逐渐成为肝病领域研究的热点之一,迄今,已有1000多种化学药物和100多种草药相关制剂存在肝脏毒性,部分药物如胺碘酮、甲氨蝶玲、阿莫西林克拉维酸钾等可导致慢性DILI发生[1-2]。目前,国内外对于慢性DILI的定义尚有争议,其中,DILI发病后6个月和12个月的定义标准是现阶段临床应用比较多的两种标准。两种标准均是基于国外研究数据界定,我国《药物性肝损伤诊治指南》[3]和《中草药相关肝损伤临床诊疗指南》[4]采用了6个月标准。此外,2019年3月,欧洲肝脏研究学会(EASL)发布的DILI指南中有关慢性DILI并未给出详细定义,但指南的推荐意见认为DILI发病后第2个月血清总胆红素(TBil)和碱性磷酸酶(ALP)仍持续升高,应作为慢性DILI的标志[1]。
本研究评价两种不同定义标准对我国慢性DILI的适用性,以及DILI发病后第2个月TBil和ALP对慢性DILI的预测价值。
资料与方法
一、一般资料
收集解放军总医院第五医学中心2015年1月至2018年6月收治的临床诊断为DILI、并有12个月随访记录的患者。按照是否为复诊患者、是否有基础肝病、是否为急性DILI、随访研究数据是否齐全、是否进展为慢性DILI等依次进行筛选,最终纳入73例患者。
二、纳入标准
DILI的诊断标准参照2015年《药物性肝损伤诊治指南》[3]和2016年《中草药相关肝损伤临床诊疗指南》[4],随访6个月或12个月时存在肝酶或胆红素未能恢复至发生DILI前的基线水平,和(或)有其他进展性肝病的症状或体征,如腹水、肝性脑病、门静脉高压、凝血功能异常等诊断为慢性DILI。
三、排除标准
①复发或再激发;②有基础肝病和骨病;③缺少发病后第2个月时肝功能等实验室指标;④发病后第6个月和第12个月研究数据不全。
四、实验室检测方法
采用OLYMPUS全自动生化分析仪检测丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、碱性磷酸酶(ALP)、γ-谷氨酰基转移酶(GGT)、血清总胆红素(TBil)和三酰甘油(TG)、总胆固醇(TC);采用美国Beckman coulter Array360全自动特种蛋白分析仪检测血清IgG。采用ELISA法检测抗核抗体、抗线粒体抗体、抗平滑肌抗体、抗胃壁细胞抗体、抗肝/肾微粒体抗体。
五、统计学方法
结 果
一、一般资料
DILI患者73例,男17例,女56例,年龄1~76岁,平均年龄(47.3±13.9)岁。BMI (22.66±3.63)kg/m2,11例有过敏史,26例自身抗体阳性。临床分型包括64例肝细胞型、4例胆汁淤积型、5例为混合型。初始发病时ALT为(795.34±528.53)U/L,AST为(633.9±400.09)U/L、TBil为(116.57±94.05)μmol/L、ALP为(183.99±115.4)U/L、GGT为(212.82±267.85)U/L、IgG为(15.42±5.63)g/L、TC为(3.85±2.03)mmol/L、TG为(1.94±1.44)mmol/L。
二、6个月定义标准
参照急性DILI发病后6个月肝酶或胆红素未能恢复至发生DILI前的基线水平,和(或)有其他进展性肝病的症状或体征,如腹水、肝性脑病、门静脉高压、凝血功能异常的慢性DILI定义标准, 73例患者中有65例符合慢性DILI,其中女性49例,有过敏史11例;8例不符合慢性DILI的诊断,女性7例,均无过敏史。两组基线指标比较,除TBil外其他指标均差异无统计学意义(均P>0.05)。见表1。
三、12个月定义标准
参照急性DILI发病后12个月仍存在持续性肝损伤定为慢性DILI标准, 73例患者中有51例符合慢性DILI,其中女性40例,有过敏史8例;22例不符合慢性DILI的诊断,其中女性16例,有过敏史3例。两组基线指标比较,均差异无统计学意义(均P>0.05)。见表2。
四、两种不同定义标准诊断慢性DILI的差异
73例患者分别应用两种不同定义标准进行诊断,6个月标准时慢性DILI检出率高于12个月标准,有43例患者可同时满足两种诊断标准。
五、6个月和12个月定义标准时,发病后第2个月ALP、TBil与慢性DILI关系
经分析计算可知,发病后第2个月TBil水平对慢性DILI的发生有预测价值,而ALP水平对慢性DILI的发生无预测价值,见表3。
讨 论
慢性DILI的定义经过了漫长演变过程,由于学者普遍认为胆汁淤积型/混合型DILI需要更长时间才能消退,因此,3个月的定义标准并未沿用至今。
美国DILI网络2004年—2011年前瞻队列研究结果显示,采用6个月的慢性DILI定义标准,660例研究样本中慢性化比例为18.9%[5-7]。西班牙DILI注册系统的前瞻性研究采用12个月的慢性DILI定义标准,对298例患者随访1年,慢性化比例为8%[8]。可见,同为前瞻性研究,由于所采用的慢性DILI诊断标准不同、研究对象入组和排除标准迥异、随访时间不一、以及样本数量等多种因素,慢性DILI发生率差异较大。
本文初步探讨6个月和12个月两种不同定义标准对我国慢性DILI的适用情况,结果发现,采用6个月定义标准时,73例患者有65例在6个月时发生慢性化,继续随访至12月时全部进展为肝硬化。采用12个月定义标准时,73例患者中有51例在12个月发生慢性化,剩余的22例患者在发病后6个月时全部存在肝功能异常,但在12个月时不符合慢性化诊断;进一步分析这22例患者,有2例给予激素治疗后继续随访至12个月肝功能恢复;2例在6个月时存在肝功能异常和非酒精性脂肪肝(发病前已排除非酒精性脂肪肝),继续治疗后随访至12个月时肝功能恢复且脂肪肝消失;18例继续随访至12个月时肝功能恢复正常。
本研究结果提示,针对我国慢性DILI的定义,采用6个月诊断标准的优势有:①从诊断效能角度出发,采用6个月标准诊断率优于12个月标准;②及时诊断后早期给予个体化治疗(如激素等)可有效改善DILI患者预后;③6个月随访观察时间便于临床操作。不足之处,对于部分病例,6个月时间尚不能满足肝细胞功能逐渐衰退进展所需观察周期,即继续观察
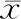
表1 符合6个月定义标准与不符合定义标准组患者实验室指标比较(±s)
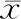
表2 符合12个月定义标准与不符合定义标准组患者实验室指标(±s)

表3 6个月和12个月定义标准时DILI发病后第2个月ALP、TBil与慢性DILI关系
注:TBil正常值范围3.4~20.5 μmol/L,ALP正常值范围40~150 U/L
至12个月时才出现慢性化表现,因此可能存在部分病例漏诊。采用12个月诊断标准的优势在于有足够的时间观察DILI患者肝功能恢复情况,但有不利因素:①慢性DILI的检出率低于6个月诊断标准;②观察周期较长,临床不便操作,同时给大部分本不需长期观察的患者增加了额外支出费用;③由于观察周期长,可能错过最佳治疗方案调整时机。由此可见,针对慢性DILI定义标准,建议治疗时主要参考6个月定义标准,诊断时可参考12个月定义标准。
近年来,国外多项研究发现影响慢性DILI发生的危险因素包括年龄、种族、血脂异常、肝损伤类型以及肝损伤严重程度等[7-10]。2016年西班牙的一项研究[8]发现,严重DILI是慢性DILI发生的独立危险因素之一,急性DILI发病后第2个月,ALP>1.1×ULN和TBil>2.8×ULN可以预测慢性DILI的发生。目前,临床上尚无预测慢性DILI发生的特异性指标,可以利用发病初期的部分实验室指标判断患者预后。本研究结果初步提示,发病后第2个月TBil>33.65 μmol/L对慢性DILI的发生有一定预测价值,该界值处灵敏度88%,特异度61%;但同期的ALP水平对慢性DILI的发生无预测价值。此外,TBil和ALP对于DILI发病12个月后慢性化的发生均无预测价值。由于本研究为回顾性研究,尚存在诸多的局限性,我国慢性DILI的实际情况仍有待真实世界进一步研究。
黄昂等[11]将慢性DILI的表现形式归纳为:①慢性DILI及肝硬化;②药物诱导的自身免疫性肝炎[12];③药物诱导的胆管消失综合征[13]。本研究中绝大部分病例属于第一种表现形式,有3例患者为第二种表现形式,在发病后6个月时发现抗核抗体阳性,球蛋白及IgG升高,简化的AIH诊断标准[14]评分均>6分,其中2例给予例激素治疗后肝功能逐渐恢复。本研究未发生药物诱导的胆管消失综合征病例。一项来自国内单中心中药与西药致肝损伤的比较分析提示,单一药物致肝损伤的病例中,中药以何首乌及其制剂导致肝损伤约16.7%的患者进展至慢性肝损伤,而西药以抗生素最为多见,约20%进展为慢性[15]。
国内慢性DILI发生率仍缺乏可靠的流行病学数据,尚有诸多问题需要进一步研究与解决,需要开展系统的大样本前瞻性研究和对发病机制的深入研究。

