产前强化护理对瘢痕子宫再次妊娠阴道试产产妇妊娠结局的影响
许春玉
(灵宝市第一人民医院 妇产科,河南 三门峡 472500)
瘢痕子宫是指产妇在接受过剖宫产术、子宫破裂或穿孔修复术、子宫肌瘤剔除术等妇产科手术后在不同部位出现瘢痕的子宫,其中剖宫产术是造成瘢痕子宫的主要原因[1]。与普通产妇相比,瘢痕子宫再次妊娠产妇极易发生产后出血、子宫破裂等不良事件。因此,如何选择合适的分娩方式是目前医疗工作人员亟待解决的问题[2-3]。剖宫产后行阴道分娩可帮助产妇获得较理想的妊娠结局,且能够降低感染、出血、输血等风险,但由于部分产妇对阴道分娩存在错误认知,致使大部分产妇分娩时再次选择剖宫产[4-5]。本研究进一步分析产前强化护理对瘢痕子宫再次妊娠阴道试产产妇妊娠结局的影响。
1 资料与方法
1.1 一般资料
1.1.1研究对象及分组 选择2018年8月至2019年3月灵宝市第一人民医院收治的78例瘢痕子宫再次妊娠阴道试产产妇,采用随机数表法分为对照组和观察组,每组39例。对照组产妇年龄24~39岁,平均(34.21±3.61)岁;孕周38~41周,平均(39.51±1.34)周;体质量53~73 kg,平均(64.03±5.31)kg。观察组产妇年龄23~39岁,平均(35.26±3.24)岁;孕周37~41周,平均(39.21±1.23)周;体质量54~74 kg,平均(63.14±5.61)kg。两组产妇一般资料比较,差异无统计学意义(均P>0.05)。本研究经灵宝市第一人民医院医学伦理委员会批准。
1.1.2纳入及排除标准 (1)纳入标准:①经阴道彩色多普勒超声检查确诊为瘢痕子宫,且再次妊娠;②签署知情同意书;③在第1次剖宫产2 a后再次妊娠;④经超声检测,胎儿体质量为2.63~3.46 kg。(2)排除标准:①精神疾病;②严重器官功能障碍;③沟通障碍;④子宫损伤史;⑤依从性差。
1.2 护理方法两组均进行阴道试产。对照组接受常规护理,包括健康教育、监测产妇各项身体指标、心理疏导等。观察组在对照组基础上接受产前强化护理干预。(1)产前强化认知。主动向产妇及其家属详细阐述瘢痕子宫再次妊娠产妇分娩再行剖宫产的潜在危险因素,并向产妇及其家属提供瘢痕子宫再次妊娠行阴道分娩的最新相关资料,同时为产妇详细分析阴道分娩需具备的条件及适应证。积极主动向产妇及其家属提供阴道分娩相关视频及图文信息,使其了解阴道分娩的优势。(2)产前心理强化护理。行阴道试产前可由主治医生、助产士、责任护士等一同访视产妇,告知其瘢痕子宫阴道分娩相关知识,并邀请已成功阴道分娩的同类产妇现场分享分娩经验与经历,同时明确告知产妇符合阴道分娩相关指征,嘱产妇家属多与患者沟通,及时关心、安抚产妇,以缓解其产前焦虑、恐惧等不良情绪。(3)产前疼痛强化护理。针对害怕因阴道分娩而造成子宫破裂的产妇,在试产时详细介绍分娩产生镇痛的原因及镇痛在分娩中的意义,同时指导产妇采取正确用力方法,安抚产妇的情绪。可播放其喜欢的节奏轻缓的音乐,音量保持在24~44 dB,可与产妇进行简单交流,并引导其认真聆听。
1.3 观察指标(1)心理状态。在干预前后应用抑郁自评量表(self-rating depression scale,SDS)、焦虑自评量表(self-rating anxiety scale,SAS)进行评定,SDS与SAS量表总分均为20~80分,分值越高表示焦虑或抑郁情况越严重。(2)分娩过程中疼痛程度。干预后应用视觉模拟评分量表(visual analogue scale,VAS)评定。8~10分为重度疼痛,腰腹部有强烈疼痛感,且超过耐受范围;4~7分为中度疼痛,伴有明显的酸胀感;1~3分为轻度疼痛,表示仅有稍微不适;0分为无痛,表示完全无疼痛感[6]。(3)不良妊娠结局。记录两组产妇不良妊娠结局,包括早产、胎儿窘迫、产后出血、新生儿窒息情况。早产:指于妊娠28~36周分娩。胎儿窘迫:采用胎心监测仪连续检测20~40 min,孕妇胎动时胎心率加速不明显,基线变异率<3次·min-1。产后出血:胎儿娩出24 h内,剖宫产分娩者≥1 000 mL,阴道分娩者出血量≥500 mL。新生儿窒息:新生儿出生后1分钟Apgar评分≤7分。

2 结果
2.1 心理状态干预前两组产妇SAS评分和SDS评分比较,差异无统计学意义(均P>0.05);干预后观察组产妇SAS评分和SDS评分低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 干预前后两组产妇SAS评分和SDS评分比较分)
注:与同组干预前比较,aP<0.05;与对照组干预后比较,bP<0.05;SAS为焦虑自评量表;SDS为抑郁自评量表。
2.2 疼痛程度干预后观察组产妇疼痛程度低于对照组,差异具有统计学意义(P<0.05)。见表2。

表2 两组疼痛程度比较[n(%)]
2.3 不良妊娠结局干预后观察组产妇不良妊娠结局发生率低于对照组,差异有统计学意义(P<0.05)。见表3。
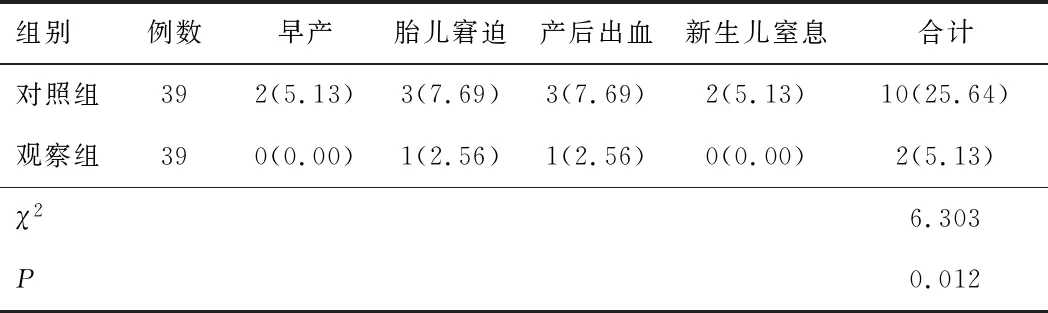
表3 两组不良妊娠结局比较[n(%)]
3 讨论
目前随着医学水平的不断发展,瘢痕子宫再次妊娠产妇更符合阴道分娩相关指征,但由于对产后出血、子宫破裂等不良事件的担忧,产妇产前易出现焦虑、恐惧等负面心理状态,从而影响妊娠结局,因此产前给予相应的护理干预对瘢痕子宫再次妊娠产妇尤为重要[7]。有研究显示,产前给予合理、规范的护理干预措施可明显缓解产妇负面心理状态,提高自我效能,从而改善妊娠结局[8]。
本研究结果显示,观察组产妇SAS评分和SDS评分、VAS评分及不良妊娠结局发生率较对照组低,表明产前强化护理利于改善瘢痕子宫再次妊娠阴道试产产妇妊娠结局,减轻疼痛程度及复性心理,其原因在于在产前强化护理过程中与产妇进行初步交流时,通过具体讲解相关瘢痕子宫与再次妊娠的知识,提供相关资料,同时对阴道分娩指征进行分析等,能够加强产妇对瘢痕子宫再次妊娠行阴道分娩的初步的正确认知,纠正错误观念,通过图文、视频等途径向产妇介绍阴道分娩的优势,能够强化其对阴道分娩的认同感,使其接受阴道分娩,提高成功阴道分娩的信心;通过心理强化护理中同类产妇讲述自身阴道分娩经历,能够提高产妇的配合度,同时通过医生、护士等联合讲解阴道分娩常识,能够促进产妇意识到阴道分娩的重要性,增强其对特殊情况的应对能力,家属的关心与陪伴、护理人员的及时心理开导有利于及时调整产妇情绪,从而减少不良情绪的产生;通过在疼痛强化护理过程中为产妇播放其感兴趣的轻松的音乐,能够促使其进入音乐情境中,进而有效分散注意力,通过向产妇详细讲述镇痛的作用,可减轻或消除紧张感,缓解其恐惧心理,从而降低其对分娩过程中疼痛的敏感度,同时指导正确合适的用力方式,可一定程度上减少不良妊娠结局的发生[9-10]。
综上所述,产前强化护理可有效改善瘢痕子宫再次妊娠阴道试产产妇妊娠结局,降低疼痛程度与不良妊娠结局发生率,减少负面情绪。

