婴幼儿重症百日咳死亡相关因素分析
吴小英 甘 川
重庆医科大学附属儿童医院感染科 儿童发育疾病研究教育部重点实验室 国家儿童健康与疾病临床医学研究中心 儿童发育重大疾病国家国际科技合作基地 儿科学重庆市重点实验室(重庆 400014)
百日咳是由百日咳杆菌引起的一种传染性极强的急性呼吸道感染性疾病[1],人群普遍易感,重症可致死。世界卫生组织2016年报告全球百日咳139 535例,病死率4%[2]。防治百日咳历来是一个世界性的重要公共卫生问题。自百日咳疫苗问世以来,世界范围内报告的百日咳病例数曾经显著减少,住院率和病死率都大大降低。尽管有广泛的免疫覆盖,但近20年来,百日咳在工业化国家和发展中国家都死灰复燃,如美国、加拿大、澳大利亚、欧洲、日本、中国等,称为百日咳再现[2],再现原因不尽清楚,但婴幼儿仍是最易感人群,最容易发生肺炎、高白细胞血症、肺动脉高压、百日咳脑病等并发症,病死率最高[3-5]。青少年和成人百日咳病例也明显增多,但因临床表现不典型,加之对其认识不足,漏诊率高,成为婴幼儿百日咳最主要的传染源。故婴幼儿面临较高的百日咳致病、致死风险。目前国内有个别报道分析儿童重症百日咳危险因素[6],但尚无婴幼儿群体重症百日咳死亡相关因素的报道。本研究分析了婴幼儿百日咳25 例死亡病例与80例重症存活病例的临床资料,探讨婴幼儿重症百日咳死亡的相关因素。
1 对象与方法
1.1 研究对象
选取2015年1月1日至2019年10月31日住院治疗的百日咳死亡病例共25例,均为婴幼儿,作为病死组。从同期出院的305 例存活重症百日咳患儿(均为婴幼儿)中随机抽取80例作为存活组。研究对象入选标准:①发病年龄≤3 岁;②符合重症百日咳诊断标准:百日咳诊断参照中国儿童百日咳诊断及治疗建议中的标准[1],反复出现呼吸暂停、低氧血症、百日咳脑病、心血管功能障碍之一者,定义为重症百日咳[6];③排除发病前有心功能不全、支气管肺发育不良等心肺脏器严重基础疾病及有重度营养不良、恶性肿瘤者。
1.2 方法
1.2.1 资料收集
通过住院电子病历系统,回顾性收集患儿以下信息。①一般资料:性别、是否早产、是否纯母乳喂养(指6月龄内)、出生体质量、入院体质量、发病日龄、入院时病程;②流行病学:有无百日咳接触史、百日咳疫苗接种剂数;③临床表现:有无发热、窒息、痉挛性咳嗽、咳嗽时发绀(指咳嗽时出现面色或口唇发绀)、重症肺炎、呼吸衰竭、百日咳脑病;④辅助检查:胸部影像学(检查有无肺实变/不张)、心脏彩超(检查有无肺动脉高压、)、血常规(明确白细胞最高值);⑤治疗及转归:是否使用丙种球蛋白、全身糖皮质激素、开始大环内脂类治疗时病程、出院时死亡或存活。
白细胞最高值定义为每例入组患儿从起病至出院时均进行了≥3次随机血常规检查,取白细胞数最大一次结果作为白细胞最高值。
1.2.2 存活组抽样方法 同期符合入选标准的存活重症百日咳患儿305例,2015至2019年分别为30(9.8%)、51(16.7%)、56(18.4%)、81(26.6)和87(28.5%)例。按照每年病例数在总病例数中所占比例,采用简单随机抽样法从2015-2019年分别抽取8、13、15、21和23例,共80例存活组病例。
1.3 统计学分析
采用SPSS25.0统计软件进行数据处理。非正态分布的计量资料以中位数(四分位数范围)表示,两组间比较采用Wilcoxon秩和检验。计数资料以百分比表示,组间比较采用χ2或校正χ2或Fisher精确概率法检验。用二分类logistic回归模型进行死亡相关因素分析。以P<0.05为差异有统计学意义。
2 结果
2.1 一般资料
研究期间住院治疗的百日咳病例数4 928例,其中重症百日咳330例(6.7%)全部为婴幼儿,25例病死,2015年有7例,2016年0例,2017年2例,2018年8例,2019年8例。病死组中男性5例(20.0%),中位发病日龄77天(53~104天),20例(80.0%)未接种百日咳疫苗。存活组中男性47例(58.8%),中位发病日龄83天(47~159天),63例(78.8%)未接种疫苗。存活组男性比例显著高于死亡组,差异有统计学意义(P<0.01)。两组间早产、纯母乳喂养、百日咳接触史、未接种百日咳疫苗、发病时未达百日咳疫苗接种年龄(即不足3月龄)、接种3剂百日咳疫苗,发病日龄、入院时病程、出生体质量以及入院体质量的差异均无统计学意义(P>0.05)。见表1。
2.2 临床表现及治疗情况
全部病例均行胸部影像学检查,均提示肺炎,其中死亡组仅有1例为非重症肺炎(该患儿死于肺动脉高压所致的呼吸、循环衰竭)。死亡组均行心脏彩超检查,10例(40%)有肺动脉高压;存活组48例行心脏彩超发现5例(10.4%)肺动脉高压。
所有病例均使用大环内酯类抗生素(大多为阿奇霉素)治疗百日咳感染。对有剧烈痉挛性咳嗽或肺部炎症重的患儿,予丙种球蛋白治疗。对剧烈痉挛性咳嗽或严重喘息患儿予全身糖皮质激素治疗。从2018年开始在重症百日咳病例中采用换血治疗,死亡组有2例(2019年);换血前WBC最高值分别为87.8×109/L、107.86×109/L;换血前均有呼吸衰竭,第1例同时有心功能衰竭,第2例同时有中-重度肺动脉高压。存活组4例(2018年1例,2019年3例),换血前WBC最高值分别为51.06×109/L,56.44×109/L,59.95×109/L和65.74×109/L;4例换血前均有呼吸衰竭伴心率增快,但无心功能障碍。

表1 死亡组与存活组婴幼儿百日咳一般资料比较
与死亡组相比,存活组出现痉挛性咳嗽、使用丙种球蛋白的比例较高,而出现肺实变或不张、肺动脉高压的比例较低,WBC最高值较低,差异均有统计学意义(P<0.05)。见表2。
2.3 百日咳死亡相关因素的二分类logistic回归分析
将单因素分析有统计学差异的变量定义为自变量,死亡为因变量,建立二分类logistic回归模型,结果显示,肺动脉高压、WBC最高值为重症百日咳死亡的独立危险因素(P<0.05),性别为男性、使用丙种球蛋白为死亡的保护因素(P<0.05),死亡组痉挛性咳嗽发生率相对较低。见表3。
2.4 WBC最高值对死亡的预测价值
通过绘制WBC 最高值预测重症百日咳死亡的ROC曲线,发现最佳临界值为55.37×109/L时,预测死亡的灵敏度68%,特异度92%,AUC=0.83(95%CI:0.73~0.93)P<0.001,见图1。
3 讨论

图1 WBC 最高值预测婴幼儿重症百日咳死亡的ROC 曲线
百日咳是一种全球广泛传播的呼吸道疾病,对婴幼儿健康威胁最大,本组婴幼儿重症百日咳死亡率为7.6%。本研究与既往[4-5,7]研究均发现,几乎所有死亡病例都发生在婴儿中,尤以≤3月龄婴儿多见,且多数未接种百日咳疫苗,提示未接种疫苗的小婴儿是百日咳诊治过程中需高度关注的群体。目前认为无细胞百日咳疫苗不能预防百日咳发病,但可降低疾病严重度、病死率,缩短病程[8]。有研究发现重症百日咳组的百日咳疫苗接种率低于普通组[6]。本研究死亡组与存活组的疫苗接种率无统计学差异,与相关研究[7]一致,提示疫苗接种不一定能预防重症百日咳死亡,但对群体百日咳防治仍有重要价值,应积极接种。一项有关百日咳死亡因素分析的大型研究指出,女性是婴儿百日咳死亡的危险因素。我们的结果也支持这一观点,另一项包含53例死亡婴儿百日咳病例的病例对照研究未发现性别对死亡有影响[4],故性别对婴幼儿百日咳死亡的影响有待进一步研究。痉挛性咳嗽是百日咳最重要的临床特征,相关研究发现非死亡病例中,痉挛性咳嗽的发生率明显高于死亡组[4],与本研究结论一致,原因尚不清楚,可能是痉挛性咳嗽使临床医师更容易想到百日咳的诊断,可能更早使用大环内酯类抗生素,且痉挛性咳嗽多见于3月龄以上的婴儿[1,6],此年龄婴儿可能已接种疫苗,且咳嗽更有力使得痰液容易咳出,相对不易出现痰液堵塞窒息而引发呼吸心跳骤停、百日咳脑病等严重并发症。

表2 死亡组与存活组婴幼儿百日咳临床及治疗情况比较
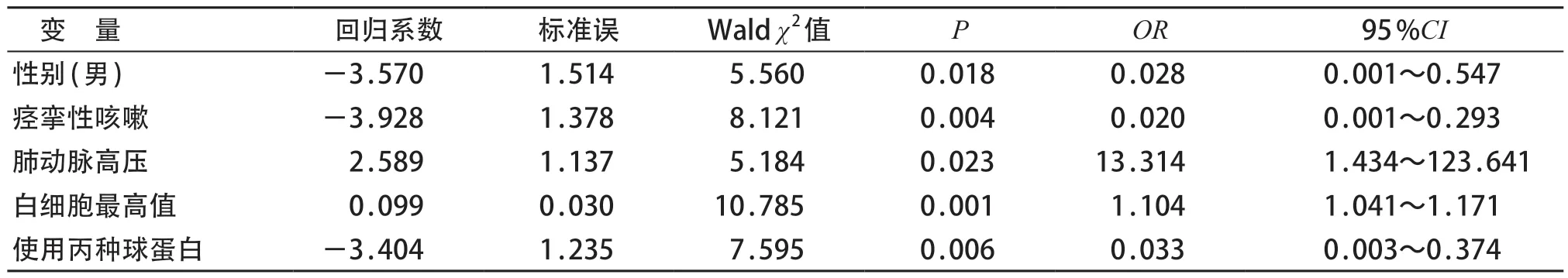
表3 影响婴幼儿重症百日咳死亡的危险因素多元logistic回归分析
外周血WBC 增多是婴幼儿百日咳另一显著特征,尤其在未接种疫苗和接种不全的小婴儿中,我院既往研究显示90.7%患儿出现WBC增多[6]。高白细胞血症是发生重症百日咳的独立危险因素[5-7],研究显示入院时白细胞增多>40×109/L 是PICU 入院的独立危险因素[5]。最近国外一些研究已证实高白细胞血症是百日咳死亡的预测因子[4-5,7,10],如相关研究发现WBC 最高值>50×109/L,死亡率升高近10倍[7];另一项对美国百日咳死亡病例的大型研究中发现WBC最高值≥70.4×109/L很大程度上可以预测死亡[4]。本研究也发现高白细胞血症是婴幼儿百日咳死亡的危险因素之一,死亡组WBC>50.0×109/L有20例(80%),存活组仅13例(16.3%),WBC最高值>55.37×109/L对死亡有较好的预测价值。百日咳毒素(Pertussis toxin,PT)是百日咳杆菌分泌的重要毒力因子,在疾病过程中起主要作用,现已证实PT能够诱导WBC增多[11-12]。WBC显著升高间接反映了体内PT 的强烈效应。临床上密切监测WBC 变化对百日咳病情评估及指导抢救性治疗有重要价值。
本研究显示肺动脉高压是婴幼儿重症百日咳死亡的另一危险因素,与既往研究相符[4,7],相关研究发现64%的死亡婴儿有肺动脉高压[4]。肺动脉高压是婴幼儿重症百日咳的常见并发症[11,13],肺动脉高压会导致血流入肺受阻,回心血量减少,体循环特别是冠状动脉灌注压降低,从而导致左心功能不全、低血压、心率失常,甚至死亡[13]。肺动脉高压通常是由多因素引起和维持的,WBC 增多可能是其中一个因素[13]。有研究发现在百日咳患儿中,极端WBC 增多与肺动脉高压之间存在很强的相关性[7,11,13],尸检结果显示百日咳患儿的肺血管中存在白细胞血栓[13]。临床中对并发高白细胞血症的婴幼儿百日咳,需完善心脏超声以利于发现肺动脉高压,早期正确处理肺动脉高压有助于改善预后。
既往研究发现重症百日咳组,并发肺炎率高于普通组,肺炎是百日咳死亡危险因素之一[10]。但在重症百日咳中,死亡组与非死亡组的肺炎发生率无差异[7],如本研究中所有病例均并发肺炎。在重症百日咳中,针对重症肺炎发生率,死亡和非死亡组间是否有统计学差异,现有报道还较少。本研究显示死亡组和存活组之间重症肺炎发生率无统计学差异。考虑在重症百日咳中,重症肺炎发生率较高,使得重症肺炎对死亡的危险性不足以体现出来,但本研究中肺实变和/或肺不张在死亡组更常见,提示死亡组百日咳肺部病变相对更严重。
换血治疗逐渐用来抢救并发高白细胞血症的重症百日咳,它可减少WBC 和PT,改善肺动脉高压向心源性休克进展,但对其有效性尚有争议[4,7,10,14-15]。多数研究中相关病例数较少,效果从全部死亡至存活率87.5%不等[4,10,15-16]。最近相关研究总结了2004年至2017年多个文献报道共56例换血治疗百日咳资料,总存活率为67.9%,其中33例发病年龄明确为15天到17月龄[16]。本研究纳入6例换血治疗患儿,死亡2例,死亡患儿换血前WBC更高,且心肺功能损害更重,提示如果心肺等器官衰竭已经发生,它很可能无效,这与其他研究结果相符[10,16]。对于换血指征,国内外尚无统一标准,2019年国外一篇文献总结<2月龄的百日咳相关高白细胞血症的换血指征[3],但尚无足够的数据支持其适用于其他年龄患儿。含高效价抗PT 成分的百日咳免疫球蛋白可中和PT,提供被动保护以减少继发感染,相关研究发现给百日咳患儿静脉注射3天后,WBC 显著降低,痉挛性咳嗽减少,心动过速好转[17]。本研究用普通丙种球蛋白替代,分析显示为死亡保护因素,提示普通丙种球蛋白治疗婴幼儿重症百日咳仍有一定价值。
早期使用(痉咳期之前)有效抗百日咳杆菌的抗生素可减轻症状、缩短病程、降低传染性,进入痉咳期使用则只能降低传染性[1]。本研究开始大环内脂类治疗的时机在组间无统计学差异,国外相关研究也发现抗生素治疗时机在死亡组与其对照组无差异[4]。这可能因为百日咳早期诊断困难是普遍现象,多数病例均是进入痉咳期才开始抗生素治疗,这减弱了它在百日咳治疗中的积极作用。糖皮质激素在百日咳治疗中的价值也有争议,1993年的一项研究认为它可减轻痉挛性咳嗽,缩短病程[18];另一研究发现死亡组使用激素的比例更高[3];相关研究显示,激素既不是危险因素,也不是有益因素[4]。本研究中激素使用率在两组间无差异。糖皮质激素具有抗炎作用,但百日咳本身是一种非炎症性疾病,它不太可能提供益处,且可能带来一些不利于疾病转归的不良反应,常见如继发感染、应激性溃疡,故抢救婴幼儿重症百日咳时使用激素需慎重,其使用指征、治疗价值均需进一步探讨。
本研究初衷是识别婴幼儿重症百日咳死亡危险因素,以便尽早实施可能挽救生命的措施。本研究发
现白细胞计数>55.37×109/L、肺动脉高压与死亡密切相关,死亡病例肺部病变相对更重,却相对较少有痉挛性咳嗽;使用丙种球蛋白,脏器功能衰竭前换血治疗可能改善预后;适龄婴儿尽早接种百日咳疫苗,尽早使用有效抗生素有助于减轻病情;慎用激素。但本研究有一定局限性,包括其回顾性、相对较小的样本量、单中心研究,我们结论的通用性可能有限,有待国内更大样本、多中心、前瞻性研究,进一步探讨婴幼儿重症百日咳死亡相关因素。

