血栓抽吸在急性ST 段抬高型心肌梗死患者不同发病时段中应用的临床疗效
谢明团, 张 兴, 刘 茜, 张玉珍, 谢 飞, 董 薇, 肖群林, 陈 静,彭景添, 王梦洪, 郑泽琪, 彭小平
经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)已成为治疗心肌梗死患者首选方法,但术后无复流或慢血流现象仍很常见,使得含有高血栓负荷的闭塞血管恢复良好血运重建仍为临床上一大挑战[1-2]。血栓脱落可引起远端微血管栓塞,导致梗死相关血管术后无复流或慢血流,是再灌注失败的重要原因[3]。因此血栓抽吸应运而生,但如今现有国内外大量关于血栓抽吸临床实验结果提示,PCI 术中联合血栓抽吸对患者获益仍存在较大争论[4-6]。 本研究探讨高负荷血栓的急性ST 段抬高型心肌梗死(STEMI)患者冠状动脉支架介入不同时间点联合血栓抽吸治疗后的临床效果。
1 材料与方法
1.1 研究对象
选取2015 年1 月至2018 年6 月就诊于南昌大学第一附属医院的急性STEMI 患者127 例,并经冠状动脉造影证实梗死相关动脉(infarction relative artery,IRA)有着高负荷血栓[7]。患者入选标准:①依据欧洲STEMI 诊疗最新指南[8],符合STEMI 诊断标准;②经冠状动脉造影证实至少1 支冠状动脉完全急性闭塞,IRA 直径≥2.5 mm;③IRA 内可见高负荷血栓, 管壁无严重钙化和无明显弯曲; ④接受PCI术。 排除标准:①年龄<18 岁,对比剂过敏;②左主干病变,罪犯血管血流恢复≥1 级;③既往有急性心脏病史、冠状动脉旁路移植术术、脑卒中史;④2 周内有心肺复苏或重大手术外伤史;⑤严重肝肾功能不全或恶性肿瘤,或凝血功能障碍。 根据是否行手动血栓抽吸, 将入选患者分为血栓抽吸+PCI 组(63例,A 组)、常规PCI 组(64 例,B 组),再根据发病开始至导丝通过犯罪血管时间≤6 h、>6 h 且≤12 h、>12 h 且≤24 h,A 组又分为A1 组(23 例)、A2 组(27 例)、A3 组(13 例),B 组又分为B1 组(25 例)、B2 组(25 例)、B3 组(14 例)。
1.2 治疗方法
所有患者术前顿服阿司匹林300 mg、氯吡格雷600 mg 或替格瑞洛180 mg,常规肝素化。A 组:沿导丝送入抽吸导管至病变处,尾端连接专用负压注射器,由血栓病变近端向远端缓慢抽吸,反复抽吸3~5次,保持负压撤出抽吸导管,评估抽吸后结果;根据造影显示犯罪血管狭窄情况,选择合适的药物洗脱支架植入。 B 组:按常规方法植入支架。
1.3 观察指标
①一般资料:性别、年龄、发病危险因素、IRA等;②术后心肌梗死溶栓(TIMI)后血流分级情况;③术后1 h ST 段回落情况(与梗死靶血管相关导联抬高的ST 段回落>70%为完全回落); ④术后7 d左心室射血分数(LVEF);⑤术后3 个月主要心血管不良事件(MACE),包括再发非致死性心肌梗死、靶血管再次血运重建、心力衰竭、心源性死亡。
1.4 统计学分析
采用SPSS 21.0 软件作统计学分析。 计量资料以均数±标准差表示,两组间比较用独立样本t 检验或秩和检验;计数资料以百分比表示,两组间比较用χ2检验或Fisher 确切概率法,P<0.05 时表示差异有统计学意义。
2 结果
2.1 一般资料
A 组、B 组患者一般资料差异均无统计学意义(P>0.05),见表1。 A1 组与B1 组,A2 组与B2 组,A3 组与B3 组组间一般资料差异均无统计学意义(P>0.05),见表2~4。
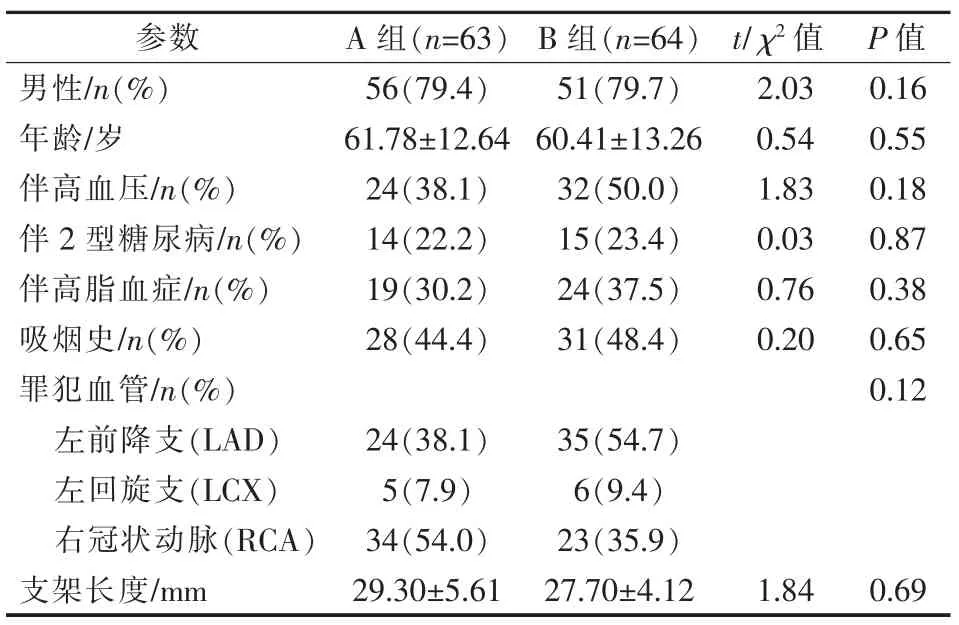
表1 A、B 组患者一般资料
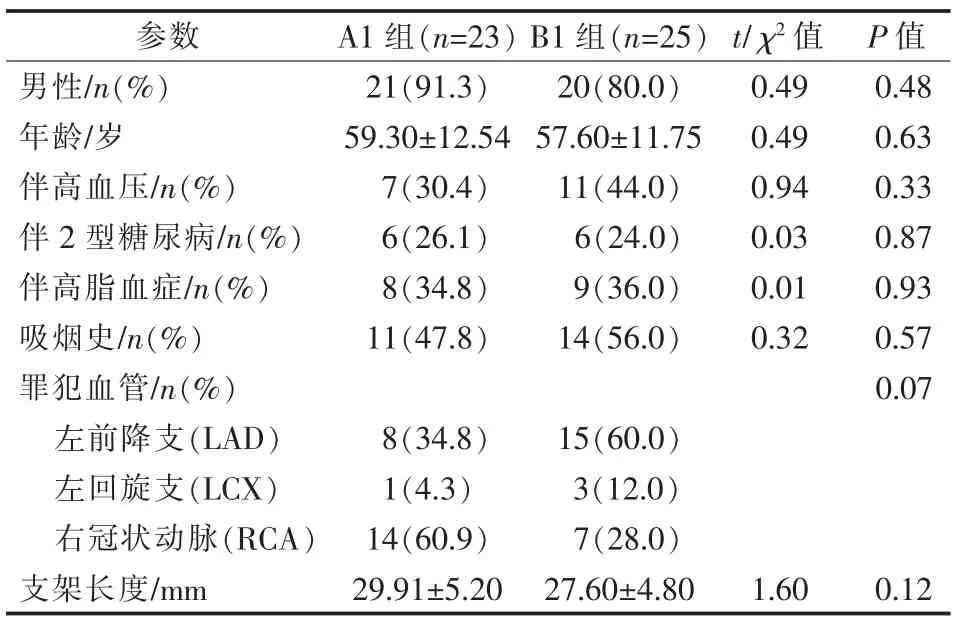
表2 A1、B1 组患者一般资料
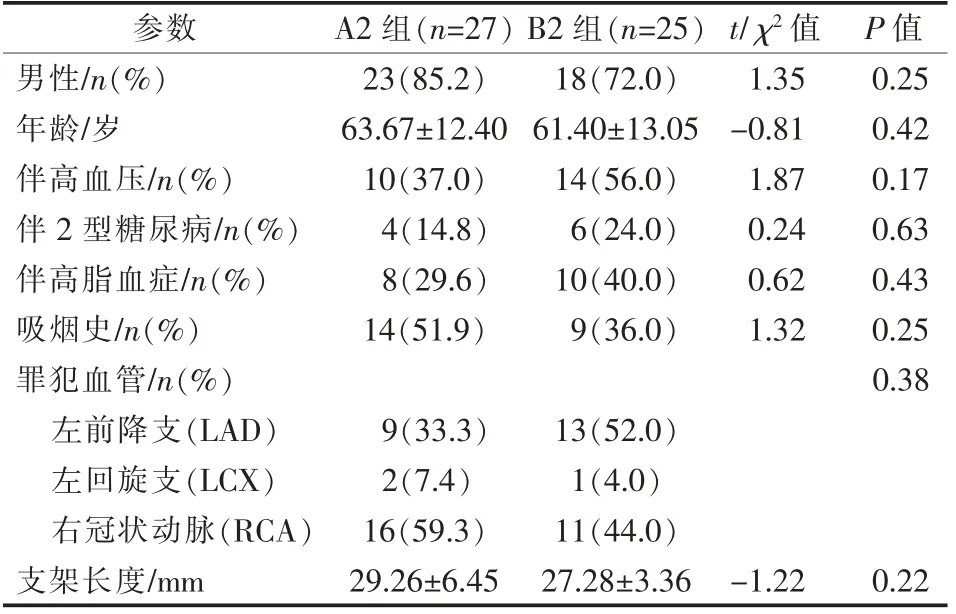
表3 A2、B2 组患者一般资料
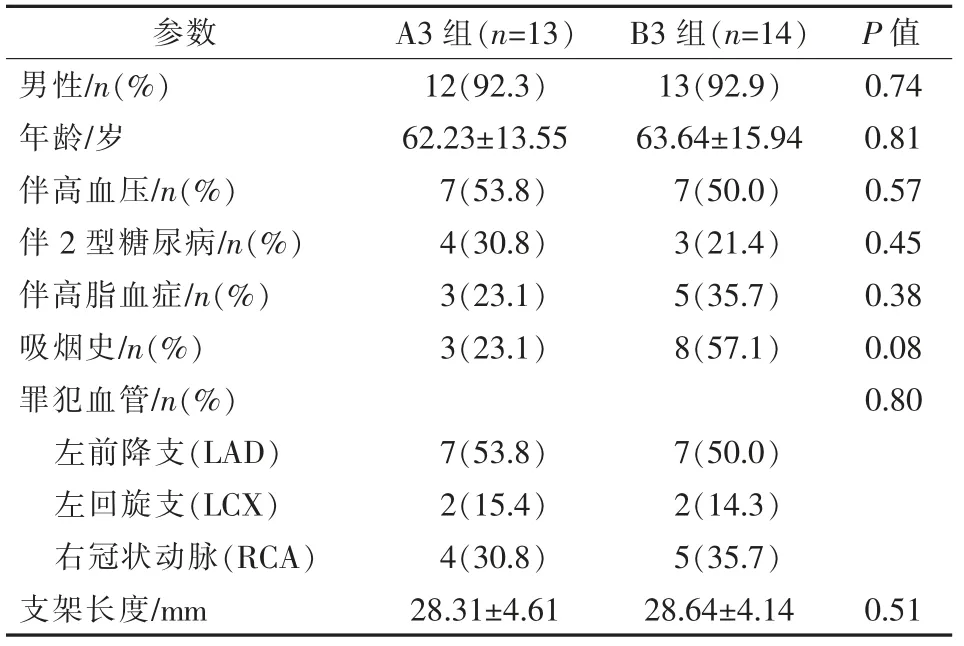
表4 A3、B3 组患者一般资料
2.2 术后观察指标比较
A、B 组患者术后结果比较见表5。 A 组PCI 术后TIMI 血流分级达3 级比例、术后1 h 心电图相关导联ST 段完全回落比例和术后7 d LVEF 均优于B 组,差异均有统计学意义(P<0.05);两组间术后3个月MACE 发生率差异无统计学意义(P>0.05)。A1 组与B1 组、A2 组与B2 组、A3 组与B3 组间术后结果比较见表6~8。A1 组与B1 组间术后各指标差异均无统计学意义(P>0.05),A2 组术后TIMI 血流分级达3 级比例优于B2 组(P<0.05),A3 组术后TIMI 血流分级达3 级比例、 术后1 h ST 段完全回落比例和术后7 d LVEF 值均优于B3 组(P<0.05);A1 组与B1 组、A2 组与B2 组、A3 组与B3 组间术后3 个月MACE 发生率差异均无统计学意义(P>0.05)。

表5 A、B 组患者术后和随访观察指标比较
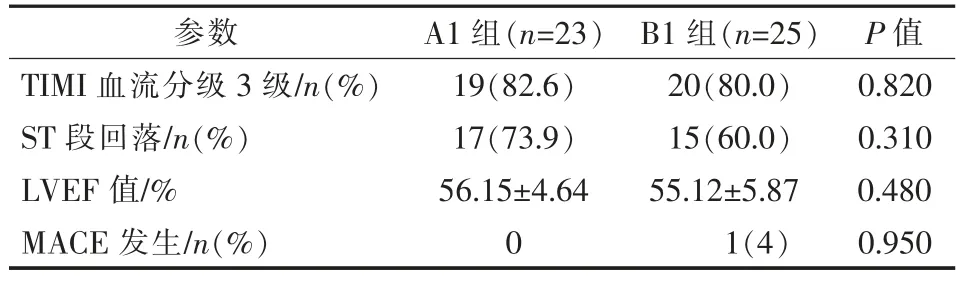
表6 A1、B1 组患者术后和随访观察指标比较
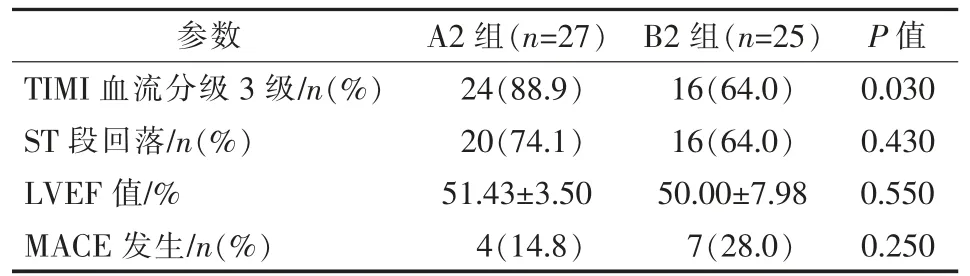
表7 A2、B2 组患者术后和随访观察指标比较
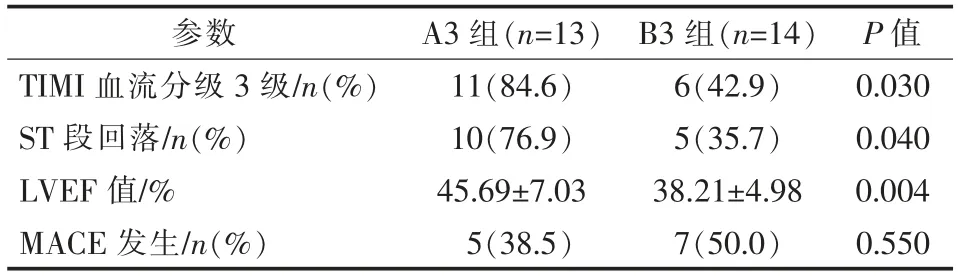
表8 A3、B3 组患者术后和随访观察指标比较
3 讨论
急性STEMI 发病迅猛,对患者来说时间就是心肌,时间就是生命,因此应尽早开始重建IRA 血运。PCI 是公认的治疗急性心肌梗死的有效手段[8],但对STEMI 患者直接行PCI 治疗,术后无复流现象可达10%~30%。 无复流可直接减少心肌灌注,严重影响PCI 效果和预后[9],因此血栓抽吸法应运而生,并为医患所接受。 根据现有国内外大量关于血栓抽吸的临床研究结果报道,PCI 术中联合血栓抽吸术对患者获益仍存在较大争论[4-6,10]。 欧洲心脏病学会(ESC)最新指南表明,急诊PCI 时不推荐常规血栓抽吸,为Ⅲ类推荐[8]。 我国2015 年STEMI 治疗指南指出,对血栓负荷较大患者,建议应用血栓抽吸,为Ⅱa 类B 级推荐[11]。 我国最新冠状动脉血栓抽吸应用专家共识认为, 临床有关血栓抽吸研究起步较晚,目前仍缺乏大样本随机对照研究结果,高危患者或选择性应用获益尚待评价[12]。 因此血栓抽吸获益人群仍需进一步探讨。 本研究分析结果显示,A组患者术后TIMI 血流分级达3 级占比、 术后1 h ST 段完全回落占比、术后7 d LVEF 值占比均优于B 组(P<0.05),说明对高负荷血栓STEMI 患者急诊PCI 术中联合血栓抽吸, 能够在短时间内降低慢血流或无复流发生,增加再灌注成功率,改善患者心脏功能, 但并未改善术后3 个月MACE 发生(P>0.05)。 这与Keskin 等[13]报道的研究结果一致。血栓抽吸能明显减少血栓负荷,对治疗有效,究其原因可能在于应用血栓抽吸导管抽吸后,病变血管血栓负荷减轻,微血栓减少,从而使血管炎性因子释放减少,改善了心肌微灌注,但对近期3 个月预后并无任何获益。本组均为血栓负荷重的STEMI 患者,既往一些临床研究应用血栓抽吸未考虑血栓负荷严重程度,其严重程度可能也是影响抽吸效果的重要因素,这或许可以解释目前血栓抽吸研究结果存在争议的现象。
Silvain 等[14]报道研究冠状动脉血栓组成及其与缺血时间的关系,发现纤维蛋白含量随着缺血时间增加而增加, 缺血时间是血栓成分唯一预测因子,每缺血1 min 纤维蛋白含量增加2 倍,血栓成分随缺血时间演变而变化。 临床观察也发现,患者发病时间越短, 微导丝通过病变后血栓溶解越快,发病时间越长,血栓越不易溶解,这也可解释为何本研究中患者发病时间越长,应用抽吸导管后的一些临床指标越优于未应用抽吸导管患者。 另有研究显示, 心肌梗死症状出现后早期进行再灌注患者中,血栓抽吸组与单纯PCI 组患者相比,出现了较低的术后1 年死亡率和MACE 发生率[15]。 这一发现表明血栓抽吸的临床益处可能仅限于STEMI 患者特定亚群,并可能有助于理解先前临床研究中PCI 联合血栓抽吸所产生疗效的一些矛盾现象。 本研究发现,术后A1 组与B1 组相比,各项观察指标差异均无统计学差异(P>0.05);A2 组与B2 组相比,TIMI血流分级3 级差异有统计学意义(P<0.05);A3 组与B3 组相比,TIMI 血流分级3 级、 术后1 h ST 段回落率、术后7 d LVEF 差异均有统计学意义(P<0.05),但术后3 个月MACE 发生率差异无统计学意义(P>0.05);结果提示心肌缺血早期A 组与B 组临床疗效差异无统计学意义,但随着心肌缺血时间延长,A 组较B 组患者获益更明显, 尤其是恢复心肌灌注的效果逐渐显现。但本研究中A 组术后3 个月MACE 发生率与B 组相比差异无统计学意义,可能原因是血栓抽吸时对血栓形成了机械或物理挤压,导致形成二次微碎片,阻塞微循环灌注;真空抽吸可在短时间内减少灌注血流量,并降低微循环中灌注压力,损伤内皮结构,导致血管重构[16-17]。
总之,高血栓负荷STEMI 患者PCI 术中联合血栓抽吸,有利于减少无复流或慢血流发生,提高术后心肌灌注水平,改善左心室功能,尤其是在心肌缺血12~24 h 内,可减少心肌缺血时间延长对心脏的损害,这对临床上选择性应用血栓抽吸有一定的指导意义。 限于本研究病例数较少,术后随访时间较短,随访观察指标并不完善,回顾性研究循证证据欠佳,有待进一步更大样本量研究予以证实。

