天眼AI平台结合低mAs在COVID-19胸部CT筛查中对患者的双重保护价值研究
谭 佳,李真林,袁 元,夏春潮,田 川,邓莉萍,曹立波,曾 鹏,邵 强,尚雷敏
1. 四川大学华西医院 放射科,四川 成都 610041;
2. 上海联影医疗科技有限公司 a. 应用培训部;b. 产品管理部,上海 201815
引言
自 新 型 冠 状 病 毒 肺 炎(Coronavirus Disease 2019,COVID-19)[1]疫情发生以来,胸部CT普通扫描一直作为COVID-19关键的影像检查,可第一时间发现疑似患者及无症状感染者的肺部情况,并给临床等科室作出预警,做到早诊断、早隔离、早治疗[2-4]。随着医院就诊患者的增加,需行胸部CT扫描筛查COVID-19引起肺炎的患者也随之增加。首先,常规的CT扫描摆位需要放射技师于检查床旁进行升降床、移床以及定位等,这增加了医患接触和院内感染风险;其次,手动勾画定位框扫描效率不高,耗费时间多,且可因操作者经验问题导致扫描范围不够或是过大,增加辐射剂量。天眼AI平台包括两部分,分别是摄像头智能辅助摆位和定位框自适应两大算法平台[5],这个平台的诞生刚好可以很好地解决这些问题,文献报道称降低管电流量是降低群体CT辐射剂量的一个重要且有效的手段[6-11],结合低管电流量可以进一步降低患者接受的辐射剂量。目前还未见有天眼AI平台结合低mAs应用于COVID-19胸部CT筛查的文献报道。本研究旨在探讨COVID-19疫情期间,天眼AI平台结合40 mAs用于CT肺部情况筛查时对患者产生的双重保护价值:一是减少患者院内感染概率;二是减少患者接受的辐射剂量。
1 资料与方法
1.1 临床资料
前瞻性随机收集2020年2月25日至2020年3月6日我院行CT胸部扫描筛查的患者共计155例。A组为实验组,采用智能辅助摆位、定位框自适应勾画扫描框,参考管电流量40 mAs;B组为对照组,采用放射技师进入扫描间人工摆位,手动勾画扫描框,常规管电流量68 mAs。A组73例,男性40例,女性33例,年龄16~78岁,平均年龄(47.25±1.856)岁,患者的平均体质指数(Body Mass Index,BMI)为22.78 kg/m2。B组82例,男性44例,女性38例,年龄12~86岁,平均年龄(50.72±1.635)岁,平均BMI为22.58 kg/m2。排除标准:① 同时合并有其他CT检查;② 不能配合屏气的患者;③ BMI>25 kg/m2的患者[12];④ 意识不清、不能自行上下检查床的患者。
1.2 检查方法
(1)检查前准备。两组患者均在完成分诊后,按照预约时间进入候诊区等待叫号,避免候诊区人流过大;于醒目处张贴检查相关事项告知书,以便患者知晓;于检查室门口放置检查所需一次性铺巾,以便患者自取;扫描前告知患者去掉被检部位的金属异物;核对患者信息等。
(2)检查体位及参数。采用搭载天眼AI平台的CT扫描仪(联影uCT780)扫描。受检者仰卧位,头先进,双上肢上举或抱于头上,于吸气末屏气扫描,当班技师嘱咐患者两次吸气幅度保持一致,范围自肺尖至肺底。A组参考管电流量为40 mAs,B组为68 mAs;其余参数一致:管电压为100 kV,采用自动管电流剂量调制,螺距1.0875,球管旋转一周时间0.5 s,自适应滤波反投影算法和Karl 3D重建图像,矩阵512×512。扫描完成后均重建肺窗、纵膈窗和高分辨窗图像,其中肺窗层厚5 mm,间距5 mm,算法B-SHARP-C;纵膈窗层厚5 mm,间距5 mm,算法B-SOFT-C;高分辨窗层厚1 mm,间距1 mm,算法B-SHARP-C。所有图像均上传至影像归档与存储系统(Picture Archiving and Communication Systems,PACS)。
1.3 图像质量主观评价
由两位分别具有6年和9年工作经验的胸部影像诊断医生采用双盲法对两组图像进行主观评分。采用5分法从图像噪声、病灶显示清晰度、肺纹理清晰度、有无运动伪影等方面综合评分。5分为优秀,肺纹理清晰,无运动伪影,病灶显示清晰,完全能满足诊断;4分为良好,少量运动伪影,能满足诊断;3分为中等,中度运动伪影,肺底纹理显示略差,但是能观察病灶,能够用于诊断;2分为较差,解剖结果显示不清,分不清病灶还是肺纹理,尚不能满足诊断;1分为很差,伪影重,解剖结构模糊,完全不能诊断[13-14]。本研究所有材料已经上传,正在向伦理委员会申请审批。
1.4 图像质量客观评价
在高分辨窗双肺组织的固定位置勾勒感兴趣区(Region of Interest,ROI),记录每例图像肺尖平面、支气管分叉平面以及肺底平面肺组织所选ROI的CT值均数,取其平均值作为肺组织的CT值,ROI均采用150 mm2[15],勾勒ROI时避开较粗的肺纹理以及病灶。同时测量高分辨窗上左胸前壁空气的CT值和标准差(Standard Deviation,SD),ROI采用150 mm2,避开衣物;测量每例图像纵膈窗主动脉和左胸前壁脂肪的CT值和标准差,主动脉ROI勾勒避开血管壁以及钙化灶和血栓,ROI采用150 mm2;脂肪ROI勾勒避开皮肤、肌肉以及淋巴结等,ROI采用50 mm2[15]。并计算信噪比(Signal to Noise Ratio,SNR)和对 比 噪 声 比(Contrast to Noise Ratio,CNR), 按 照 公 式(1)~(2)[15]进行,式中ROI是指相应测量对象的平均CT值。

1.5 辐射剂量评价
记录每例患者扫描后CTDIvol、剂量长度乘积(Dose-Length-Product,DLP),扫描长度,计算患者的有效辐射剂量(Effective Dose,ED),ED=DLP×K,根据 2009年欧洲CT质量标准指南,胸部K值=0.014 mSv/mGy,称为剂量转换因子[15]。记录每例患者的身高、体重,计算BMI,采用公式BMI(kg/m2)=体重/(身高)2。
1.6 医患接触次数评价
扫描时记录每例患者扫描过程当班技师进入扫描间的次数。接触分类:① 患者与技师相距≤1 m[16]为近距离接触;② 相距>1 m为远距离接触。排除标准:因突发原因进入扫描间的次数。
1.7 扫描时间评价
记录患者上检查床至从检查床上起来的时间,以秒(s)计算。两组病例扫描均为由同一名放射技师完成。
1.8 问卷评价
对两组纳入患者分别发放关于患者对疫情焦虑情绪、院内交叉感染、辐射问题的电子问卷,患者自行扫描二维码即可填写问卷,不存在接触纸质问卷的感染风险。采用4分法评分:4分为非常焦虑或非常担心;3分为有些焦虑或有点担心。2分为一般或者无所谓。1分为不焦虑或不担心[17]。
1.9 统计学分析
采用SPSS 26.0软件包,计量资料采用均数±标准差(±s)表示,患者基本资料、SNR、CNR以及扫描时间的组间比较采用两独立样本t检验。辐射剂量指标CTDI、DLP、ED进行对数转换后采用独立样本t检验;性别的组间比较采用卡方检验,图像质量主观评分、与患者的接触次数以及问卷评分采用Mann-Whitney U检验。检验水准α=0.05。两位读片者对胸部图像主观评分的一致性采用Kappa检验。Kappa 值的水平定义如下:κ=0.81~1.00,优秀;κ=0.61~0.80,良好;κ=0.41~0.60,中等;κ=0.20~0.40,欠佳;κ<0.20,差[14]。
2 结果
2.1 组患者基本资料比较
两组患者的年龄(t=-1.517,P=0.131),性别(χ2=0.02,P=0.887),BMI(t=0.512,P=0.609),差异无统计学意义(P>0.05)。
2.2 图像质量主观评价比较
两位诊断老师对所有图像评价的Kappa值=0.741,单独评价A组Kappa值=0.653,单独评价B组Kappa值=0.766,均表示诊断一致性良好如表1所示。两组图像主观评分差异无统计学意义(P=0.132>0.05)。
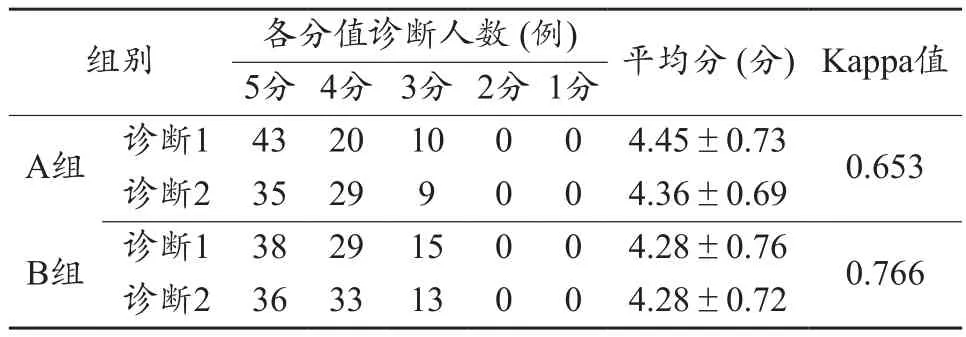
表1 两位诊断老师对两组图像的主观质量评分比较
2.3 SNR和CNR比较
两组 SNR肺、SNR主动脉、CNR肺-脂肪及 CNR主动脉-脂肪差异均有统计学意义(P<0.05)。A组的信噪比和对比噪声比数值均小于B组(图1,表2)。

图1 影像学图像
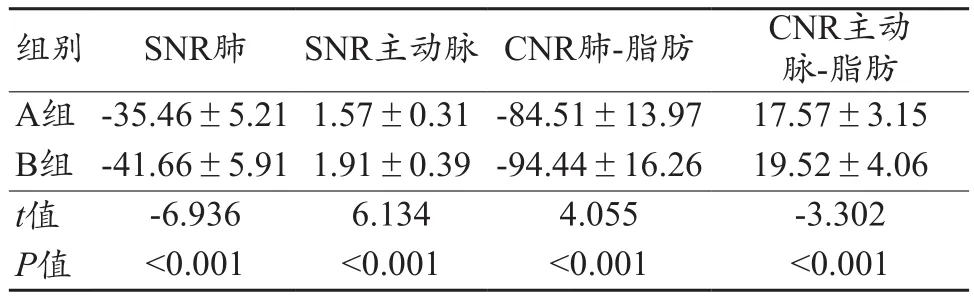
表2 两组图像感兴趣区域的SNR及CNR比较
2.4 辐射剂量比较
采用定位框自适应技术的扫描长度与人工画线长度差异无统计学意义,均能包全所需扫描范围;两组CTDIvol、DLP、ED及有效mAs差异均有统计学意义(P<0.05),A组的有效辐射剂量均数为(1.08±0.16)mSv,B组为(1.87±0.23)mSv,A组患者接受的辐射剂量较B组降低约43%(表3)。
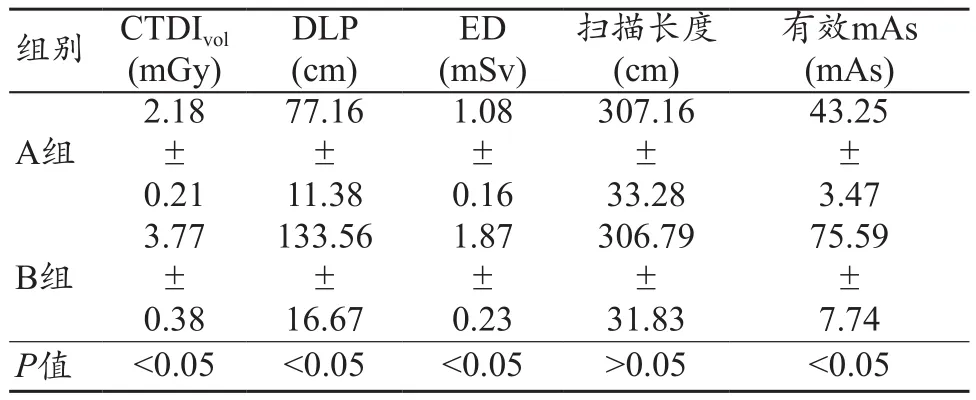
表3 两组CTDIvol、DLP、ED、扫描长度及有效mAs的比较
2.5 医患接触次数比较
两组患者与当班技师的接触次数差异有统计学意义(P<0.05)。A组患者与当班技师共接触47次,平均接触约0.6次;B组患者与当班技师共接触129次,平均接触约1.6次。其中A组有30例患者与当班技师完全无接触,占研究组的41.1%,其余病例均只接触一次,且为远距离接触(表4)。
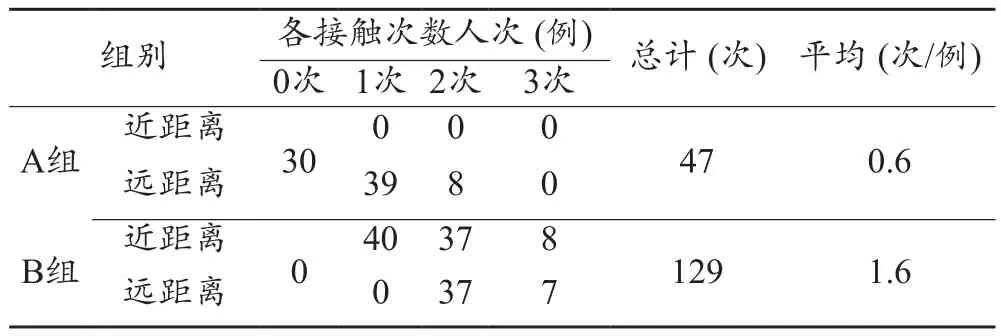
表4 两组患者医患接触次数比较(例)
2.6 扫描时间评价
两组扫描时间差异有统计学意义(P<0.05),A组每例患者的扫描时间为(59.47±4.95)s,B组的扫描时间为(82.52±3.57)s,平均每例患者的扫描时间可缩短约23 s。
2.7 问卷评分比较
共收到电子问卷155份,A组73份,B组82份。其中,关于患者对疫情的焦虑情绪评分差异没有统计学意义(P=0.817>0.05);关于天眼AI平台使用与否的患者心理评分差异有统计学意义(P=0.011<0.05),A组有60.2%患者不担心交叉感染,高于B组19.5%;关于采用低剂量方式与否的患者心理评分差异有统计学意义(P=0.012<0.05),A组有43.8%不担心辐射问题,高于B组20.7%(表5)。

表5 关于两组患者对天眼AI平台和低剂量技术使用与否的心理评分比较(例)
3 讨论
在这次突如其来的COVID-19 疫情中,放射科影像技术人员成了防控的“前锋部队”。胸部CT扫描一直在疫情防控中具有重要作用[2-4]。因新型冠状病毒传染性强、潜伏周期长,早期症状不明显,发病隐匿,医务人员每天接触大量的患者,有较大的被感染风险[18-21]。而放射科集中了全院各个科室需要来做胸部CT扫描的患者,一线技师的风险更大,在影像技师本身为隐性感染者而成为感染源的情况下,不只是患者与患者之间,患者与影像技师之间也存在交叉感染风险,此风险不容忽视。同时,疫情中前来筛查COVID-19的初诊患者较多,复查的疑似患者以及需要评估疗效的确诊患者等均存在短时间重复多次扫描,这势必会带来辐射安全的问题。基于上述现状,利用有效且可行的方式来减少患者院内感染[21],同时减少患者受到的辐射剂量显得格外重要。
在减少院内感染方面,天眼AI平台的智能辅助摆位功能和定位框自适应功能均发挥了作用。一方面,摄像头智能辅助摆位是基于智能检测技术获取被扫描部位的关键点位置,据此来规划目标部位扫描的起始位置。影像技师不进入扫描间即可一键完成对患者扫描部位的定位,避免当班技师与患者直接的近距离接触。本研究中,采用智能辅助摆位技术之后,医患接触次数从平均1.6次减少为0.6次,与常规100%的医患近距离接触相比,41.1%的患者与当班技师完全不接触,其余患者均为远距离接触,这极大地降低了患者与医务人员之间的院内感染风险。另一方面,定位框自适应算法平台则基于智能定位技术实现了对人体解剖的自动识别,准确地给出了胸部肺组织的定位框,可加快扫描速度,提高检查效率,不但减少了患者在检查床上的扫描时间,而且减少了患者候诊的时间,有利于减少患者与患者之间的交叉感染。本研究中,采用天眼AI平台后,不仅摆位加快,更是扫描加快,平均扫描时间与常规相比减少了约23 s,这对于减少群体的检查与候诊时间将具有重大意义。
在患者的辐射防护方面,本研究从两个方面来降低剂量。一方面,定位框自适应功能是基于深度学习网络自动分割肺部区域,并确定出临床经验范围内的扫描框,最终实现自动勾画扫描框;相较于手工勾画扫描框,此功能可减少肺部扫描边缘误差,减少患者因人为因素导致的扫描框不够或过大而受到的不必要辐射剂量。另一方面,肺部低剂量技术主要依靠降低管电流量来降低患者接受的辐射剂量[6-11]。于喜坤等[22]报道显示,在胸部仿真体模上当管电流量降至50 mAs时,图像空间分辨力和对比度分辨力均可满足诊断;而当管电流量降至40 mAs时,空间分辨力略微下降,噪声增加明显;当管电流量下降至30 mAs时,对比度分辨力完全不能满足诊断要求。但是,朱莉等[23]报道显示,FBP结合Karl 3D迭代重建技术可以有效降低噪声,弥补管电流量降低而增加的噪声,使得图像依然能显示胸膜下2 cm范围内较细的支气管血管束;因此,本研究中采用40 mAs[24]探讨图像质量和辐射剂量的影响,所有患者采用同样的千伏、螺距、矩阵以及FBP和Karl 3D重建算法等。本研究表明,两组图像的SNR和CNR差异有统计学意义(P<0.05),虽然A组图像的SNR和CNR稍低于B组图像,但两组图像的主观评分差异无统计学意义(P=0.132>0.05),A组图像也能满足临床诊断(图1)。同时,患者受到的平均有效辐射剂量从1.87 mSv减少到1.08 mSv,A组的ED值较B组降低了约43%(表3);数据表明天眼AI平台结合40 mAs极大地降低了患者受到的辐射剂量。
本研究中,两组患者的问卷评分结果表明采用天眼AI平台之后,不害怕交叉感染的患者从19.5%增加到60.2%;采用低剂量技术之后,不担心辐射问题的患者从20.7%增加到43.8%;因此,天眼A平台结合40 mAs在很大程度上缓解了患者的焦虑或害怕心理,这不只是对患者身体的保护,更是对患者心理的保护。
本研究也存在一些不足:一是样本量不够大;二是本研究使用的是联影CT扫描仪,没有探讨同样的参考管电流量在其他机型上对图像质量及辐射剂量的影响;三是本研究没有纳入过胖体型的患者,这部分患者仍需进一步研究;四是本研究没有研究哪一个参考管电流量最优。
总的来说,天眼AI平台结合40 mAs应用于COVID-19胸部CT筛查过程中,不仅可以缩短扫描时间,提高检查效率,还可以极大地减少与患者接触,减少患者的院内感染风险。在得到满足诊断图像的同时,尽可能地降低患者受到的辐射剂量。最终,达到对患者院内感染和辐射卫生的双重保护,也达到对患者心理和身体的双重保护。

