胸部CT在新型冠状病毒肺炎早期疫情防控中的价值
空军军医大学西京医院 放射科,陕西 西安 710032
引言
新型冠状病毒肺炎(Coronavirus Disease 2019,COVID-19)来势猛、涨势快、感染面大[1]。根据已有的诊疗经验显示,胸部CT在COVID-19的诊断中发挥了重要的价值。因此国家卫健委已将CT检查纳入第五版《新型冠状病毒感染的肺炎诊疗方案》中[2]。本文基于作者2020年1月25日至2月1日期间在临床一线从事影像诊断工作,在应对疫情的诊疗方案并不完善的情况下,对CT所发挥的重要诊断价值及胸部CT在COVID-19早期疫情防控中的价值谈几点个人体会,以帮助各级医疗机构的影像医生及临床医生学习,并对COVID-19的防控隔离决策给出影像学指导。
1 CT检查在COVID-19筛查中的必要性
荧光RT-PCR核酸检测虽是COVID-19确诊的金标准,但是由于目前试剂盒短缺、检测时间长以及假阴性高等缺点严重影响大范围疑似人群的快速普检分诊,导致很多COVID-19患者被漏诊,从而造成更大范围的传播,尤其在疫情暴发的特殊时期。与核酸检测截然不同,CT在各级医院的普及性极高,任何医院的任何类型CT均可随时进行胸部CT扫描,且可以以社区为单位统筹安排进行筛查。CT检查快速,通常5 s内就能完成整个胸部的扫描,而且可实时薄层重建图像,显示毫米级微小病灶,相较于核酸试剂盒检测,胸部CT诊断的阳性率会高于咽拭子采样。CT检查数据可以数字化传输,门急诊医生也可通过PACS马上看到患者的图像,迅速判断患者是否有肺炎。根据之前武汉红十会医院、武汉六七二医院、湖北省荣军医院、孝感市中医医院、黄石市中医医院和武汉大学中南医院,放射影像科的诊断数据,胸部CT中约30%~40%左右显示为COVID-19特征,但核酸检测结果为阴性。因此,利用胸部CT检查明确COVID-19的影像学表现,对于COVID-19的早期诊断具有重要意义。
2 COVID-19具有较特异的CT影像特征
COVID-19的CT影像表现典型,具有较特异的影像特征[3-12],典型的征象如下:① 单发磨玻璃阴影(Ground-Glass Opacity,GGO)[6](图1);② 多发外周带GGO;③ 双肺片状GGO伴节段性肺实变;④ 铺路石征[8](图2);⑤ 双肺弥漫性GGO伴支气管充气征;⑥ 双肺大面积实变影伴小叶间质增厚。
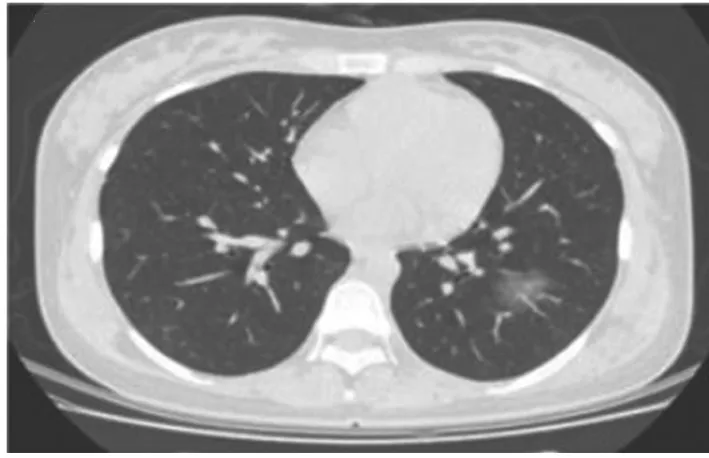
图1 单发GGO
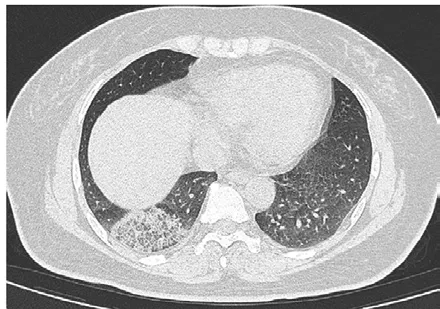
图2 铺路石征
多数患者的CT影像学表现符合病毒性肺炎的改变。除了沿胸膜下或支气管血管束分布的多发斑片状GGO影像特点,还具有进展和变化迅速的特征:早期常常会在3~5 d有明显进展,甚至可以出现实变,病灶演变过程中可能会此起彼伏,呈现部分吸收、部分增大的表现,此时需要结合临床来判断是否进展或缓解。因此可根据患者CT表现将COVID-19分为早期、进展期和重症期。
(1)早期:病变局限,以斑片状、亚段或节段性分布为主(图3)。武汉中心医院经验提示早期CT可能为阴性,或表现为无特异性的GGO,或为单肺叶小斑片影,胸膜下分布;GGO改变,伴或不伴有小叶间隔增厚。
(2)进展期:病灶增多、范围扩大、累及多个肺叶,部分病灶实变,GGO与实变影或条索影共存,有时会出现“铺路石征”(图4)。病变内可见空气支气管征,原有GGO或实变影可以融合或部分吸收,融合后病变范围和形态常发生变化,不完全沿支气管血管束分布。
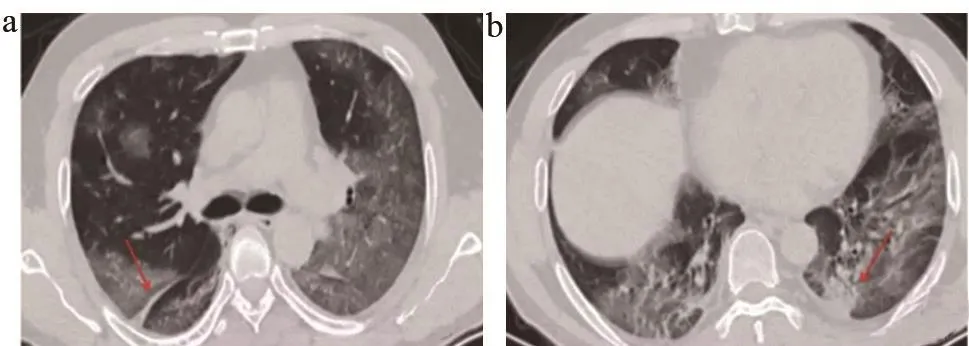
图3 早期COVID-19的CT特征
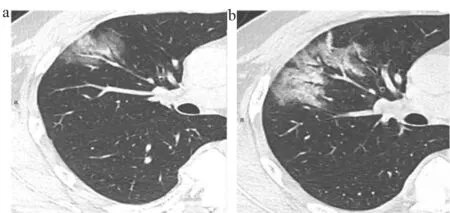
图4 进展期COVID-19的CT特征
(3)重症期:为部分COVID-19肺炎发展的特殊阶段,双肺弥漫性实变、密度不均,其内空气支气管征与支气管扩张,非实变区可呈斑片状GGO表现,少数呈“白肺”表现(图5),叶间胸膜和双侧胸膜常见增厚,并少量胸腔积液,呈游离积液后局部包裹表现。
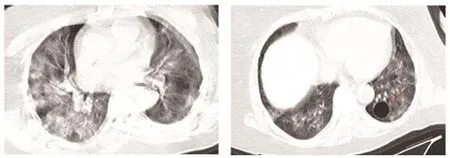
图5 重症期COVID-19的CT特征
目前关于COVID-19的转归期的表现不多,仅有的数据显示,多见于COVID-19发病后1~2周左右,病变范围缩小,密度减低,肺实变病灶逐渐消失,渗出物被机体吸收或者机化,病变可全部吸收,部分残留条索影。转归期机体的防御功能逐渐增强,肺脏逐渐恢复其自身的结构和功能,体温下降,干咳减少,肺功能改善,影像表现一般晚于临床症状改善,部分病例转归期也可出现病灶范围增大,或出现新的病变。
3 早期疫情防控中的CT与临床及核酸检测
在COVID-19的早期阶段,如何看待CT影像与临床及核酸PCR检测的诊断价值一直有争论。部分患者在核酸检测为阴性、无明显临床表现的时候,胸部CT仍表现出典型的肺炎特征,因此不能孤立地仅仅依靠CT检查或者核酸PCR检查。我们知道COVID-19的诊断需要结合流行病学史、临床表现、实验室检查和影像学表现,确诊需要核酸检测。从传染病诊断角度讲,必须要查明传染源,有病原学证据,针对病毒核酸序列检测才是最准确的检查方法。但是,从本次疫情的实际情况看,早期核酸检测的阳性率普遍较低,针对以上CT阳性率达90%以上的人群,同期进行的核酸PCR检测,仅约30%~40%的阳性率,明显低于CT影像的检出率,其主要原因在于该技术受制于感染病程、取样方法、检测试剂、判读标准等等,影响因素较多。特别是试剂方面,由于时间紧促,不同厂家产品质量和稳定性差别很大,会极大地影响检测效果。同时,取样方法和技巧也严重影响核酸PCR检测的成败。此外,核酸检测条件相对要求较高,一般需要三级甲等医院才能完成,而且检测时间较长,一次检测数量有限,这些都会延长确诊等待时间。所以,对于COVID-19疑似患者的诊治,不应过度强调核酸检测结果,特别是在疫情暴发的早期阶段,CT的高阳性率能够很好地弥补核酸PCR检测假阴性率高的不足,如果再结合COVID-19的临床表现(发热和干咳)和血象等常规检验手段,对于湖北疫区而言是完全可以做出较为准确的临床诊断的。
4 CT在早期疫情防控中的重要价值
最后,需要着重强调CT在早期疫情防控中的重要价值。由于CT检查方法成熟,检测迅速,同时CT影像表现相当典型,而且对于影像表现早于临床症状的患者而言,胸部CT检查易发现早期肺内病灶,这样利用CT检查完全可以对COVID-19患者做出早期、准确的诊断。特别是对于大量疫情出现的严峻时刻,在病原学检测能力严重不足的情况下,基于CT结果对于COVID-19患者的早期诊断对临床及时诊断和隔离防控显得尤为重要。部分专家建议,对于核酸阴性COVID-19患者,短期内(4~7 d)影像学病变进展对于病毒核酸检测阴性患者具有极大价值。因此,结合COVID-19的潜伏期,对于COVID-19影像疑似患者,建议一律进行14 d医学隔离,加强防护消毒,直至进一步确诊,避免对医护人员及其他社会人群造成传染。

