糖化血红蛋白(HbA1c)水平对2型糖尿病患者干眼症状及体征的影响△
王云鹏 查志伟 雷雨 叶倩 徐琳琳 梅雪 林玲 陈梅珠
干眼是一种由多因素导致的眼表疾病,其主要特征为泪膜失衡合并眼部的多种症状;病理生理学表现包括泪膜不稳定和泪液高渗透压,眼表的炎症和损伤,以及神经感觉异常等[1];病因主要包括:衰老、睑板腺功能障碍、造血干细胞移植及干燥综合征等[2-6]。糖尿病也被认为是干眼发病可能的危险因素之一。多项研究发现糖尿病人群干眼患病率明显高于正常人,其患病率与糖尿病病程、 糖尿病视网膜病变程度、血糖水平等因素有关[7-8]。本研究以2型糖尿病患者为对象,探讨糖化血红蛋白(HbA1c)水平对2型糖尿病患者干眼症状及体征的影响,为2型糖尿病人群的干眼诊断及预防提供帮助。
1 资料与方法
1.1 一般资料选取2016年3月至2018年12月在我院内分泌科确诊并建立稳定随访档案的2型糖尿病患者160例160眼,年龄为(65.46±14.62)岁;其中男84例,女76例。另外选取同时间段在我院就诊的性别、年龄相匹配的非糖尿病正常人共80人80眼,年龄为(66.76±13.86)岁;其中男42人,女38人。患者纳入标准如下:(1)3 个月内无眼部活动性炎症;(2)1个月内眼局部未使用任何药物;(3)未口服降血压药物、糖皮质激素等可影响泪液分泌的药物;(4)无其他可能会影响泪液分泌的系统性疾病(如Graves病、肿瘤、干燥综合征等);(5)无眼部手术史;(6)无眼外伤病史;(7)无角膜接触镜配戴史;(8)无球结膜松弛、睑内翻或外翻及泪点位置异常;(9)无与性腺轴相关手术史。本研究遵循《赫尔辛基宣言》所要求的伦理学原则,患者均签署知情同意书。
1.2 方法
1.2.1 分组将2型糖尿病患者160例160眼纳入DM组,非糖尿病正常人80人80眼纳入对照组。两组间年龄分布与性别构成比差异均无统计学意义(均为P>0.05)。再根据HbA1c水平,将DM组患者分为3个亚组:(1)血糖控制良好组(DM组1,共60例60眼):HbA1c≤7%;(2)血糖控制一般组(DM组2,共50例50眼):7%
1.2.2 观察方法和指标所有受试者依次进行干眼问卷(OSDI评分)、裂隙灯检查、采用Keratograph 5M进行非侵入式泪膜破裂时间(noninvasive tear film break-up time,NIBUT)检查、角膜荧光素染色(fluorescein staining,FL)、无表面麻醉下泪液分泌试验(Schimmer I test,SIt) 以及睑板腺红外线成像检查。干眼的诊断采用2017 年TFOS干眼病国际专家共识报告中提出的诊断标准[9]。
睑板腺红外线成像分级采用 Pflugfelder等[10]的分级标准:0 级为无睑板腺面积缺失;1 级为 1%~33%面积缺失(1/3 以下腺体丢失);2 级为 34%~66%面积缺失(1/3~2/3 腺体丢失);3 级为≥67%面积缺失(2/3 以上腺体丢失)。由于睑板腺腺体丢失的具体机制尚未明确,且无睑板腺功能障碍的人群也可出现睑板腺腺体丢失,因此本研究将2级及以上定义为异常。

2 结果
2.1 DM组与对照组干眼患病率、FL阳性率、睑板腺形态异常率的比较DM组干眼患病率、FL阳性率、睑板腺形态异常率均较对照组高,差异均有统计学意义(均为P<0.05)。见表1。
表1 DM组与对照组干眼患病率、FL阳性率及睑板腺形态异常率的比较
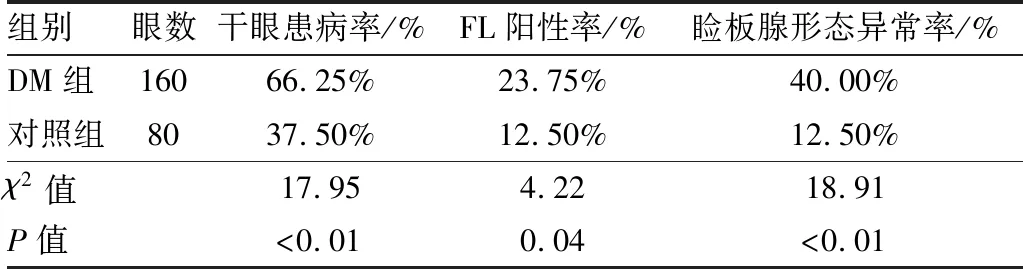
组别眼数干眼患病率/%FL阳性率/%睑板腺形态异常率/%DM组16066.25%23.75%40.00%对照组8037.50%12.50%12.50%χ2值17.954.2218.91P值<0.010.04<0.01
2.2 DM组与对照组OSDI评分、NIBUT、SIt值的比较DM组患者的OSDI评分较对照组高,NIBUT和SIt值均低于对照组,差异均有统计学意义(均为P<0.01)。见表2。
表2 DM组与对照组OSDI评分、NIBUT、SIt值的比较

组别眼数OSDI评分/分NIBUT/sSIt值/mmDM组16025.86±20.477.12±4.34 4.97±3.93对照组807.73±9.7710.11±4.50 9.38±4.53t值12.61-5.46-7.99P值<0.01<0.01<0.01
2.3 DM亚组间干眼患病率、FL阳性率、睑板腺形态异常率的比较DM亚组间比较结果显示,随着HbA1c水平升高,干眼患病率及睑板腺形态异常率逐渐增加,差异均有统计学意义(均为P<0.05)。3组间FL阳性率比较,差异无统计学意义(P=0.45)。见表3。
表3 DM亚组间干眼患病率、FL阳性率及睑板腺形态异常率的比较
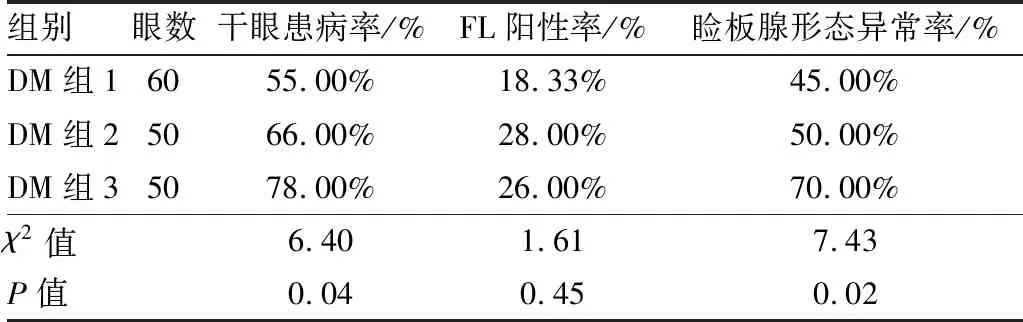
组别眼数干眼患病率/%FL阳性率/%睑板腺形态异常率/%DM组16055.00% 18.33%45.00%DM组25066.00%28.00%50.00%DM组35078.00%26.00%70.00%χ2值6.401.617.43P值0.040.450.02
2.4 DM亚组间OSDI评分、NIBUT、SIt值的比较DM亚组间比较结果显示,随着HbA1c水平升高,OSDI评分逐渐增加,NIBUT逐渐降低,差异均有统计学意义(均为P<0.05)。然而3组间SIt值差异无统计学意义(P=0.07)。见表4。
表4 DM亚组间OSDI评分、NIBUT、SIt值的比较
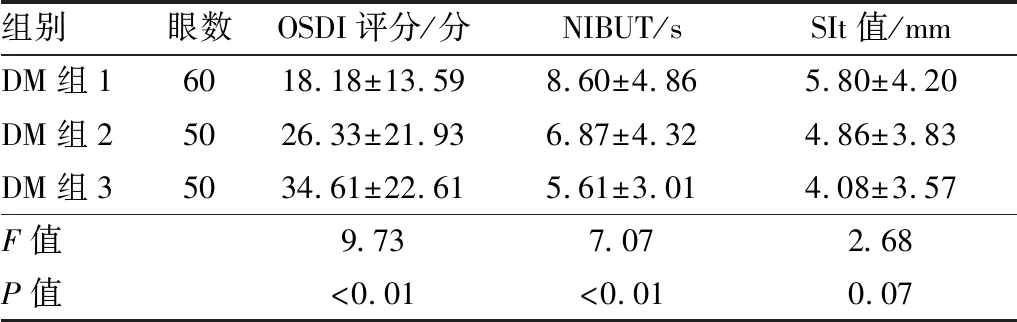
组别眼数OSDI评分/分 NIBUT/sSIt值/mmDM组16018.18±13.598.60±4.865.80±4.20DM组25026.33±21.936.87±4.324.86±3.83DM组35034.61±22.615.61±3.014.08±3.57F值9.737.072.68P值<0.01<0.010.07
2.5 DM各亚组与对照组间两两比较结果两两比较结果显示,对照组与DM组2、对照组与DM组3、DM组1与DM组3,两两间干眼患病率差异均有统计学意义(均为P<0.05),前者均低于后者。对照组与DM组1、对照组与DM组2、对照组与DM组3、DM组1与DM组3、DM组2与DM组3,两两间睑板腺形态异常率差异均有统计学意义(均为P<0.05),前者均低于后者。对照组与DM组1、对照组与DM组2、对照组与DM组3、DM组1与DM组2、DM组1与DM组3,两两间OSDI评分差异均有统计学意义(均为P<0.05),前者均低于后者。对照组与DM组2、对照组与DM组3、DM组1与DM组3,两两间NIBUT差异均有统计学意义(均为P<0.05),前者均高于后者。
3 讨论
糖尿病是一种以高血糖为特征的代谢性疾病。根据国际糖尿病联合会(IDF)提供的最新统计数据(2019年),全球有超过4.63亿成年人(20~79岁)受到糖尿病的影响,预计到2045年,这一数字将超过7亿,其中2型糖尿病占90%以上。糖尿病对眼表的影响包括角膜敏感性降低、泪膜破裂时间缩短和SIt值下降、上皮化生和泪液蛋白等变化[11]。但是血糖控制水平对干眼症状及体征的影响目前仍不清楚。本研究对不同HbA1c水平糖尿病患者进行分组,以期了解HbA1c水平与干眼的相关性。
干眼症是一种由多种病因引起的疾病,其中2型糖尿病相关干眼症发生机制可能是由于胰岛素缺乏以及高血糖引发的细胞代谢异常降低了眼表、泪腺和睑板腺的微血管、神经和代谢完整性,以及在上述因素共同作用下引起眼表的慢性炎症改变[11]。在本研究中,DM组干眼患病率、FL阳性率、睑板腺形态异常率及OSDI评分均高于对照组,NIBUT及SIt值低于对照组。并且随着HbA1c水平升高,DM组患者的干眼患病率、OSDI评分及睑板腺形态异常率逐渐增加,NIBUT逐渐降低。另外,DM组1的干眼患病率及NIBUT与对照组比较,差异均无统计学意义。分析原因,DM组1患者HbA1c水平控制良好,其眼表损害较轻微,干眼表现和对照组对比无明显差异。进而说明HbA1c控制良好对2型糖尿病患者的干眼预防具有积极的意义。
本次我们发现DM亚组干眼患病率、睑板腺形态异常率、OSDI评分及NIBUT组间差异均有统计学意义;但是,DM各亚组之间两两对比时,部分结果差异无统计学意义。与此同时,DM组3个亚组之间SIt值及FL阳性率的比较差异无统计学意义。我们认为这可能与分组时未对患者的病程进行匹配有关。糖尿病病程目前已被认为是干眼发病重要因素之一,研究显示,糖尿病病程与SIt值呈负相关,与FL阳性率呈正相关[12]。Wang等[13]在实验研究中发现,糖尿病所致的泪腺病变与持续的高血糖水平有关;糖尿病小鼠在注射链脲佐菌素后1个月即出现泪腺生长停滞,但未出现病理变化;在注射后4个月则出现明显的泪腺组织纤维化与炎性浸润。因此泪液分泌量下降不仅与血糖控制水平有关,同时也与糖尿病病程有关。
综上所述,2型糖尿病患者的眼表及泪膜功能异常程度明显高于非糖尿病人群,其严重程度与HbA1c控制水平有关。因此,在一定程度上HbA1c控制良好对2型糖尿病患者的干眼发病可能具有积极的预防作用。

