通窍活血汤合涤痰汤加味方联合奥拉西坦治疗脑外伤后综合征60例
林波 邓红燕 刘敏
脑外伤后综合征为头颅外伤后最为常见的疾病,是脑外伤的常见后遗症之一,多是颅脑损伤引起,脑水肿、脑血管痉挛、脑水肿及微循环改变,致使脑部缺氧与缺血、脑组织内点状出血、小软化灶产生及退行性病变[1],由此引起患者出现头痛、头昏、神经系统功能障碍等自主神经功能失调或精神症状,且脑损伤3个月后,上述症状仍然存在,但CT、MRI检查并未发现异常,神经系统检查无确切的阳性体征,多病程长、治愈难,是脑外伤致残的首要因素,严重影响患者的生活质量[2]。目前,西医临床多给予精神类药物、自主神经功能调节剂、脑代谢激活剂、脑代谢激活剂等药物治疗为主[3]。奥拉西坦是一种新的氨基丁酸衍生物,其能促进脑部核酸和蛋白质合成,改善脑组织新陈代谢,促进神经细胞功能恢复[4];临床研究发现,单纯奥拉西坦治疗虽可一定程度上暂时缓解症状,但难以彻底根除疾患,不良反应明显,且存在停药后易复发的弊端,疗效欠佳。近年来,部分中药在增加脑部血液灌注,缓解血管痉挛,保护神经元等方面表现出良好的治疗效果。鉴于此,本文结合临床多见脑外伤后综合征患者“瘀血阻络、痰热蒙窍”的病机特点,观察以通窍活血汤合涤痰汤加味方联合奥拉西坦进行中西医结合治疗的效果,现报道如下。
1 对象和方法
1.1 对象
选择2017年1月至2019年1月就诊于山东省德州市中医院中医外科的120例脑外伤后综合征患者为研究对象,按照随机数字表法分为对照组和观察组,每组60例。对照组男性39例,女21例;年龄25~60岁,平均年龄(38.06±2.37)岁;病程3~24个月,平均(11.60±2.50)月;观察组男性42例,女18例;年龄25~60岁,平均年龄(37.85±2.26)岁;病程3~24个月,平均(12.04±1.79)月;两组患者的一般资料经统计学处理,无显著差异(P>0.05),可以进行对比。本研究经山东省德州市中医院医学伦理委员会批准。
1.2 诊断标准
西医诊断符合《神经外科学》[5]中有关脑外伤后综合征的诊断标准,并经CT或X线检查等确诊。
中医诊断符合《中医病证诊断疗效标准》[6]中痰瘀阻窍证的诊断标准,主症:(1)头晕,视物眩晕;(2)头痛,头重如裹;(3)易怒;(4)乏力倦怠。次症:(1)口苦;(2)纳差;(3)失眠;(4)耳鸣;(5)舌红,苔黄腻,脉弦,滑数。凡具备主症4项和次症中任1项,舌脉必备,即可诊断。
1.3 纳入标准
(1)患者生命体征平稳,病情稳定;(2)符合上述诊断标准;(3)明确的外伤史,经3个月治疗后头痛、头晕等症状并未减轻;(4)经CT、MRI、脑脊液、脑电图等检查无新发的颅内病变;(5)既往无偏头痛病史或慢性头痛病史;(6)患者及家属认真阅读知情同意书,承诺积极配合研究,自愿受试并签字,经过培训参与本研究。
1.4 排除标准
(1)合并脑积水、颅内占位性病变、脑萎缩或严重颈椎病者;(2)合并心肺、肝肾功能不全、凝血功能障碍、高血压、免疫系统疾患者;(3)有严重认知障碍、意识不清、精神疾患者;(4)脑外伤处于急性期患者;(5)外颅内压增高或低颅内压患者;(6)外伤性癫痫患者;(7)参加其他药物实验者。
1.5 治疗方法
1.5.1 对照组 两组患者均给予调节自主神经功能、止痛、镇静、抗焦虑等常规处理;对照组在常规治疗基础上加用奥拉西坦注射液(批号:20150806,广东世信药业有限公司生产),静脉滴注,4 g加入到250 mL 5%葡萄糖注射液中,1次/天,两周为1个疗程,连续治疗2个疗程。
1.5.2 观察组 观察组患者在对照组基础上联合给予通窍活血汤合涤痰汤加味方治之,组方如下:桃仁15 g、红花10 g、赤芍15 g、川芎15 g、白茯苓30 g、炒党参15 g、法半夏15 g、胆南星9 g、淡竹茹12 g、枳实15 g、石菖蒲9 g、远志12 g、郁金15 g、瓜蒌8 g、浙贝6 g、夜交藤30 g、天麻12 g、炒山楂30 g、陈皮8 g、甘草6g。随症加减,瘀血甚者加入乳香6 g、没药3 g、丹参15 g;气虚甚者加黄芪20 g;头晕甚者加入土鳖虫15 g、全蝎6 g;失眠甚者加入生龙牡各30 g、炒枣仁15 g;视物眩晕者加入桑叶12 g、菊花9 g;耳鸣甚者加入炒杜仲15 g、桑寄生9 g;1剂/天,加入红枣去核7个、老葱切碎3根、鲜姜切碎9 g,水煎后去渣取汁,两周为1个疗程,连续治疗2个疗程。
1.6 观察指标
(1)治疗前、治疗2周、治疗4周采用Rivermead脑震荡后遗症问卷(Rivermead post concussion symptoms questionnaire,RPQ)[7]调查患者判断脑外伤综合征的严重程度。主要针对恶心呕吐、头晕、头痛、对声音敏感、心情不好或悲伤、容易生气、容易疲劳、感觉失落或烦躁、睡眠障碍、注意力不集中、健忘、思考问题较慢、对光敏感、视物模糊、复视和不安等16项主观症状进行评分,正常:0~14分;异常:超过14分,分值越高,脑外伤后综合征越严重;(2)治疗前后采用TC2000型超声经颅多普勒血流分析仪(德国EME公司生产)检查患者双侧大脑中动脉(middle cerebral artery,MCA)、大脑前动脉(anterior cerebral artery,ACA)、大脑后动脉(posterior cerebral artery,PCA)、基底动脉(basilar artery,BA)等脑血流动力学指标,探头频率2.0 MHz,计算其平均血流速度;(3)治疗前、治疗2周、治疗4周采用美国国立卫生研究院卒中量表(NIH stroke scale,NIHSS) 评价患者神经功能,该量表包含意识水平、感觉、视野、忽视症、下肢运动、上肢运动、构音障碍等11个项目,采用3级评分制,分值越高,神经功能缺损程度越严重;(4)治疗前后采用酶联免疫吸附法(ELISA)测定外周血清中一氧化氮(nitric oxide,NO)、内皮素-1(endothelin,ET-1)、血管内皮生长因子(vascular endothelial growth factor,VEGF)等血管内皮功能指标水平。
1.7 疗效标准
治愈:症状、体征消失,各检查结果基本正常,患者恢复日常生活、工作;显效:临床症状基本消失,各方面检查有明显改善,日常体力劳动等基本恢复,基本上可胜任原来工作;有效:症状大部分消失,各方面检查有好转;无效:各方面未见变化,甚至病情加重[6]。
1.8 统计学方法

2 结果
2.1 两组脑外伤后综合征患者临床有效率对比
观察组治疗后的临床有效率为88.33%(53/60),明显高于对照组的68.33%(41/60),差异有统计学意义(P<0.05)。见表1。
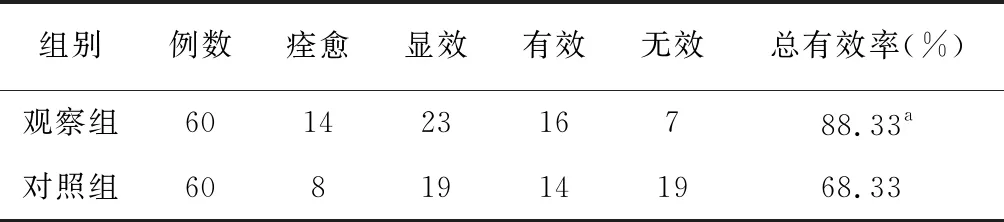
表1 两组脑外伤后综合征患者临床治疗效果比较
注: 与对照组比较,aP<0.05。
2.2 两组脑外伤后综合征患者颅内动脉平均血流速度对比
两组患者治疗后的脑血流动力学指标较治疗前有明显升高,差异具有统计学意义(P<0.05);观察组患者治疗后的脑血流动力学指标MCA、ACA、PCA、BA等水平显著高于对照组,差异具有统计学意义(P<0.05)。见表2。
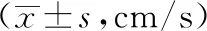
表2 两组脑外伤后综合征患者颅内动脉平均血流速度对比
注: 组内比较,aP<0.05;组间比较,bP<0.05。
2.3 两组脑外伤后综合征患者RPQ评分比较
两组患者治疗后的RPQ评分均显著低于治疗前,差异具有统计学意义(P<0.05);同一时间点组间对比,以观察组患者的RPQ评分明显低于对照组,差异有统计学意义(P<0.05)。见表3。
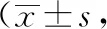
表3 两组脑外伤后综合征患者RPQ 评分比较分)
2.4 两组脑外伤后综合征患者神经功能NIHSS评分比较
两组患者治疗后的神经功能NIHSS评分均显著低于治疗前,差异具有统计学意义(P<0.05);同一时间点组间对比,以观察组患者的神经功能NIHSS评分明显低于对照组,差异有统计学意义(P<0.05)。见表4。
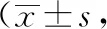
表4 两组脑外伤后综合征患者神经功能 NIHSS评分比较分)
2.5 两组脑外伤后综合征患者血管内皮功能比较
两组患者治疗后的血管内皮功能较治疗前有明显改善,差异具有统计学意义(P<0.05);观察组患者的NO水平显著高于对照组,ET-1、VEGF水平显著低于对照组,差异有统计学意义(P<0.05)。见表5。

表5 两组脑外伤后综合征患者血管内皮功能比较
注: 组内对比,aP<0.05;组间对比,bP<0.05。
3 讨论
中医学认为,脑外伤后综合征属于“创伤性脑病”“头部内伤”等范畴。患者多由于外伤导致瘀血阻滞脉络,气机不畅;加之肝气不舒,气郁化火;气机阻滞,痰浊内停,蒙蔽清窍而发[8]。因此,瘀血阻络、痰火上扰清窍是其关键病机特点,治之须以活血化瘀,清热化痰,安神定志为主要治法。通窍活血汤首载于王清任《医林改错》,功可活血通窍,行气止痛;涤痰汤是《奇效良方》中功可益气祛痰,化浊开窍的经典方剂,善治痰火阻窍之证,二者加味方中桃仁、红花、赤芍、川芎主入血分,功在活血化瘀,行血通络,推陈致新。现代药理研究表明,桃仁、红花、赤芍、川芎等可改善微循环,促进脑血流,从而增加脑供血,预防脑血管痉挛;还可清除机体内自由基,提高组织能量代谢,改善脑组织供氧,稳定线粒体膜,进而保护神经元,改善脑缺血、水肿症状[9];白茯苓、炒党参功在益气固本、扶正培元;法半夏、胆南星具有燥湿化痰、降逆下气之功;竹茹清热化痰;枳实宽中行气、破痰利膈,气顺则痰自消;石菖蒲、远志开窍醒神,宁心安神。现代医学认为,石菖蒲中所含挥发油等有效活性成分能双向调节交感神经系统,减轻神经细胞缺氧、缺氧损伤,发挥镇静催眠、脑保护和益智作用[10]。郁金清解郁热、疏肝行气;瓜蒌清热化痰,排脓利尿;浙贝清肺化痰,散结消肿;夜交藤养心安神,通络祛风;天麻息风止痉;药理研究证实,天麻素可恢复大脑皮质兴奋与抑制过程间的平衡失调,具有镇静、安眠和镇痛等中枢抑制作用,并能改善脑血流量、调节血管内皮功能和保护神经[11]。炒山楂主酸收,酸甘化阴,濡养胃腑;陈皮主理气燥湿,健脾祛痰;甘草健脾益气,调和诸药;姜、枣主调和营卫,通利血脉;老葱主通阳入络,诸药合用,升清调气,药证相应,恰到好处,共奏活血通窍、清热化痰之功,使气顺血自行,瘀血祛而新血生。本次研究结果显示,观察组患者经治疗后RPQ评分更低,神经功能改善更明显,这证实,加用通窍活血汤合涤痰汤加味方联合治疗方案更利于减轻脑外伤后综合征患者的严重程度,促进神经功能的恢复,其效果优于单纯奥拉西坦治疗,效果理想。动物实验研究证实,通窍活血汤可提升颅脑损伤大鼠海马区内突触素1、脑源性神经生长因子的表达量,改善大鼠神功功能[12],促进受损的神经细胞恢复,具有脑保护作用;通窍活血汤还能通过促进脑组织神经营养因子表达,抑制脂质过氧化,减轻颅脑损伤继发的炎症反应等途径缓解脑缺血再灌注大鼠神经功能缺损程度,发挥脑神经保护作用[13]。加味涤痰汤可改善脑缺血再灌注损伤大鼠脑组织损伤和自噬,减轻炎症反应,保护神经元[14]。
研究发现,脑外伤后恢复期的血流大部分呈减慢状态,和脑外伤后出现的头晕、头痛等临床症状可能相关[15]。现代医学认为,脑供血减少,脑灌注压下降,颅内压下降,脑组织、脑血管在颅腔内受到牵拉,患者出现低颅压性头痛;脑供血减少,血液瘀滞,局部脑组织的供氧下降,直接影响脑细胞功能的修复[16]。因而,临床上多通过颅内动脉血流变化来反映颅脑损伤严重程度、病情进展及患者的预后。结合本文研究结果发现,治疗前,患者颅内动脉平均血流速度MCA、ACA、PCA、BA异常降低,这证实,脑外伤后综合征患者仍存在一定程度的颅内供血障碍,与徐明礼等[17]报道结果一致。另外,随着用药后临床症状的减轻、神经功能的改善,两组患者颅内动脉平均血流速度MCA、ACA、PCA、BA水平均有所上升,且以观察组水平显著高于对照组(P<0.05),这说明,加用通窍活血汤合涤痰汤加味方联合治疗方案在提高动脉血流速度方面的效果优于单纯奥拉西坦治疗。同时,治疗前,血清中血管内皮功能指标NO呈低表达,而ET-1、VEGF水平呈高表达,这更加证实,脑血管痉挛、狭窄甚或闭塞是颅内动脉供血障碍的主要原因,与康健等[18]报道一致。现代医学认为,NO、ET-1是调节脑血管收缩的一对重要因子,ET-1是由血管内皮产生的一种内源性血管活性多肽,能加强脑血管平滑肌收缩,导致血管痉挛,造成供血不足,产生头晕等症状;NO可抑制ET-1等的活血,从而抑制血管收缩;VEGF主要作用于血管内皮细胞, 促进内皮细胞存活和增殖,增加血管通透性,可通过促进缺血区血管再生以改善缺血脑组织的血液供应[19]。相关研究发现,脑外伤后患者外周血及脑组织内存在ET-1、VEGF的过量表达,并且参与调控微血管变化及脑水肿的发生[20]。本文深入分析研究结果发现,观察组患者的NO水平显著高于对照组,ET-1、VEGF水平则显著降低(P<0.05),这说明,加用通窍活血汤合涤痰汤加味方联合治疗更利于通过干预血清中NO、ET-1、VEGF的表达而调控微血管变化,从而缓解扩张血管,减轻脑血管痉挛、狭窄甚或闭塞,增加颅内局部血液灌注,提高动脉血流速度,改善颅内动脉供血,还可促进脑外伤后血管新生及内源性神经再生,从而恢复患者的神经功能,推断这可能是观察组药物起效的主要途径之一。
综上所述,通窍活血汤合涤痰汤加味方谨守脑外伤后综合征患者“瘀血阻络、痰火上扰清窍”的病机特点,其联合奥拉西坦在提高动脉血流速度,改善神经功能方面收获理想的效果,且可通过干预血清中NO、ET-1、VEGF的表达而调控微血管变化,减轻脑血管痉挛,促进血管再生,保护神经功能,有良好的应用前景,但本文样本量有限,具体药物的作用机制尚需后期大样本研究进一步证实。

