宫腔镜下刮宫术联合子宫动脉栓塞术在宫颈妊娠治疗中的应用效果研究
刘洁 孙丽霞
宫颈妊娠是指受精卵着床于宫颈管的异位妊娠,是较为罕见且危害较重的一类异位妊娠[1]。由于宫颈的解剖结构特殊,若未能及时发现宫颈妊娠,或是误诊而行清宫术,常易导致难以控制的大出血、失血性休克等[2],从而行子宫切除术,不利于患者的身心健康。近年来随着医学技术的发展,介入疗法在妇产科得到广泛应用,其能有效控制大出血,保留子宫和生育功能。本研究探索子宫动脉栓塞术与宫腔镜下刮宫术联合治疗宫颈妊娠患者的临床效果,现报告如下。
1 资料与方法
1.1一般资料 选取2017年8月~2019年6月本院妇产科收治的182例宫颈妊娠患者,所有患者均伴有一定的腹痛、阴道流血症状,排除合并凝血功能障碍、肝肾功能障碍、严重器质性病变的患者,排除由其他原因引起的腹痛、阴道流血患者,全部患者均签署知情同意书。将患者随机分为对照组与观察组,各91例。对照组患者年龄27~43岁,平均年龄(33.5±3.6)岁;孕次1~5次,平均孕次(3.19±0.73)次;停经时间21~64 d,平均停经时间(50.2±9.8)d;孕囊大小0.6 cm×0.6 cm~1.9 cm×2.1 cm,平均孕囊大小1.25 cm×1.68 cm。观察组患者年龄26~45岁,平均年龄(33.8±3.8)岁;孕次1~4次,平均孕次(3.09±0.70)次;停经时间22~67 d,平均停经时间(50.7±9.6)d;孕囊大小0.6 cm×0.5 cm~1.9 cm×2.2 cm,平均孕囊大小1.22 cm×1.75 cm。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2方法 对照组患者给予宫腔镜下刮宫术治疗:选用27Fr型宫腔电切镜(日本Olympus公司),对患者行全身气管插管麻醉,取膀胱截石位,扩张宫颈口,灌注生理盐水膨宫,置入宫腔镜,探查妊娠部位、周围组织受累情况等,然后自宫颈管内取出妊娠产物,负压吸引清除宫腔内膜,观察宫腔有无粘连、出血现象,使用电凝环电凝止血;彻底清除宫腔内的坏死组织,观察若无妊娠组织残留、无活动性出血后,结束手术。术后常规给予抗感染治疗3 d。
观察组患者先行子宫动脉栓塞术,再行宫腔镜下刮宫术治疗:术前进行常规检查,做碘过敏试验,开通静脉通路,连接心电图,在双侧腹股沟区备皮,患者取仰卧位,常规消毒铺巾后,采用Seldinger法穿刺右股动脉,置入导管鞘,然后注入稀释肝素钠溶液,送入4FCobra导管,选择性地插入髂内动脉,经高压注射器注射造影剂,进行正位动脉造影检查,明确子宫动脉情况,明确孕囊供血情况,然后向子宫动脉灌注甲氨蝶呤1.0 mg/kg,取明胶海绵颗粒栓塞双侧子宫动脉,造影检查显示栓塞成功后拔出导管、导管鞘,压迫穿刺点10 min,加压包扎,接受手术,患者卧床休息,指导患者6 h内禁止翻身,卧床休息24 h。定期进行血β-HCG水平、超声等检查,并根据患者的血β-HCG水平下降和阴道排出组织情况,适时行宫腔镜下刮宫术治疗,取出妊娠组织,在子宫动脉栓塞术后1周内行刮宫术治疗。
1.3观察指标 比较两组术中出血量、宫腔镜手术时间、术后住院时间、阴道流血时间、血清HCG水平恢复正常时间、月经恢复时间、并发症发生率、子宫切除率。
1.4统计学方法 采用SPSS21.0统计学软件对数据进行统计分析。计量资料以均数±标准差(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1两组手术指标及术后恢复指标比较 观察组术中出血量少于对照组,宫腔镜手术时间、术后住院时间、阴道流血时间、血清HCG水平恢复正常时间、月经恢复时间均短于对照组,差异具有统计学意义(P<0.05)。见表1。
2.2两组术后并发症发生率和子宫切除率比较 两组术后并发症发生率比较,差异无统计学意义(P>0.05);观察组子宫切除率低于对照组,差异具有统计学意义(P<0.05)。见表2。
表1 两组手术指标及术后恢复指标比较(±s)
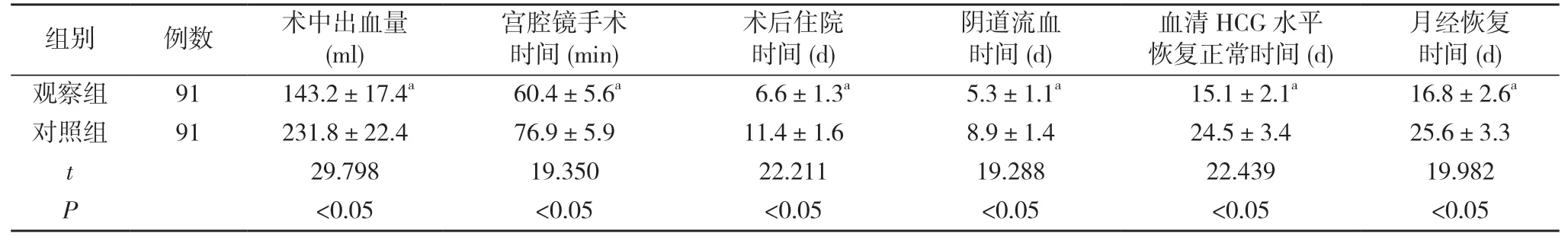
表1 两组手术指标及术后恢复指标比较(±s)
注:与对照组比较,aP<0.05

表2 两组术后并发症发生率和子宫切除率比较[n(%)]
3 讨论
宫颈妊娠是较为罕见的一种异位妊娠,其无特异性表现,多表现为停经后无痛性阴道出血,早期易与流产混淆。经妇科检查可见宫颈膨大如球状或桶状,宫外口扩张变薄,宫内口闭合,宫体出现疑似早期妊娠的表现;经血清HCG检查为阳性,随着停经时间延长HCG水平明显提高,而血清HCG水平越高表明胚胎活力越强,孕囊被丰富血管网包裹,易出现活跃性出血。宫颈妊娠着床位置在宫颈,此处以纤维组织为主,故而多在孕20周前流产。由于宫颈妊娠多发现较晚,易出现孕囊破裂出血现象,若出现大出血,常需行子宫切除术挽救生命。传统的宫颈妊娠治疗方法主要包括刮宫术、纱布填充、宫颈缝合、子宫动脉结扎术、双侧髂内动脉结扎术等,但是部分患者疗效不满意,一旦出现大出血现象,止血效果不佳,为挽救患者生命,往往需行子宫切除术治疗,而子宫切除术后对患者的身心健康造成一定不良影响。
近年来随着医学技术的发展,子宫动脉栓塞术的出现为宫颈妊娠的保守治疗提供新的方法。许多学者认为子宫动脉栓塞术是预防和治疗不可控制的出血、避免子宫切除的有效方法,是治疗宫颈妊娠的有效方法[3]。女性宫颈部位的血供主要来自子宫动脉下行支,首先栓塞控制子宫动脉下行支的血液供应即可控制宫颈出血,避免清宫术中意外大出血现象发生。子宫动脉栓塞术可直接阻断宫颈血液循环,杀死胚胎组织和滋养细胞,促进孕囊萎缩,从而降低宫腔镜下刮宫术中的破裂出血率,减少术中出血,促进刮宫术的顺利进行,避免子宫切除术,保留患者的生育功能[4]。而且解剖学研究指出:子宫动脉及其分支和其他动脉分支间有丰富的吻合支动脉,在行子宫动脉栓塞术后约半个月即可使血管再通,因此子宫动脉栓塞术并不会导致健康子宫组织的坏死萎缩,也不会对患者的生育、内分泌功能造成不利影响。对宫颈妊娠患者行子宫动脉栓塞术的主要目的在于及时有效预防刮宫术中的大出血不良事件,保证患者的安全,临床上多认为在子宫动脉栓塞术后6 d内行宫腔镜下刮宫术治疗具有较高的安全性。本院观察组患者在子宫动脉栓塞术后1周内行宫腔镜刮宫术治疗,既能达到取出妊娠产物的目的,又能缩短术后恢复时间,提高手术安全性。马选鹏等[5]认为子宫动脉栓塞术经导管局部灌注药物提高药效,迅速杀死胚胎,栓塞使得孕囊急性缺血缺氧坏死,预防阴道大出血现象发生,提高了手术成功率,而且保留了患者的生育功能,为宫颈妊娠患者开辟了安全有效的治疗途径。
宫腔镜下刮宫术是治疗异位妊娠、人工流产术的主要方法之一,具有创伤小、出血少、安全性高等优点,在宫颈妊娠治疗中,宫腔镜下刮宫术能清晰观察宫腔内的情况,探查妊娠物的部位、形态大小等,进行定位刮宫,避免盲目刮宫引起的大出血、子宫穿孔等风险,而且在刮宫后能再次镜检,探查是否刮宫彻底,避免再次手术。本研究结果显示:子宫动脉栓塞术后再行宫腔镜下刮宫术治疗能提高手术的安全性,减少手术出血量,缩短手术时间,促进患者术后尽快康复,子宫动脉栓塞术的施行并不会增加不良反应发生。与聂东云等[8]的研究结果相似。
综上所述,子宫动脉栓塞术联合宫腔镜下刮宫术治疗宫颈妊娠疗效确切,有助于减轻手术创伤,减少术中出血量,促进患者术后尽早康复出院,值得推广。

