分化型甲状腺癌患者术后不同剂量I131治疗对唾液腺功能影响的系统评价
王丽萍,方 雷,张 辉,王 晶,安建平
(联勤保障部队第九四○医院,甘肃 兰州 730050)
甲状腺癌是最常见的内分泌恶性肿瘤,90%以上为滤泡上皮细胞的分化型甲状腺癌(DTCs,differentiated thyroid carcinomas),包括90%~95%的乳头状甲状腺癌和5%~10%的滤泡性甲状腺癌[1]。女性的发病率为男性的两倍,发病年龄一般在40~60岁之间,在适当的治疗下预后良好,10 a生存率高达90%[2]。放射性碘作为甲状腺疾病的消融疗法自1940年就已确立[3]。迄今为止国际上公认的有效DTC治疗标准包括甲状腺切除、放射性碘消融治疗和促甲状腺激素抑制治疗[4]。接受I131治疗的患者5 a无复发生存率为95%,而仅接受甲状腺切除术的患者5 a无复发生存率为78.6%[5]。
甲状腺滤泡上皮细胞的外侧膜上分布大量的钠碘同向转运体(NISs,sodium (Na+)/iodide(I-) symporters),NIS将碘离子逆浓度转运至甲状腺细胞中[6],导致甲状腺滤泡细胞中碘离子浓度为胞质浓度的20~40倍,所以利用放射性碘消融治疗可以有效地靶向和破坏残余的甲状腺癌细胞[7]。虽然放射性碘是一种有效的甲状腺癌辅助治疗手段,但也会带来一定程度的副作用。除甲状腺外胃粘膜、结肠粘膜、乳腺、唾液腺、胰腺、脉络膜丛和眼睫状体也表达不同浓度的NIS蛋白,这些NIS蛋白也能积累碘离子,但其富集程度没有甲状腺高[8]。
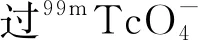
1 方法
1.1 研究对象
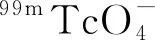
1.2 I131治疗
I131治疗开始前,所有甲状腺切除患者停止左旋甲状腺素钠(商品名:优甲乐)药物3~4周,停止食用含碘食物4周,患者白细胞数量>3.0×109/L,促甲状腺激素(TSH,thyroid stimulating hormone)>30 μIU/mL,肝肾功能均正常。 I131治疗前1~2 d至治疗后10 d,给予患者口服强的松15 mg/次,一日2次。I131治疗2 h后口服维生素C片,100 mg/次,5~8次/d。 I131治疗后10 d内,鼓励患者规律喝水,每天2 000~2 500 mL。
1.3 唾液腺核素显像
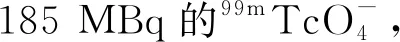
1.4 唾液腺功能性参数
采用双盲法对采集的图像进行分析,手动绘制每个腮腺和颌下腺的感兴趣区域(ROIs,regions of interest),在颞部平行绘制大小相同的ROI作为本底ROI。每个腺体生成时间-放射性曲线,并用本底放射性进行校正。从时间-放射性曲线中得到以下功能参数:(1)摄取指数(UI,uptake index)=(最大放射性计数-本底放射性计数)/本底放射性计数;(2)腺体最大分泌率(%SR,maximum gland secretion rate)=(最大放射性计数-刺激后最小放射性计数)/最大放射性计数×100%。
1.5 唾液腺功能障碍等级
根据Shizukuishi等[11]提出的评分系统,将单个腺体的UI和%SR转化为3个评分指标,即摄取功能、分泌功能、腺体功能,其中腺体功能为2个功能的组合。评分标准见表1。单个腺体功能得分定义为个体腺体的UI和%SR的综合指标得分。总唾液腺功能评分定义为某一特定患者4种腺体功能评分的总和。

表1 基于唾液腺摄取指数和分泌率的唾液腺核素显像评分系统
1.6 统计学分析
所有数据均采用IBM SPSS20.0统计学软件进行分析。连续数据以中位数和四分位距(P25、P75)表示,由于标准转换后的数据缺乏正态性,因此使用非参数统计进行分析。多组和2组之间分别用Kruskal WallisH检验和Mann WhitneyU检验比较。分类资料采用数字和百分比(%)描述,采用χ2检验进行分析。P值<0.05为差异有统计学意义。
2 结果
2.1 临床资料
368例患者的临床资料如表2所列,Ⅰ~Ⅴ组病例数分别为174例、78例、35例、48例和33例,男性比例分别为27.6%、29.5%、20.0%、22.9%和18.2%,中位年龄分别为42岁、41.5岁、46岁、41岁和43岁。5组患者性别和年龄差异无统计学意义,P分别为0.615和0.635。
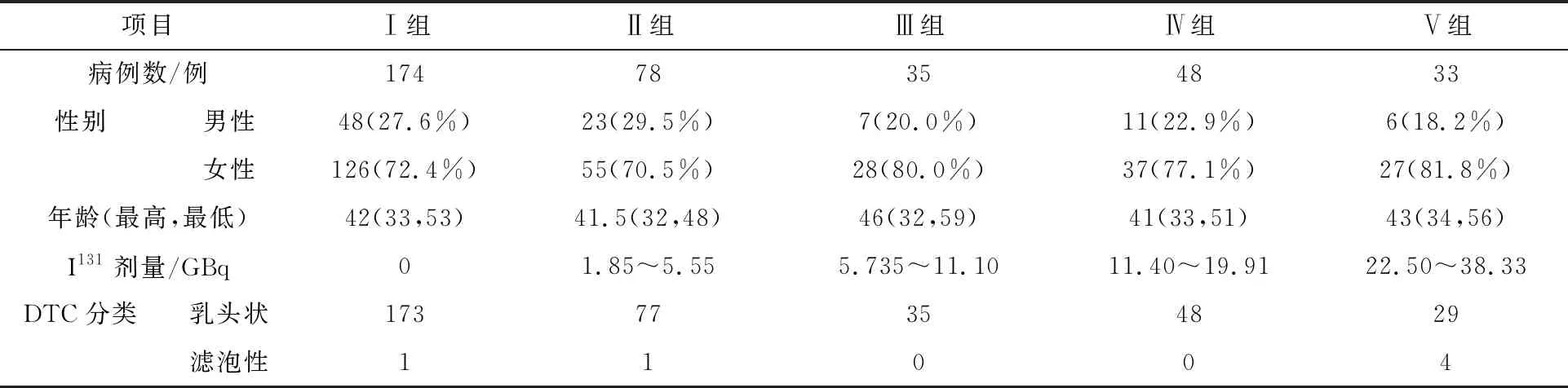
表2 368例患者临床资料
2.2 唾液腺核素显像
为了评估I131剂量对唾液腺功能的影响,根据累积I131剂量将患者分为5组。随着I131剂量的增加,左腮腺摄取指数从5.1下降为3.3,右腮腺摄取指数从5.1下降为3.1,左颌下腺摄取指数从5.5下降为5.1,右颌下腺摄取指数从5.5下降为4.8;左腮腺最大分泌率从63%下降为0,右腮腺最大分泌率从63.5%下降为0,左颌下腺最大分泌率从49.5%下降为39.6%,右颌下腺最大分泌率从48.3%下降为41.5%;单个腺体及4个腺体综合评分均呈现升高趋势。具体结果如表3所列。多组Kruskal WallisH检验分析显示左侧和右侧腮腺在UI、%SR、腺体功能上均有显著性差异(P<0.05);右侧颌下腺在单腺功能上有显著性差异(P<0.01)。5组之间两两比较的Mann WhitneyU检验结果显示最大剂量组>22.20 GBq,在所有参数上与所有其他组相比有显著差异,且两剂之间的差别越大,几乎所有参数的差别就越显著,如表4所列。
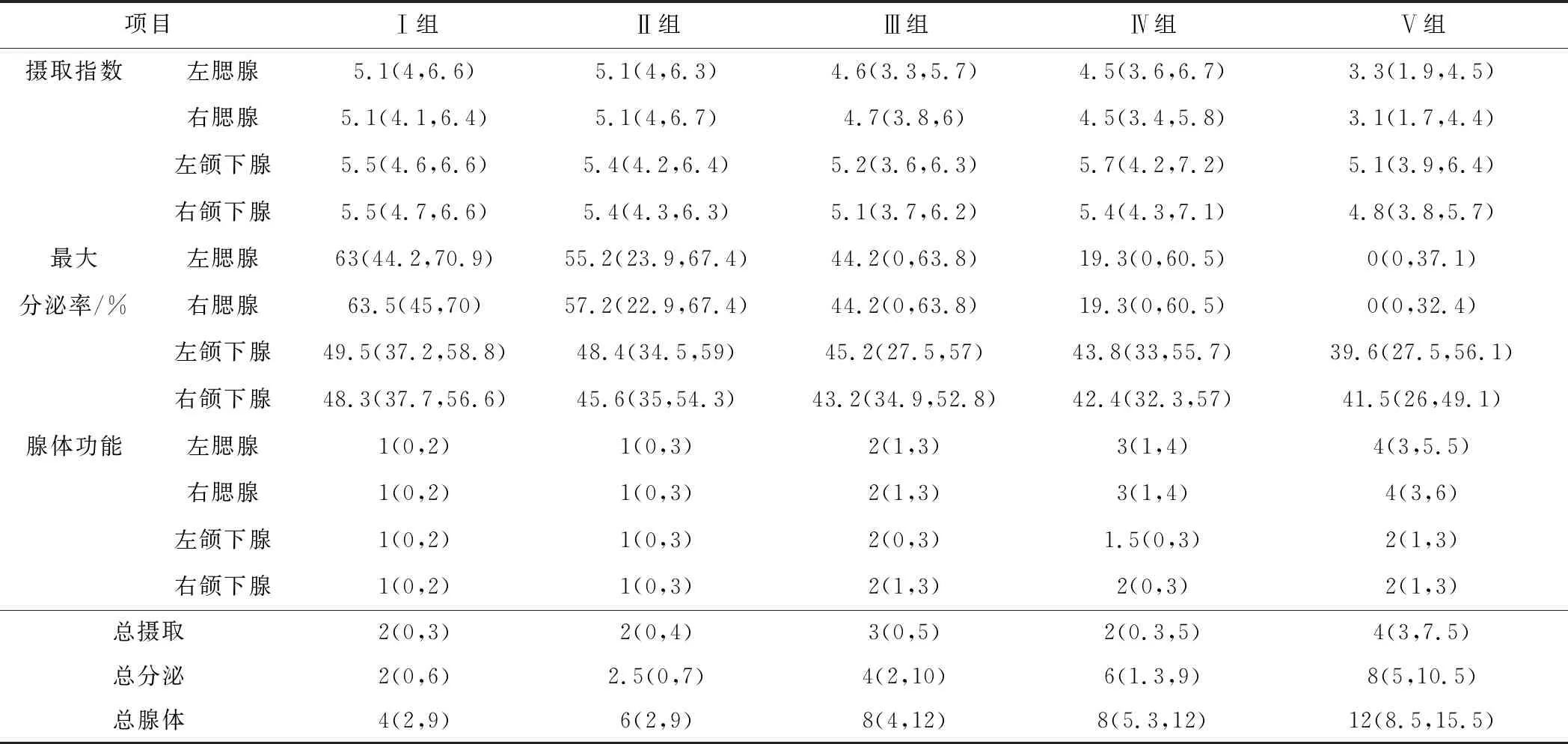
表3 5组患者摄取指数、最大分泌率和唾液腺核素显像评分
注:括号中数值为(最高值,最低值)。
3 讨论
研究对接受不同累计剂量I131治疗的甲状腺癌患者唾液腺功能进行了系统的评价,研究数据显示唾液腺功能的丧失依赖于I131的累计剂量。根据相关指南,我们按照I131累计剂量分为5组,其中Ⅰ组未接受I131治疗,为未治疗对照组,Ⅱ组为接受I131剂量为1.85~5.55 GBq的治疗患者,Ⅰ组和Ⅱ组在摄取指数、最大分泌率、单个或者总腺体核素显像评分均无显著差异,P均大于0.05,这表明5.55 GBq以内的I131治疗并不影响唾液腺的摄取和分泌功能,可能是一个安全且有效的剂量[12-13]。
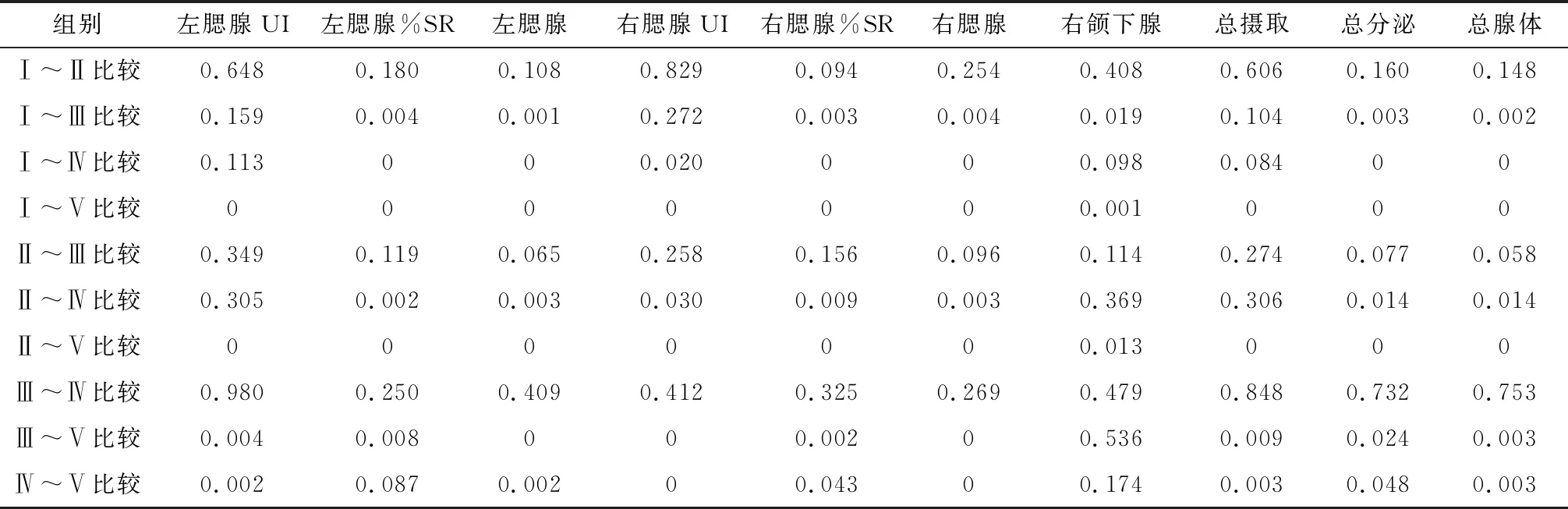
表4 5组患者摄取指数、最大分泌率和唾液腺核素显像评分两两比较P值
总体来说,%SR比UI更容易受到I131的损害,Ⅰ组和Ⅲ组比较左侧和右侧腮腺的UI没有显著差异,而%SR的差异显著,左腮腺P=0.004,右腮腺P=0.003。根据这些数据我们得出结论,11.10 GBq剂量下I131消融治疗不会影响腮腺的摄取功能。以往的文献表明腮腺比下颌腺更容易受到放射性碘的损伤[14],我们的数据与此观点一致。即使在最高剂量组(>22.20 GBq),颌下腺的UI和%SR功能也仅分别降低了7%~13%和14%~20%,而腮腺的%SR则完全丧失,这可能是由于腮腺浆液细胞对放射比较敏感所致,而颌下腺的粘液组织可能有助于发挥放射防护作用[15]。

