循证护理对颅内动脉瘤介入治疗患者自理能力及预后的影响
吴海霞
郑州市第九人民医院,河南 郑州 450003
颅内动脉瘤介入术因具有创伤小、恢复快等优势而被临床广泛用于颅内动脉瘤治疗中,其虽有良好治疗效果,但术后易出现脑血管痉挛、再出血等并发症,导致患者残疾或死亡,因此临床于治疗期间需采取有效护理干预措施,改善患者预后[1-2]。循证护理是将科学依据作为护理支持,并根据临床实际提出循证问题,以制定针对性护理方案,提高护理质量[3-4]。本研究旨在探讨循证护理对颅内动脉瘤介入治疗患者自理能力及预后的影响。
1 资料与方法
1.1一般资料回顾性收集郑州市第九人民医院2018-03―2019-10行颅内动脉瘤介入治疗的93例颅内动脉瘤患者临床资料,随机分为2组,A组行常规护理干预,B组行循证护理干预。A组男31例,女18例;年龄31~64(47.51±3.22)岁;其中9例大脑中动脉瘤,6例椎动脉瘤,15例基底动脉瘤,3例后交通动脉瘤,16例前交通动脉瘤。B组男28例,女16例;年龄31~65(47.86±3.45)岁;其中7例大脑中动脉瘤,5例椎动脉瘤,14例基底动脉瘤,3例后交通动脉瘤,15例前交通动脉瘤。2组基线资料比较差异无统计学意义(P>0.05),具有可对比性。本研究均经患者或家属同意。
1.2入选标准纳入标准:(1)均符合《颅内动脉瘤血管内介入治疗中国专家共识(2013)》中颅内动脉瘤诊断标准,且经脑血管造影或颅脑CT确诊;(2)均经介入栓塞术治疗;(3)临床相关资料完整。排除标准:(1)肝肾功能障碍;(2)合并其他肿瘤;(3)精神异常,交流障碍;(4)合并自身免疫系统疾病。
1.3方法
1.3.1 A组:行常规护理干预,于颅内动脉瘤介入治疗后,将床头抬高15°~30°,促进静脉血回流,并要求患者卧床休息1 d,术后4周内不可进行体力活动;予以饮食指导,嘱咐患者食用清淡、流质食物,并保持大便通畅;定期为患者拍背、翻身等,预防压疮形成;若患者头痛剧烈,则遵医予以止痛剂;于患者出院前对其进行出院指导,告知居家康复训练方式,并提醒复查时间等。
1.3.2 B组:行循证护理干预:①建立循证护理小组:由1名主管护士、2名专科护士组成护理小组,对组内成员进行循证护理知识培训,使其掌握专业技能;结合本组护理患者的病情及临床实际,提出治疗期间可能出现的问题,并根据问题寻找循证护理相关资料,如患者术后并发症、自理能力等,同时参照问题制定具体护理方案,查找循证支持。②循证支持:从CNKI、维普医学、万方等数据库中以牛津循证医学中分级推荐检索中、高等级中英文文献,并进行Meta分析及定性系统评价,邀请本领域专家按照临床实际进行分析,找出颅内动脉瘤介入治疗并发症、自理能力及预后影响因素,并对影响因素进行针对性干预。③循证实践:根据循证干预问题,制定护理路径,将护理项目作为纵轴,护理时间(2周)作为横轴,由护理小组实施护理工作:A自理能力:待患者病情好转后,指导其自我进行康复训练,并为其制定针对性康复训练方案,如早期肢体被动、主动锻炼,适当下床活动,注意运动幅度宜小,若有不适感,需立即停止运动;关注患者心理情绪,针对其存在的焦虑、紧张等负面情绪及时予以疏导,以改善患者心理状态。B并发症预防:a.颅内再出血:观察患者治疗后神经缺损情况,并予以中和肝素、脑保护剂等应用,预防颅内再出血;b.脑血管痉挛:观察患者治疗后有无头痛、肢体障碍等情况,并密切观察患者血压变化情况,并根据异常情况积极予以对症治疗措施,预防脑血管痉挛;c.皮下血肿:于介入治疗结束后,应用纱布按压穿刺部位15 min左右,预防皮下血肿,必要可应用沙袋进行压迫,同时要求患者治疗后1 d不可随意走动;d.造影剂反应:治疗前询问患者有无造影剂过敏史,并于治疗期间密切观察其生命体征变化,严格控制造影剂用量及浓度,预防造影剂反应发生。2组均干预2周。
1.4评价指标2组术后均进行为期3个月的康复随访。(1)于干预前、干预2周后,应用自理能力评估量表(Barthel指数)评估2组自理能力,量表包括进食、修饰、控制小便等10个项目,总分为100分,得分越高提示自理能力越好。(2)统计2组干预期间并发症发生情况,如颅内再出血、脑血管痉挛、皮下血肿、造影剂反应等。(3)于术后3个月应用格拉斯哥预后量表(GOS)评定2组预后,量表分为以下5个等级,1分:死亡;2分:植物生存;3分:重度残疾,意识清醒,日常生活需被照料;4分:轻度残疾,可独立生活;5分:恢复良好,可正常生活。
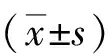
2 结果
2.12组自理能力比较2组干预2周后Barthel指数均较干预前升高,且B组高于A组,差异有统计学意义(P<0.05)。见表1。
2.22组并发症总发生率比较B组并发症总发生率低于A组,差异有统计学意义(P<0.05)。见表2。
2.32组GOS预后评定结果比较B组GOS评定结果优于A组,差异有统计学意义(Z=2.949,P=0.003)。见表3。

表1 2组自理能力比较 (分,

表2 2组并发症总发生率比较 [n(%)]

表3 2组GOS预后评定结果比较 [n(%)]
3 讨论
颅内动脉瘤是常见的脑血管疾病,其发病原因尚未明确,多认为与感染、颅脑创伤、动脉粥样硬化等因素有关,若不及时干预,易引发蛛网膜下腔出血,威胁患者生命安全[5-10]。颅内动脉瘤介入是目前临床治疗该病常用手段之一,其可阻断动脉瘤血供,降低动脉瘤出血风险,但该术治疗后存在诸多并发症,若不加以干预易影响患者预后,因此临床于介入治疗期间需行有效护理干预,以减少并发症发生,改善患者预后[11-13]。
本研究发现,B组Barthel指数高于A组,并发症发生率低于A组,GOS预后评定结果优于A组,表明行循证护理干预可提高患者自理能力,减少并发症,改善患者预后。分析原因在于,常规护理虽指导告知患者治疗后注意事项,并予以饮食指导、压疮预防、出院指导等,但并未将并发症预防作为主要护理目的,且无科学依据支持,故护理效果一般,难以有效预防并发症发生。循证护理是一种新型护理模式,重视循证支持,强调护理内容需根据患者实际情况制定,并将科研结论、患者实际病情、临床实际相结合,以获取相关证据,预测治疗期间可能出现的问题,予以针对性干预方案,提高护理质量[14-18]。于颅内动脉瘤介入治疗期间,循证护理通过成立护理小组,提出护理期间可能出现的问题,便于制定针对性护理方案,同时根据相关问题查找循证支持,可使护理内容具有科学性、针对性,便于提高护理效果[19-22]。将自理能力提高、并发症预防作为主要护理目的,通过指导患者早期康复训练,可促进其机体恢复,提高自理能力,且关注患者心理状态,予以心理疏导,可减轻患者负面情绪,积极配合护理工作,同时予以颅内再出血、脑血管痉挛、皮下血肿等并发症预防措施,可有效降低对应并发症发生率,进而促进患者早期康复,改善预后[23-26]。
颅内动脉瘤介入治疗患者经循证护理干预可提高自理能力,降低并发症发生率,改善预后[27-28]。

