2型糖尿病视网膜病变患者血清25(OH)D3血管内皮生长因子整合素αvβ3的表达
张东铭 张 锦 崔婷婷 张 静 曹会芳
郑州大学第二附属医院,河南 郑州 450003
糖尿病(diabetes mellitus,DM)可引起多种眼病,如青光眼、黄斑变性、视网膜病变等,其中以糖尿病视网膜病变(diabetic retinopathy,DR)最常见,是糖尿病患者致盲的主要原因。一项流行病学调查显示,中国的DR患病率已达到34.08%,特别是在经济欠发达地区,非增殖性DR更常见[1]。长期以来,多认为DR的发生与周细胞丢失、视神经网膜异常、新生血管形成、糖基化终产物、多元醇-肌醇代谢异常、二酰甘油-蛋白激酶C系统、氧化应激和自由基、炎症反应、血流动力学障碍、生长因子及细胞凋亡等机制有关,迄今为止具体发病机制尚不明确。
维生素 D(vitamin D)是一种脂溶性维生素,主要在调节钙磷代谢及骨代谢方面起重要作用。近年来研究发现,维生素D与DM及其慢性并发症相关[2-3]。因此,25-羟维生素D3[25-hydroxy vitamin D,25(OH)D3]与DR的关系成为研究热点。血管生成分子包括血管内皮生长因子(vascular endothelial growth factor,VEGF)家族蛋白和受体,成纤维细胞生长因子和整合素(integrin)。VEGF是目前已知的与DR新生血管形成最紧密的一个细胞因子。大量实验证据表明,整合素αvβ3被鉴定为血管生成的标志,其受体在视网膜缺血缺氧状态下产生新生血管过程中发挥重要作用[4]。维生素D可以调节多种细胞信号传导通路,减少整合素αvβ3表达,减少血管生成[5]。
鉴于DR的发生与VEGF、生长因子受体与整合素间存在多种影响,且维生素D与血管内皮的生成有着直接关系,本文探讨T2DM患者DR病变程度与血清25(OH)D3、VEGF、整合素αvβ3的关系,并预测其在DR发生发展中的临床意义。
1 资料与方法
1.1研究对象选择2019-03-06在郑州大学第二附属医院就诊并住院的189例T2DM患者。根据是否有糖尿病视网膜病变,将T2DM患者分为NDR组(52例)和DR组(137例)。排除标准:1型糖尿病及各种糖尿病急性并发症;妊娠期糖尿病;合并急性感染、严重肝肾功能不全、心脑血管疾病、代谢性骨病。所有患者近半年内均未服用过任何钙剂、维生素D、抗精神病药物;眼底检查合并白内障、青光眼等影响眼底观察的其他眼部疾病。
1.2研究方法(1)临床资料及生化指标检测:收集患者体重指数(BMI)、收缩压(SBP)、舒张压(DBP)、糖尿病病程等信息。禁食8 h,抽取5 mL空腹静脉血,测空腹血糖(FPG)、空腹胰岛素(FINS)、尿素氮(BUN)、肌酐(SCR)、检测血清总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL),高密度脂蛋白(HDL)、糖化血红蛋白(HbAlc)。采用德国罗氏电化学发光仪检测25-羟维生素D3水平。(2)收集患者静脉血,室温下静置2 h,1 200 r/min离心20 min,将血清分装-80 ℃冻存备用,采用双抗体夹心酶联免疫吸附法(ELISA)(试剂盒购于江苏晶美生物科技有限公司)检测血清VEGF、整合素αvβ3的表达水平。(3)眼底照相检查:所有患者常规于眼科门诊散瞳后行眼底照相。采用糖尿病视网膜病变国际临床分级标准(2002年)对眼底病变进行分级诊断[6]。

2 结果
2.12组一般资料与临床指标比较DR组与NDR组比较,血清25(OH)D3水平下降,BMI、SBP、FPG、TG、VEGF、整合素αvβ3水平明显升高(均P<0.05)。见表1。

表1 2组一般资料及临床生化指标比较
2.22型糖尿病患者血清25(OH)D3与各指标的相关性分析以25(OH)D3为因变量,各指标为自变量行Spearman相关分析,结果显示,血清25(OH)D3水平与年龄、BMI、HbA1c、FINS、FPG、VEGF、αvβ3、有无糖尿病视网膜病变均呈明显负相关(r分别为-0.146、-0.230、-0.255、-0.164、0.166、-0.318、-0.338、-0.192);其中VEGF与αvβ3正相关(r=0.232、P=0.001)。见表2。

表2 各指标与血清25(OH)D3水平的相关性分析
2.4Logistic回归分析DR的影响因素 以有无DR为因变量,以糖尿病病程、BMI、SBP、25(OH)D3、αvβ3水平为自变量,行Logistic回归分析,校正混杂因素后,结果显示:病程、BMI、SBP、αvβ3水平水平是 DR的危险因素,25(OH)D3是DR的保护因素。见表3。
表3 Logistic回归分析DR的影响因素
2.5VEGF及αvβ3预测DR的价值将VEGF及αvβ3水平作为检验变量,以DR作为状态变量,绘制ROC曲线,得出最佳临界值,临界值的确定以约登指数(即为灵敏度+特异度-1)为最大标准。当 VEGF大于预测界值 24.22 pg/mL时,ROC曲线下面积为0.60(95%CI0.503~0.696),预测DR的灵敏度为59.1%,特异度为69.2%,预测价值最大。见图1。当αvβ3大于预测界值 5.19 ng/mL时,ROC曲线下面积为0.671(95%CI0.571~0.771),预测DR的灵敏度为100%,特异度为38.5%,预测价值最大。见图2。
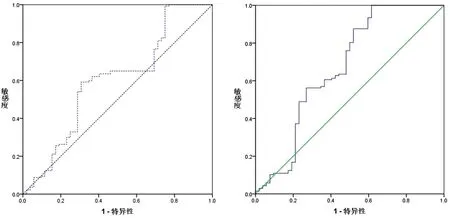
图1 VEGF预测DR的ROC曲线 图2 αvβ3预测DR的ROC曲线
3 讨论
据世界卫生组织统计,全世界3 700万失明病例中,4.8%由DR引起[7]。研究发现,DR患者普遍存在25(OH)D3缺乏现状,维生素D与DR的关系逐渐引起相关学者高度重视。维生素D由类固醇衍生而来,维生素D在肝脏中由细胞色素P450酶CYP2R1和CYP27A1羟基化为25-羟基维生素D3[25(OH)D3],随后在肾脏中由1-α-羟化酶(CYP27B1)介导下转化为活性代谢物1,25-二羟基维生素D3(1,25(OH)2D3)。当1,25(OH)2D3充分可用时,在肾中形成24,25-二羟基维生素D[24,25(OH)2D],进一步分解代谢。肾脏产生的1,25(OH)2D3被分泌到循环中,与维生素D结合蛋白(VDBP)结合,然后转运到靶器官,通过与维生素D受体(VDR)的相互作用诱导基因组和非基因组反应[8]。
研究显示,维生素D缺乏是DR的独立危险因素,25(OH)D3水平低于15.57 μg/L者,其DR发生率是正常人的2倍[9],约70%的T2DM 患者血清25(OH)D3水平低于20 ng/mL[10]。本研究Logistic回归分析同样显示,血清25(OH)D3是发生DR的保护因素。维生素D在T2DM方面具有多种作用,包括增加胰岛素的敏感性、抗氧化应激以及抗纤维化的特性、免疫调节作用,维生素D可通过其抗炎和抗血管生成的特性来减慢DR的发展,另外维生素D受体的遗传变异、基因多态性也与DR有关[11-12]。
血管的生成需要血管内皮细胞(EC)与细胞外基质(ECM)、EC与EC间及EC与其他周围支持细胞间的相互作用[13]。细胞间相互作用是细胞黏附因子完成的,整合素(Integrin)在细胞迁移和黏附过程中促进细胞与ECM蛋白的结合,接收来自ECM的剌激/抑制信号[14],在细胞膜上广谱表达,整合素αvβ3 作为整合素家族一个重要成员[15],通过其内部特异性结合区域调节细胞和胞外基质、细胞黏附、传递细胞信号等功能。其作为多种细胞外基质(ECM)配体的受体,通过降解ECM、促进血管生成、成熟和稳定。ECM 的降解过程主要依靠基质金属蛋白酶(matrix metalloproteinases,MMPs)。基质金属蛋白酶(MMPs)是一类含有锌离子的蛋白水解酶,在病理状态下,MMPs的过度活性导致生长因子及整合素的表达上调和必要的ECM成分的降解,最终干扰内皮细胞的组织功能[16],MITRA等[17]研究进一步指出,整合素活化 MMP的分子信号途径可能是通过局部粘着斑激酶(FAK)/胞外信号调节激酶/磷脂酰肌醇-3 激酶途径的磷酸化,激活 MMP降解基质。维生素D能通过抑制JNK和NF-κB这两种信号级联的机制来抑制MMP-9(MMPs 家族成员)基因的表达,抑制MMP过度活性在体内外的表达[18],从而减少整合素αvβ3表达,减少血管生成。
本研究中,血清25(OH)D3水平与VEGF水平和整合素αvβ3 均呈负相关,且VEGF水平与αvβ3呈正相关(均P<0.05)。由此证实我们的推测,维生素D通过抑制整合素αvβ3 的黏附作用,减少VEGF的表达,减少对血管增殖损伤,降低视网膜组织破坏程度。本次关于VEGF及αvβ3预测DR的ROC曲线提示,当 VEGF及αvβ3分布大于预测界值 24.22 pg/mL和5.19 ng/mL时,ROC曲线下面积分布为0.60、0.671,预测价值最大。ROC曲线下面积在0.5~ 0.7时,表示准确性相对较低,说明VEGF及αvβ3水平对DR有一定的预测价值,同时也会有一定的漏诊率和误诊率,所以单独依靠VEGF及αvβ3水平预测DR的准确性偏低。
目前,主要使用VEGF抑制剂治疗DR新生血管形成,鉴于整合素直接参与血管内皮细胞的黏附、迁移和增生等新生血管形成的核心环节,整合素拮抗对DR来说可能较VEGF拮抗更为有效。因此,我们大胆猜测,通过长远使用维生素D可以同时减少整合素及VEGF表达,可以同时从上游和下游阻断新生血管形成,起到更好的治疗效果。
此外,本研究结果显示,与NDR组比较,DR组BMI、SBP、FPG、TG水平明显增高,表明BMI、血压、空腹血糖、血脂与DR 的发生具有相关性,Logistic回归分析显示糖尿病病程、SBP、BMI是DR发生的危险因素。这种相关性产生的原因是长期高血糖状态可能增加血管损伤的风险,导致糖尿病视网膜病变和其他并发症[19]。因此,临床治疗中关注高危人群血糖、血压、血脂的筛查、管理、达标治疗,能够减少DR的发生风险[20]。
维生素D的合成受季节、纬度、紫外线暴露量、VDR基因变异等多种因素的影响,本研究选取的为省内居住人群,海拔近似相同,可粗略认为所纳入人群的光照时间近似相同,但仍存在局部地域性差异。另外本研究为回顾性研究,没有对DR患者进行维生素D补充试验,缺少后期随访资料。因此,需要DR的大型随机对照试验研究,以准确评估这些低成本干预措施在未来的潜在效益。再者,眼内因子种类繁多,相互作用机制复杂,尚需要更多相关研究进一步探测其机制。

