左甲状腺素钠片对妊娠期女性妊娠结局的影响
赵芳敏,赵振敏,郝利霞,任喜捷*,王 瑜
(1 新乡市妇幼保健院,新乡 453000;2 河南省人民医院,郑州 450000)
人体易受多种因素影响,使甲状腺激素合成受阻、分泌不足而含量减少,最终引发甲状腺功能减退[1]。当机体血清中游离甲状腺素(FT4)、三碘甲状腺原氨酸(FT3)合成、分泌正常,仅有促甲状腺激素(TSH)水平提升时,患者会出现轻微甲状腺功能减退,即亚临床甲状腺功能减退[2]。妊娠期女性是亚临床甲状腺功能减退的好发群体之一,其对甲状腺激素的需求逐渐提升,这使之甲状腺处于兴奋状态。若孕妇机体无法适应这种兴奋,就会发生妊娠期亚临床甲状腺功能减退[3]。亚临床甲状腺功能减退的妊娠期女性容易发生血压异常、血糖代谢紊乱,进而影响其分娩,导致早产、胎盘早剥、流产等不良妊娠结局[4]。故早期诊断妊娠期女性亚临床甲状腺功能减退并采取治疗,有利于改善分娩结局。临床常通过检测FT4、FT3、TSH水平诊断亚临床甲状腺功能减退。目前,左甲状腺素钠片(优甲乐)是临床治疗妊娠期女性亚临床甲状腺功能减退的常见药物,其主要成分为左甲状腺素,经外周器官转化后作用效果与甲状腺素相同[5]。优甲乐可以调节孕妇甲状腺素水平,且对胎儿无毒副作用[6]。因此,本研究探究优甲乐治疗妊娠期女性亚临床甲状腺功能减退对其妊娠结局的影响,并与甲状腺功能正常孕妇进行对比,现将结果报告如下。
1 资料与方法
1.1 一般资料
选取本院2018年1月~2019年1月130例确诊为亚临床甲状腺功能减退的妊娠期女性作为研究对象,根据是否使用优甲乐治疗分为A组(n=70)和B组(n=60),A组使用优甲乐治疗,B组未使用优甲乐治疗,并选取130例同期甲状腺功能正常的妊娠期女性作为C组。A组:年龄22~38岁,平均(30.12±3.56)岁;孕周36~40周,平均(38.02±1.51)周;孕次1~3次,平均(1.33±0.56)次;初产52例,经产18例。B组:年龄23~39岁,平均(30.53±3.41)岁;孕周35~40周,平均(38.16±1.47)周;孕次1~3次,平均(1.29±0.62)次;初产45例,经产15例。C组:年龄24~38岁,平均(30.48±3.67)岁;孕周34~40周,平均(38.28±1.55)周;孕次1~3次,平均(1.45±0.31)次;初产106例,经产24例。三组一般资料比较,差异无统计学意义(P>0.05)。
1.2 纳入标准
① 符合《妊娠和产后甲状腺疾病诊治指南》中妊娠期亚临床甲状腺功能减退的诊断标准[7]。② TSH 水平大于2.5 mU/L,FT4水平正常。③ 孕前无甲状腺疾病。④ 有基本沟通、交流、表达能力。⑤ 无其他严重多器官功能障碍。
1.3 排除标准
① TSH水平正常者。② 合并肝、肾、心脏严重障碍者。③ 孕前有甲状腺疾病史者。④ 对优甲乐过敏或过敏体质者。⑤ 妊娠期曾服用其他治疗亚临床甲状腺功能减退药物者。
1.4 治疗方法
A组使用优甲乐(德国默克雪兰诺有限公司, 规格:50 μg/片,国药准字H20140052)治疗,初始剂量25 μg/次,1次/天,每4周检测1次FT4、FT3、TSH水平。根据检查结果调整药物剂量,保证孕妇在妊娠早期0.1 mU/L≤TSH≤2.5 mU/L,妊娠中期0.2 mU/L≤TSH≤3.0 mU/L,妊娠晚期0.3 mU/L≤TSH≤3.0 mU/L;妊娠结束后缓慢减少剂量,直至甲状腺功能恢复正常。B、C组均未给予优甲乐治疗。
1.5 观察指标
1.5.1甲状腺激素水平比较
在妊娠中期和妊娠后期,三组孕妇于清晨分别空腹采集静脉血3 ml, 4 ℃环境下离心10 min,转速设置为3500 r/min;取上清液,使用UniCel DXI800全自动免疫分析仪(美国曼克曼库尔特公司生产),采用放射免疫法对FT4、FT3水平进行检测,使用免疫荧光分析法对TSH水平进行检测。
1.5.2产后并发症发生率比较
记录三组孕妇产后出血、胎位异常、妊娠期高血压、糖尿病、胎膜早破等并发症发生的情况,并进行比较。
1.5.3妊娠结局比较
记录三组孕妇胎儿死亡、流产、早产、胎儿窘迫、顺产、破宫产的例数,并进行比较。
1.5.4新生儿情况比较
测量并比较三组新生儿身高、体重、Apgar评分。Apgar评分[8]是新生儿出生后立即对其从呼吸、外貌、脉搏、肌张力、对刺激的应答等5个维度进行评估,每维度0~2分,满分10分,得分越高新生儿越正常。
1.6 统计学方法
用SPSS 21.0统计学软件进行数据分析。三组甲状腺激素水平、新生儿情况的比较采取F检验;三组产后并发症发生率、妊娠结局的比较采取χ2检验。当P<0.05时,差异有统计学意义。
2 结果
2.1 甲状腺激素水平比较
B组妊娠中期、妊娠后期FT4、FT3水平均低于A组和C组,TSH水平高于A组和C组(P<0.05),见表1。

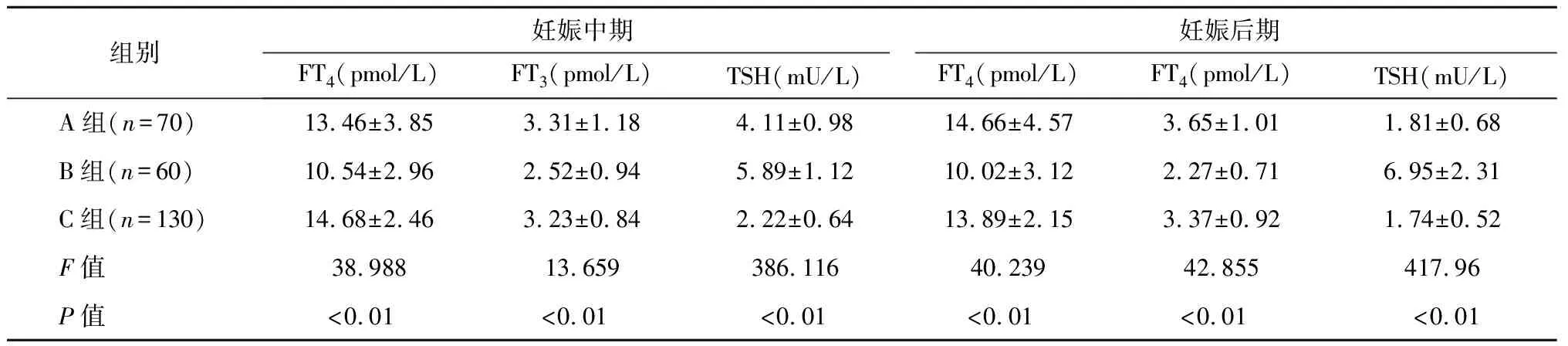
组别妊娠中期妊娠后期FT4(pmol/L)FT3(pmol/L)TSH(mU/L)FT4(pmol/L)FT4(pmol/L)TSH(mU/L)A组(n=70)13.46±3.853.31±1.184.11±0.9814.66±4.573.65±1.011.81±0.68B组(n=60)10.54±2.962.52±0.945.89±1.1210.02±3.122.27±0.716.95±2.31C组(n=130)14.68±2.463.23±0.842.22±0.6413.89±2.153.37±0.921.74±0.52F值38.98813.659386.11640.23942.855417.96P值<0.01<0.01<0.01<0.01<0.01<0.01
2.2 产后并发症发生率比较
三组孕妇产后出血、胎位异常等并发症发生率比较,差异无统计学意义(P>0.05)。B组产后妊娠期高血压、胎膜早破、妊娠期糖尿病等并发症发生率分别为16.67%、26.67%、21.67%,高于A组的4.29%、10.00%、7.14%和C组的1.54%、6.15%、1.54%(P<0.05),见表2。
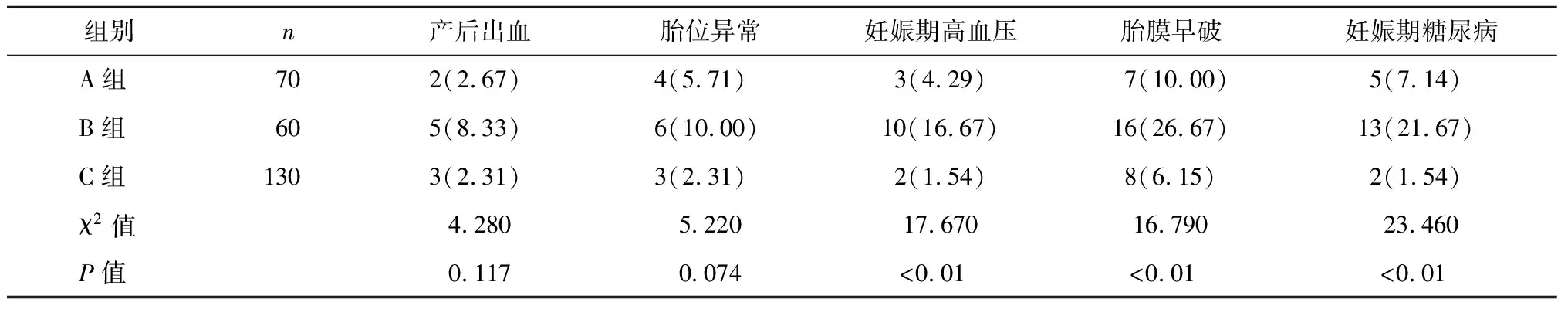
表2 三组孕妇产后并发症发生率比较 n(%)
2.3 分娩结局比较
三组孕妇剖宫产和胎儿死亡发生率比较,差异无统计学意义(P>0.05)。B组流产、早产、胎儿窘迫发生率分别为6.67%、11.67%、20.00%,高于A组的1.43%、5.71%、11.43%和C组的0.77%、1.54%、4.62%(P<0.05);B组顺产率21.67%,低于A组(57.14%)和C组(60.00%)(P<0.05),见表3。
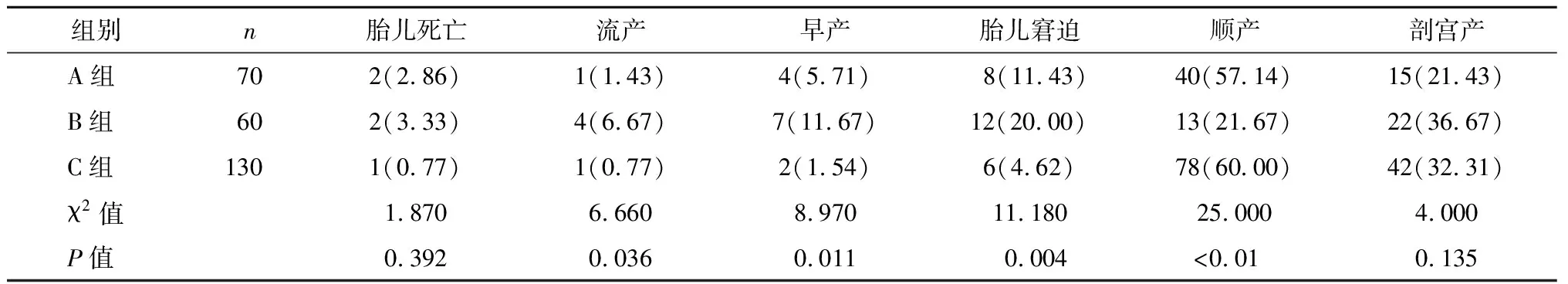
表3 三组分娩结局比较 n(%)
2.4 新生儿情况比较
三组新生儿身高、Apgar评分比较,差异无统计学意义(P>0.05)。B组新生儿体重低于A组和C组(P<0.05),见表4。
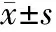
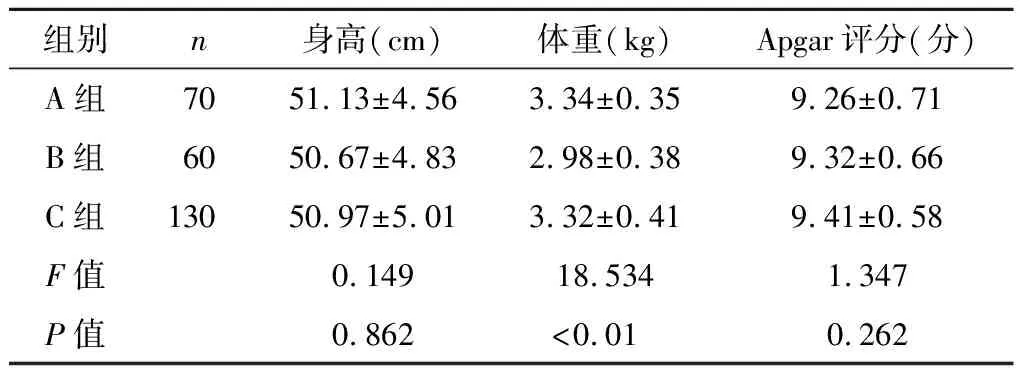
组别n身高(cm)体重(kg)Apgar评分(分)A组7051.13±4.563.34±0.359.26±0.71B组6050.67±4.832.98±0.389.32±0.66C组13050.97±5.013.32±0.419.41±0.58F值0.14918.5341.347P值0.862<0.010.262
3 讨论
甲状腺疾病是一种妊娠期常见的内分泌系统疾病,对孕妇及胎儿均有不良影响[9]。妊娠期孕妇因多因素作用使体内碘元素匮乏,导致甲状腺功能减退[10]。甲状腺功能减退临床常表现出惧寒、体质量增加、皮肤干瘪,一般伴持续性疲劳[11]。但妊娠期亚临床甲状腺功能减退女性临床症状不明显,通常因症状不具特殊性而发生漏诊,延误救治,影响胎儿及孕妇健康。故临床需定期对妊娠期女性TSH、FT4、FT3水平进行检测,一旦发现异常,及时使用药物治疗。目前,临床常采用优甲乐治疗妊娠期亚临床甲状腺功能减退。优甲乐是一种含左甲状腺素的人工合成药物,作用效果与甲状腺激素类似,可通过改善孕妇体内代谢,缓解患者临床不适症状[12]。
机体下丘脑-垂体-甲状腺调节甲状腺激素水平,TSH水平可以促进甲状腺激素分泌,又受甲状腺激素负反馈调节。本研究中,B组TSH水平高于A组和C组,FT4、FT3水平均低于A组和C组。边德志等[13]研究表明,接受治疗的妊娠期亚临床甲状腺功能减退孕妇TSH低于未接受治疗组,FT4、FT3水平高于未接受治疗组。相比于正常人,亚临床甲状腺功能减退孕妇机体需要更多的甲状腺激素,帮助胎儿脑组织正常发育。孕妇在妊娠期出现亚临床甲状腺功能减退,甲状腺激素水平降低,需要通过提升TSH水平促进甲状腺激素分泌,最终导致THS水平异常升高。
蔡秀丽等[14]研究发现,未经药物治疗的妊娠期女性亚临床甲状腺功能减退,使甲状腺激素水平降低,导致孕妇血压、糖代谢异常,最终发生妊娠期高血压、胎膜早破、妊娠期糖尿病。本研究中,B组孕妇妊娠期高血压、胎膜早破、妊娠期糖尿病等产后并发症发生率均高于A组和C组。原因是妊娠期亚临床甲状腺功能减退孕妇因机体对胰岛素不敏感,导致葡萄糖分解速度过慢,使分解速率小于合成速率,最终引发血糖异常。经治疗,妊娠期亚临床甲状腺功能减退孕妇的甲状腺激素水平得到恢复,甲状腺激素通过提升胃肠道磷酸激酶和己糖激酶活性加快对葡萄糖的吸收,使分解速率大于合成速率。与此同时,甲状腺激素还可以通过激活肾上腺素受体增加儿茶酚胺的敏感性,加快分解速率,保持体内糖代谢正常进行。
本研究中,B组新生儿流产、早产、胎儿窘迫的发生率均高于A组和C组。刘妍等[15]研究发现,治疗组和对照组流产、早产、新生儿窒息的发生率低于未治疗组。说明TSH水平与分娩结局密切相关,妊娠早期胎儿发育离不开甲状腺激素的分泌,妊娠中期及后期,孕妇因亚临床甲状腺功能减退导致自然流产。同时,孕妇因血红蛋白含氧量降低,使其对氧的摄入量和造血红细胞的生成急剧下降,导致胎儿长期处于缺氧状态,最终引起胎儿窘迫或者胎儿死亡。本研究中,B组新生儿体重低于A组和C组,说明经优甲乐治疗的妊娠期亚临床甲状腺功能减退孕妇甲状腺功能得到恢复,有利于胎儿健康发育。
综上所述,经优甲乐治疗后,妊娠期亚临床甲状腺功能减退孕妇甲状腺素水平得到调节,产后并发症发生率降低,妊娠结局明显改善。故在妊娠早期,孕妇确诊为亚临床甲状腺功能减退后,可及时给予优甲乐进行治疗,配合定期检查调节剂量,有利于改善分娩结局。

