完全腔镜下手术治疗原发性甲状腺功能亢进的临床研究
梁成军
(广西博白县人民医院,博白县 537600)
甲状腺功能亢进(甲亢)是由各种因素引发甲状腺分泌功能异常,合成释放大量甲状腺素导致机体交感神经兴奋、代谢亢进,临床表现为情绪易激动、心悸、产热增多、体重减轻等[1]。甲亢按病因常分为继发性甲亢、原发性甲亢和高功能腺瘤,其中原发性甲亢患者的甲状腺出现弥漫性肿大,且两侧对称[2]。临床手术治疗分为开放手术治疗和腔镜手术治疗。开放手术后会在患者颈前留下明显的手术瘢痕,影响美观度;腔镜手术治疗将切口由颈前转移至乳晕、腋窝、胸部等隐蔽部位,可以减少患者瘢痕,提升术后创口美观度。本研究探讨完全腔镜下手术治疗原发性甲亢的临床效果,并与开放手术进行比较。现将结果报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年5月至2019年5月在我院接受手术治疗的78例原发性甲亢患者的临床资料。纳入标准:(1)经临床检查确诊为原发性甲亢;(2)接受腔镜手术或开放手术;(3)手术耐受性较高;(4)术后接受随访。排除标准:(1)存在手术禁忌证者;(2)合并有其他类型甲亢者;(3)有颈部手术史者;(4)合并认知、凝血、神经功能障碍者;(5)临床资料不全者。将入选患者按照手术方法不同分为腔镜手术组(n=42)和开放手术组(n=36)。其中腔镜手术组男8例,女34例;年龄23~60(35.85±6.27)岁;甲状腺肿大程度:Ⅰ度4例,Ⅱ度25例,Ⅲ度13例。开放手术组男5例,女31例;年龄22~68(35.75±6.07)岁;甲状腺肿大程度:Ⅰ度2例,Ⅱ度20例,Ⅲ度14例。两组患者的性别、年龄、甲状腺肿大程度等比较,差异无统计学意义(均P>0.05),具有可比性。
1.2 方法
1.2.1 开放手术组 给予经颈部开放甲状腺切除术治疗。常规消毒铺巾,患者麻醉后取仰卧位,于胸骨切迹正上方做一6 cm弧形切口,将表层皮肤、颈阔肌切开,用电刀分离皮瓣后将其悬吊。切开颈白线,将颈前肌群向两侧分离,直至双侧甲状腺暴露于手术视野内,用超声刀对甲状腺峡部、锥状叶进行切割,牵拉腺叶,分离出游离甲状腺上极,并切断腺叶上极,采用同样方法分离处理甲状腺下血管,将下甲状旁腺分离至腺体下方。翻转游离甲状腺至对侧,切除甲状腺前侧腺体,保留喉返神经处腺体及甲状腺被膜,近全切除一侧腺叶,采用同样方法处理对侧。生理盐水冲洗后检查出血情况,将引流管置于甲状腺残部,在切口处引出,无出血则缝合切口,结束手术。
1.2.2 腔镜手术组 使用经胸乳入路腔镜甲状腺切除治疗。患者全麻后取仰卧分腿位,略垫高颈肩部,于两乳头连线中点稍偏右侧做一1 cm切口,沿颈部方向使用剥离棒放射状分离出长约5 cm的皮下隧道,穿刺置入10 mm trocar,建立操作空间,气腹压力为8~10 mmHg。选择两侧乳晕做长约5 mm切口作为操作孔,为方便处理腺体下极,有时会根据腺体下极位置选择乳晕偏上位置作为穿刺点。沿颈阔肌深面分离皮瓣,上至甲状软骨上缘,两侧至胸锁乳突肌外缘,切开颈白线以及甲状腺外被膜,显露甲状腺。若腺体偏大,为增加操作空间可在颈外用丝线缝合向外侧牵拉舌下肌群。分离气管前筋膜,显露峡部与气管前的间隙,用超声刀离断甲状腺峡部,将右侧腺体推向外侧,切开腺体与气管侧壁间的部分侧韧带,向上切断椎体叶及同侧甲状腺悬韧带,将右侧甲状腺叶稍翻转推向内侧,钝性分离下极,从下外侧向上游离右侧腺叶,显露并分别凝闭甲状腺下动静脉及甲状腺中静脉。用无损伤抓钳在气管食管沟内仔细分离使神经尽可能显露并有意识保护一侧的喉返神经。将甲状腺向上外侧翻转,切除甲状腺前侧的大部分腺体,保留背侧约患者末节拇指大小甲状腺。游离甲状腺上极,用超声刀紧靠腺体凝固切断甲状腺上动静脉。同法处理左侧甲状腺。最后,对舌骨下肌群、颈白线进行缝合,经舌骨下肌层将引流管插入甲状腺切面处,在左侧切口引出,缝合切口,完成手术。
1.3 观察指标 (1)手术情况:记录并比较两组术中出血量、手术时间、术后引流时间、住院时间。(2)美观度:采用观测者瘢痕评价量表(Observer Scar Assessment Scale,OSAS)、患者瘢痕自我评价量表(Patient Scar Assessment Scale,PSAS)、温哥华瘢痕评价量表(Vancouver Scar Scale,VSS)进行评估[3]。OSAS评分包括5个维度,每一维度满分10分,总分50分,得分越高美观度越差。PSAS评分从6个维度进行评估,每一维度满分10分,总分60分,得分越高美观度越差。VSS评分从疼痛、血管、色泽、柔软性、厚度、瘙痒等维度进行评估,总分为14分,得分越高美观度越差。(3)手术前后炎症因子水平:在术前2 h、术后24 h,采集两组患者外周血约3 mL,在4 ℃环境下,离心10 min,转速设置为3 500 r/min,取上清液,使用全自动生化分析仪(厂家:盛世东唐江苏生物科技有限公司,型号:DT480),应用酶联免疫吸附法,对两组白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)、超敏C反应蛋白(hs-CRP)水平进行检测。(4)并发症情况:记录并比较两组患者颈部不适、呛咳、切口感染、声嘶等并发症的发生情况。
1.4 统计学方法 应用SPSS 21.0统计学软件处理及分析数据,计量资料采用均数±标准差(x±s)表示,组间比较采用t检验;计数资料用例数和百分率[n(%)]表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 手术情况比较 腔镜手术组患者术中出血量少于开放手术组,手术时间长于开放手术组,术后引流时间、住院时间均短于开放手术组(均P<0.05)。见表1。

表1 两组患者手术情况比较 (x±s)
2.2 美观度比较 腔镜手术组患者OSAS评分、PSAS评分、VSS评分均低于开放手术组(均P<0.05)。见表2。
2.3 手术前后炎症因子水平比较 两组患者术后IL-6、TNF-α、hs-CRP水平均较术前升高(均P<0.05);但术前、术后两组间IL-6、TNF-α、hs-CRP水平比较,差异均无统计学意义(均P>0.05)。见表3。
表2 两组患者美观度比较 (x±s,分)
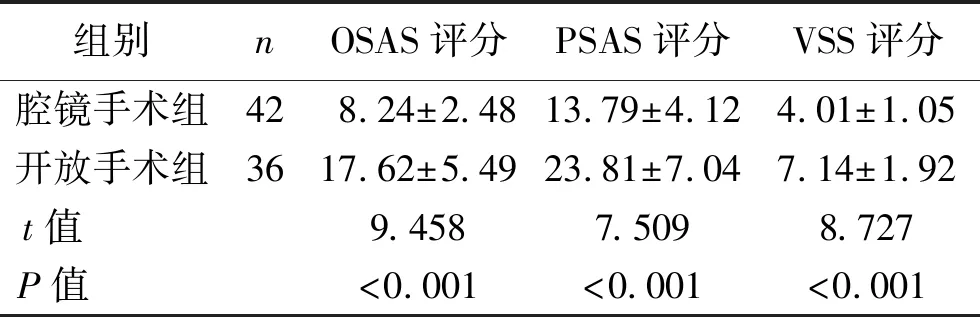
组别nOSAS评分PSAS评分VSS评分腔镜手术组428.24±2.4813.79±4.124.01±1.05开放手术组3617.62±5.4923.81±7.047.14±1.92t值 9.4587.5098.727P值 <0.001<0.001<0.001

表3 两组患者手术前后炎症因子水平比较 (x±s)
注:与同组术前比较,*P<0.05。
2.4 并发症发生率比较 两组患者的并发症发生率比较,差异无统计学意义(P>0.05)。见表4。

表4 两组患者并发症发生率比较 [n(%)]
3 讨 论
临床上常采用抗甲状腺药物、放射性碘、手术切除等方法治疗原发性甲亢。抗甲状腺药物治疗的时间较长、复发可能性较大,且长期用药会产生严重不良反应[4]。放射性碘治疗的适应证范围窄,且容易导致甲状腺功能永久衰减[5]。
本研究中腔镜手术组术中出血量少于开放手术组,术后引流时间、住院时间均短于开放手术组,提示腔镜手术可以减少术中出血量,缩短引流时间,提升术后恢复速度。甲状腺周围存在大量侧支循环,血供丰富,故在甲状腺手术中控制出血量极为重要。腔镜手术中使用超声刀能够有效凝断相关血管,在切断甲状腺峡部及腺体血管后不需要进行额外包扎,减少对周围血管、神经、甲状旁腺的损伤,能够有效减少术中出血量。此外,腔镜具有图像放大功能,为医师提供了清晰的手术视野,有利于观察甲状腺及周围组织情况,避免误伤周围神经血管,能够减少术中出血量、缩短引流时间及住院时间。腔镜手术用时较长的原因在于其手术操作要求医师熟练应用超声刀,同时对基础开放手术的掌握度较高,如果医师超声刀使用不熟练或手术经验较少都会延长手术时间。李昌盛等[6]研究也表明完全腔镜手术可以有效缩短患者引流时间及住院时间,减少术中出血量,加快患者恢复速度。
甲状腺术后患者往往会关注术后创口大小及美观度。既往研究常通过患者美观满意度调查对美观效果进行评价,其主观性过高。本研究使用OSAS评分、PSAS评分、VSS评分进行综合评价,结果更具有客观性。本研究中腔镜手术组OSAS评分、PSAS评分、VSS评分均低于开放手术组,提示腔镜手术能够改善患者手术创口美观度,适用于原发性甲亢的治疗。腔镜手术的创口通常在10 mm左右,有利于术后愈合,且能够缓解创口瘢痕增生导致的乳腺或胸部变形,减少颈部和胸部皮肤的感觉障碍。此外,腔镜手术经乳晕入路无需辅助切口,颈部无瘢痕,满足了患者对美观度的要求。腔镜手术创口在乳晕处,隐藏在不明显的地方,且乳晕创口的皮肤颜色深,相比于颈部创口更难形成瘢痕,患者心理容易接受。杨立健等[7]研究也发现,腔镜手术可以减少患者瘢痕,提升术后创口美观度。
IL-6、TNF-α、hs-CRP是临床反映机体炎症反应常用的参考指标,也可作为评定手术创伤的重要依据。本研究中两组患者术后IL-6、TNF-α、hs-CRP水平较术前均有显著性提升,表明两种术式均会造成手术创伤。但两组术后IL-6、TNF-α、Hs-CRP水平比较无统计学意义(均P>0.05),这可能与腔镜手术对皮肤的切割较少、整个手术过程对周围组织的挫伤减少等因素相关。此外,手术视野经腔镜放大后更为清晰,减少了医生对无关组织的分离,减小手术创伤。本研究还发现,在原发性甲亢的治疗中,两组颈部不适、呛咳、切口感染、声嘶等并发症总发生率的比较差异无统计学意义(均P>0.05),提示腔镜手术与开放手术的安全性相当,这与黎东伟等[8]研究结果一致。
综上所述,在原发性甲亢的治疗中,腔镜手术可以缩短患者术后引流时间、住院时间,减少术中出血量,改善创口美观度。

