急性肠系膜上动脉血栓栓塞死亡1例
丘劲华,程丛林,黄松章,吴雨虹,张蓓蕾
(1.厦门大学医学院,福建 厦门 361102;2.福建正泰司法鉴定中心,福建 厦门 361012)
1 案 例
1.1 简要案情和病史摘要
阳某,男,47岁,某年5月8日因“活动后心悸、气喘20年余,加重2周”入院。入院诊断为风湿性心脏病、风湿性二尖瓣狭窄、房间隔缺损、心房颤动、心功能Ⅲ级、脑梗死后遗症。5月11日行“二尖瓣机械瓣膜置换术+心房切开血栓清除术+三尖瓣成形术”,手术顺利,术后予强心、利尿、抗凝等治疗。5月15日突发呼之不应、意识丧失,心电监护示房颤。查体:双侧肢体肌张力增高,无自主运动。颅脑CT示:左侧基底节区新增低密度灶,右侧基底节区软化灶。经治疗后患者精神状态可,不能言语,可吞咽。其间反复出现低热、血压下降等症状,经治疗好转。6月28日阳某出现持续性低血压[6.7/4.0 kPa(50/30 mmHg)],血氧饱和度60%,经抢救无效死亡。辅助检查:5月14日丙氨酸转氨酶44U/L,天冬氨酸转氨酶正常;6月10日丙氨酸转氨酶396 U/L,天冬氨酸转氨酶781 U/L;6月13日丙氨酸转氨酶3242U/L,天冬氨酸转氨酶208U/L;6月17日丙氨酸转氨酶543 U/L,天冬氨酸转氨酶62U/L;6月21日血常规示白细胞20.81×109/L,中性粒细胞95.3%;6月22日微生物报告示需氧菌培养(革兰氏阳性球菌感染)。
1.2 尸体检验
尸表检查:死亡后第2天进行尸体检验。骶尾部褥疮,前胸部手术切口愈合良好,未检见机械性损伤及机械性窒息征象。
尸体解剖:右侧大脑基底节区见一直径3 cm类圆形软化灶,左侧大脑基底节区见一直径1 cm暗灰色病灶,左侧额叶和顶叶皮质见片状暗灰色病灶。心脏表面心外膜纤维素附着,心脏质量353g,左心房增大,沿血流方向打开各心腔,房间隔和右心房手术缝合口未见炎症、出血,心耳见附壁血栓(图1),二尖瓣机械瓣膜在位,其余瓣膜光滑,未见赘生物。双肺表面呈暗红色,切面呈淤血状。腹腔见污褐色积液1 900 mL,并见块状粪便,肠管表面可见脓苔附着,回肠段肠管呈灰褐色,回肠距回盲瓣70cm和95cm处各见一破口(图2),肠系膜上动脉远端管腔内见长2 cm暗红色血栓栓塞。余器官未见明显异常。
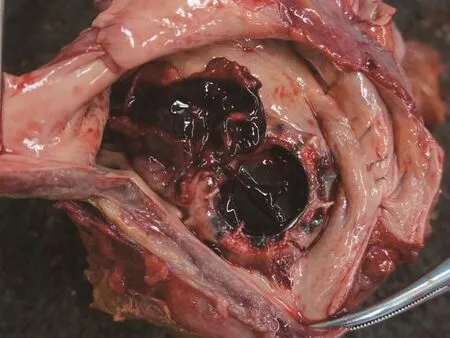
图1 左心耳附壁血栓Fig.1 Thrombus of left auricular appendage
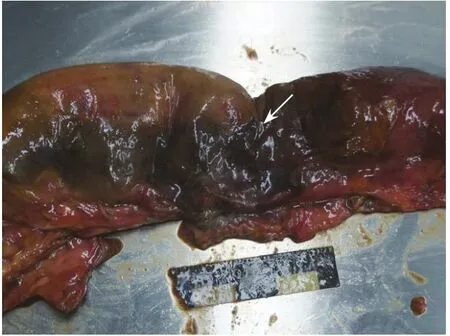
图2 肠管局部梗死、破裂Fig.2 Local infarction and rupture of intestine
组织病理学检验:回肠破口及周围肠管全层坏死,肠管浆膜和肠系膜、大网膜表面可见纤维素附着及中性粒细胞浸润,肠系膜上动脉远端管腔内见混合血栓栓塞(图3),血栓与血管壁紧密黏着并机化,肠系膜静脉管腔内见混合血栓形成。心肌可见小瘢痕灶,三尖瓣可见纤维组织增生;左心房和右心室心肌细胞肥大,核大、畸形;左心耳内见混合血栓,血栓底部可见肉芽组织。肺泡壁增厚、纤维组织增生,肺泡腔内见较多心衰细胞,肺内小动脉管壁增厚、玻璃样变性,肺泡壁毛细血管和小静脉扩张、淤血。弥漫性肝细胞坏死,仅残存少量肝细胞。肾小管内见管型。右侧基底节见大片状软化灶,病灶中央为无结构液体,周围组织疏松、胶质细胞增生;左侧基底节可见大片状脑组织坏死,周围组织疏松、胶质细胞增生;左侧额叶和顶叶皮质见片灶状坏死。其余器官未见明显病变。

图3 肠系膜上动脉远端管腔内混合血栓栓塞(HE×20)Fig.3 Mixed thromboembolism in distal lumen of superior mesenteric artery(HE×20)
毒(药)物检验:心血中未检出常见毒(药)物成分。
法医病理学诊断:(1)肠系膜上动脉血栓栓塞,回肠节段性梗死,回肠破裂,腹腔积粪积液,弥漫性化脓性腹膜炎,回肠系膜静脉血栓形成;(2)慢性风湿性心脏病,三尖瓣瘢痕性增厚,左心房、右心室肥大,左心耳附壁血栓形成;(3)左侧大脑基底节、额叶、顶叶梗死,陈旧性右大脑基底节软化;(4)慢性肺淤血,肺水肿;(5)弥漫性肝细胞坏死;(6)二尖瓣机械瓣膜置换+心房切开血栓清除术+三尖瓣成形术后。
1.3 鉴定意见
被鉴定人在患有风湿性心脏病及脑梗死的基础上,行二尖瓣机械瓣膜置换术后继发左心耳附壁血栓形成并血栓脱落,致肠系膜上动脉栓塞、回肠节段性坏死及破裂、弥漫性化脓性腹膜炎,最终因感染性休克死亡。
2 讨 论
风湿性心脏病患者进行机械瓣膜置换手术后,常规都会进行抗凝治疗以预防血栓形成,但仍可能出现心腔附壁血栓,据统计,该病术后附壁血栓发生率约为1.6%[1]。瓣膜置换术后出现附壁血栓的原因可能为房颤的复发或持续存在[2]。本案中,被鉴定人机械瓣膜置换手术后心电监护示心律恢复正常,但于术后4d再次出现心房颤动。尽管被鉴定人术后进行了常规抗凝治疗,但可能因为房颤复发,左心房内再次出现附壁血栓。临床上对于风湿性心脏病行瓣膜置换术的患者,应严格监控其心律、凝血指标等,方能及时对症采取不同的治疗措施,尽可能减少并发症的发生。有文献[3]报道,风湿性心脏病病理损害的存在是其术后自动转复房颤的重要因素。本案中,心脏组织病理学检验见心肌小瘢痕灶,左心房和右心室心肌细胞肥大,核大、畸形等病变,亦可能是左心房附壁血栓形成的原因。因此,可在术中常规留取心肌组织做病理学检查,如发现心肌病理改变明显,亦提示术后发生血栓危险性增加,可适当加强抗凝治疗强度[3]。
左心房附壁血栓极易脱落导致体循环动脉栓塞,2/3的体循环栓塞为脑动脉梗塞,其余依次为外周动脉和器官(脾、肾和肠系膜)动脉栓塞[4]。脱落血栓栓塞在不同部位可导致相应的症状和体征。其中,急性肠系膜上动脉栓塞临床较少见,具有发病急骤、进展迅速、病情凶险,误诊率及病死率较高的临床特点[5]。该病因早期症状与体征不符,缺乏特异性的临床症状和体征而导致诊断困难。BERGAN等[6]在1975年提出了诊断急性肠系膜上动脉栓塞的三联征,即剧烈而没有相应体征的上腹部或脐周疼痛,器质性和并发房颤的心脏病以及胃肠道激惹现象(包括肠鸣音亢进、恶心、呕吐、腹泻)。目前,腹部计算机体层摄影血管造影(computed tomography angiography,CTA)检查对肠系膜血管栓塞诊断的特异度和敏感度达到100%和73%,是明确本病诊断的金标准[7]。对于急性肠系膜上动脉栓塞患者,临床上仍以肠系膜上动脉切开取栓术和肠切除术等手术治疗为主。
本例脱落的附壁血栓先后栓塞于脑和肠系膜上动脉的情形较为罕见。术后脱落血栓首先栓塞脑动脉,并与其3年前的脑梗死病变叠加,使患者长时间处于不能言语、肢体无自主运动的状态。当脱落血栓再次栓塞肠系膜上动脉主干远侧,发生肠坏死、穿孔、化脓性腹膜炎时,因被鉴定人无法通过语言或动作表达疾病情况,给医生的诊断带来极大困难。本案病史未记载死者腹腔症状,与尸体检验所见不符,因此,解剖时需明确腹腔病变的原因。此外,还需对肠系膜血管行原位检查,以确认血栓位置和形成原因。肠系膜上动脉越过十二指肠水平部前方进入肠系膜根部,向右髂窝方向走行,并沿途发出十几条空、回肠动脉,空、回动脉反复分支吻合形成多级动脉弓,最终一级发出直行动脉进入肠壁。因近肠管端吻合支丰富,只有肠系膜上动脉主干支发生栓塞才可能形成肠梗死,可以通过做多个弧形切口进行检查,确定主干位置后,再沿主干横向切口检查,这样能清楚观察到血栓的位置、大小等,该方法较易掌握且不易产生漏诊[8]。根据病史记载,被鉴定人昏迷期间出现肝转氨酶急剧增高,因此分析认为弥漫性肝细胞坏死为化脓性腹膜炎继发的病变。本案例在肠系膜上静脉内亦见血栓,综合上述结果认为,该处血栓形成与化脓性腹膜炎、术后高凝状态及肝坏死等原因有关。

