直接前入路全髋关节置换术治疗老年股骨颈骨折的效果分析
程 锐
长沙医学院附属第一医院,湖南省长沙市 410219
股骨颈骨折是老年人群常见疾病之一,发病后具有明显的髋部疼痛,部分患者存在屈髋屈膝及外旋畸形,严重影响日常生活[1-2]。目前,临床针对此类患者多行手术治疗[3],全髋关节置换术凭借其损伤小、显著疗效等优点得到医师及患者的广泛好评,可快速修复患者髋关节功能,缓解临床症状,尤其适用于老年股骨颈骨折患者。但术后恢复时间长、并发症多仍是临床中亟待解决的难题。随着微创技术的不断发展与创新,有学者研究提出,DAA相比后外侧入路对患者损伤较低,术后恢复更快。基于此,本文对100例股骨颈骨折患者分别进行DAA与后外侧入路治疗,分析其临床效果,报告如下。
1 资料与方法
1.1 一般资料 选取2015年1月—2018年12月于我院就诊的100例老年股骨颈骨折患者,所有患者经X线、CT等影像学技术检查,确诊为股骨颈骨折,并排除其他严重脏器、组织损伤及功能障碍疾病。按不同治疗方法分为两组,各50例。对照组男27例,女23例;年龄65~80岁,平均年龄(70.48±4.21)岁;Harris评分29~30分,平均(34.55±5.86)分;致伤原因:交通事故伤9例、跌倒损伤25例、高处坠落伤11例、其他5例。观察组男26例,女24例;年龄66~81岁,平均年龄(69.61±3.53)岁;Harris评分27~41分,平均(35.51±5.71)分;致伤原因:交通事故伤10例、跌倒损伤22例、高处坠落伤12例、其他6例。两组一般资料对比,无显著差异(P>0.05),具有可比性。纳入标准:(1)年龄≥65岁,首次行全髋关节置换术;(2)经X线、CT等影像学技术检查,确诊为股骨颈骨折;(3)个人及家属了解基本情况,同意参与并签知情协议书。排除标准:(1)腹型肥胖和骨折累及大小粗隆者;(2)伴有其他严重脏器、组织损伤及功能障碍;(3)伴有严重传染性疾病;(4)智力障碍和精神障碍。
1.2 方法
1.2.1 对照组行后外侧入路全髋关节置换术:常规腰硬麻醉后取侧卧位,进行皮肤消毒铺巾。以大转子为顶点,自髂后上棘到股骨大转子沿股骨干方位做8~13cm弧形切口,分离肌群,逐层分离皮下组织,逐一切开阔肌膜、大转子周围滑囊、外旋肌群及髋关节关节囊,根据病变情况予以相应处理。在小转子上方1.0~1.5cm处对股骨颈进行截骨,根据截骨情况选择合适的假体,测量肢体长度、测试关节活动度,安放好合适的假体后清洗伤口,达到满意后缝合手术切口。
1.2.2 观察组行DAA全髋关节置换术:麻醉、消毒同对照组。将骨盆前后固定,确定髂前上棘与股骨大转子,从髂前上棘下2cm,与外侧2cm处向远端作约6~10cm切口,切开皮肤后逐层分离皮下组织、筋膜,显示阔筋膜张肌与缝匠肌间隙,将阔筋膜与肌纤维分离,注意保护股外侧皮神经,将其牵向外侧暴露。分离并结扎旋股外侧血管升支,切除关节囊上方脂肪垫,充分暴露关节囊,分离内侧股骨颈,显露股骨颈后,使用振动锯进行股骨头颈截骨,取出截骨后显露髋臼,对症处理后安置髋臼内。显露股骨端髓腔后安装股骨假体,检查髋关节活动度及稳定性,达到满意后缝合阔筋膜和皮肤。
1.3 观察指标 (1)手术情况:记录两组手术时间、手术切口长度、术中出血量、术后下床活动及住院时间。(2)术后疼痛情况:采用视觉模拟评分(VAS)法评估两组术后7d内的疼痛程度。(3)关节功能改善情况:术后随访,采用Harris评分评价患者术后髋关节功能情况。总分为100分,得分越高表示髋关节功能越好。

2 结果
2.1 两组患者手术情况比较 两组手术时间对比,无显著差异(P>0.05),观察组手术切口长度短于对照组,术中出血量、下床活动及住院时间均低于对照组(P<0.05),见表1。
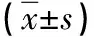
表1 两组手术情况对比
2.2 术后VAS评分对比 观察组术后1d、3d、7d VAS评分均低于对照组(P<0.05),见表2。

表2 两组术后VAS评分对比分)
2.3 髋关节功能改善情况 观察组术后1周、1个月、3个月Harris评分高于对照组(P<0.05),见表3。
3 讨论
股骨颈骨折属于临床治疗常见病与多发病,疾病的发生

表3 两组术后Harris评分对比分)
与患者年龄增大、骨质疏松、外物撞击等因素有关[4]。股骨颈骨折患者受病情影响,下肢功能受限,无法运动、站立,骨折严重的患者可能伴有肢体畸形。加之老年患者免疫系统衰退、骨质脆性较大等原因,大幅提升治疗难度。此外,股骨关节结构较为复杂,发生损伤后对复位、固定治疗要求较高,若治疗欠佳或预后不良,易导致创伤性关节炎、畸形残留、髋关节功能丧失,甚至致残,安全有效的治疗对股骨颈骨折患者至关重要。
在本文中,对100例股骨颈骨折患者分别进行后外侧入路和DAA治疗,结果显示,两组手术时间相当,但观察组术中出血量少,手术切口长度短,术后疼痛程度也更轻,患者可更早地下床活动和出院,表明DAA手术效果优于后外侧入路。分析原因,本文中患者多为老年人群,生理机能低下,日常运动量较少,骨质疏松较为严重,临床治疗难度较大。传统后外侧入路对患者创伤较大,手术切口大,感染风险较高,术后恢复期较长,易发生假体脱位,难以显著提高患者临床治疗效果。而采取DAA入路能够直观暴露患者髋臼及周围结构,对髋关节周围软组织损伤更小,对患者肌力影响较小,降低手术创伤。同时,DAA手术切口较小,可减少术中出血,并发症发生风险低,明显缩短术后伤口愈合时间,患者早期即可下床进行功能锻炼,大幅提升患者康复速度,缩短住院时间。通过随访调查,观察组术后Harris评分高于对照组(P<0.05),观察组骨折愈合和功能恢复速率相对较快[5],同时DAA利用肌间隙分离显露髋关节,无须切断阔筋膜,最大程度保留关节囊,脱位率更低。不切断任何肌肉,减轻术后疼痛,感染概率降低,对关节腔影响较小,能达到微创效果,利于关节功能恢复[6]。DAA治疗效果显著,但也存在一定局限性,对于复杂的髋关节置换,或腹型肥胖的患者,其关节显露有限,行DAA手术难度较大,对医师操作技术要求较高,学习曲线较长,若患者身体条件允许可采取DAA,选择最佳的手术方式,可提高手术治疗效果。
综上所述,DAA全髋关节置换术治疗老年股骨颈骨折手术效果肯定,术后痛感小,改善髋关节功能恢复,安全性高,值得推广。

