改进后干燥方法对过氧化氢等离子灭菌中断的影响
宋燕琴,李水梅
(贵港市人民医院,广西 贵港 537100)
过氧化氢低温等离子体灭菌方法成为临床医疗器械清洁的主要方法,其应用操作简单方便、低温,而且无毒残留,医院应用比较普遍。但是,采用低温灭菌前,必须保证医疗器械物品干净,且保持绝对干燥,才可进行低温杀菌。传统的干燥方法是采用电热干燥,不能达到低温灭菌的干燥要求,因此灭菌效果不佳[2]。为提高干燥效果,临床应用真空干燥柜干燥器械,干燥效果显著。本研究中,将改用真空干燥柜对使用过氧化氢低温等离子体灭菌的器械进行干燥,报道如下。
1 材料与方法
1.1 病例资料
病例抽选时间:2017年10月至2018年6月,回收手术室使用后的支撑喉镜器械包60个(含器械2310件)、食道镜检器械包30个(含器械240件)、可复用超声刀200件,按照清洗流程:预洗→酶超声清洗→流动水刷洗和用高压水枪冲洗管腔→漂洗、终末漂洗处理后,经清洁干布和气枪初步干燥器械表面和管腔水分,75%酒精喷洒及注入管腔,作用3分钟,然后随机等分为两组实验组和对照组,每组有支撑喉镜器械1155件、食道镜检器械120件、可复用超声刀100件,共计1375件。
1.2 方 法
实验组采用真空干燥柜(为北京中科博达提供)干燥技术,并将温度设为55 ℃,干燥时间为25 min。对照组采用传统的高温干燥柜干燥技术,将温度设为70 ℃,干燥时间为25 min。每次等量地将两组器械分别单层平放在篮筐里,放在干燥柜的最顶层。干燥后经检查合格,无纺布包装,分别采用过氧化氢低温等离子体灭菌,灭菌器为强生(STERRAD○R100S型)过氧化氢等离子体灭菌器。
在此基础上,临床提出加强灭菌操作方面培训,护理部门与科室统一对护理人员进行培训,护士长担当小组组长,组织培训拓展,每月组织一次活动,这是保证清洗与灭菌质量的关键,规范护理人员的岗位职责、工作流程,并进行准确清晰的定位,保证各个环节工作的顺利进行,减少误差发生。
1.3 评价标准
1.3.1 目测法检测
正常光线下,用肉眼直接观察器械表面无残留水分;管道下垫纱布块,压力气枪吹至纱布块[3],观察无湿润、无异物,视为干燥合格。
1.3.2 灭菌中断发生率
由于物品不干燥而导致的灭菌循环中断在真空期,灭菌循环中断时灭菌器会报警,液晶屏幕显示中断的原因。
1.4 统计学方法
采用SPSS17.0软件进行统计分析,定性资料组间对比x2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 干燥合格情况
实验组一次干燥合格1354件,不合格21件,合格率为98.5%;对照组一次干燥合格1170件,不合格205件,合格率为85.1%,不合格者重新按原方法再干燥,直至检查合格方进行低温等离子体灭菌。两组一次干燥情况比较有统计学意义(P<0.05)。见表1。
2.2 灭菌循环中断发生情况
两组分别灭菌67炉次。灭菌实验组发生5例灭菌循环中断, 除去1例人为因素造成,4例由于器械不干燥导致,发生率为6%,对照组发生23例灭菌循环中断,均因器械不干燥导致,发生率为34%,两组灭菌中断发生情况比较有统计学意义(P<0.05)。见表2。
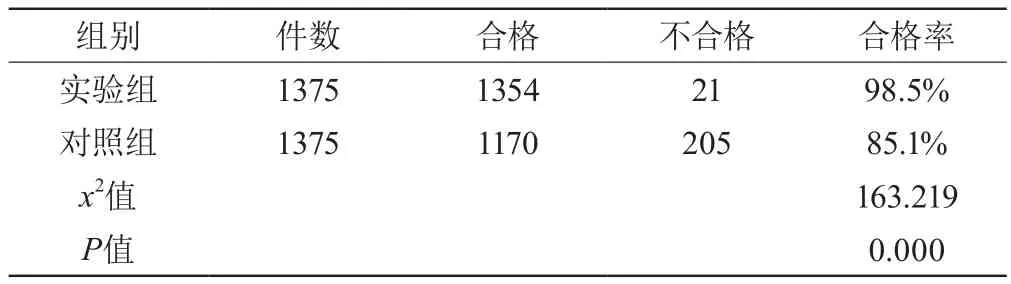
表1 实验组和对照组一次干燥合格率比较(%)

表2 实验组和对照组灭菌中断发生率比较(%)
3 讨 论
引起过氧化氢低温等离子灭菌器灭菌失败的原因有很多,如器械物品装载不当、灭菌器自身因素、电源故障、人为因素、器械干燥不彻底等。本实验中1例由于人为因素引起,其余均因器械潮湿影响所致,与胡春燕[4]调查研究一致。由于器械结构的特殊性、目测检查的局限性和过氧化氢低温等离子体灭菌器对湿的超敏感性,所以,器械的彻底干燥对过氧化氢低温等离子体灭菌成败尤为重要。
为了避免手工操作或擦布脱屑等因素可能造成器械的污染,保证器械消毒质量安全[5],器械物品宜首选干燥设备进行干燥处理[2]。对于管腔细小、特殊性盲腔的器械,加上水的表面张力等因素,使用压力气枪吹不到内部腔隙,通常使用较长时间也不能将管腔器械充分彻底干燥;而且有噪音,易产生气溶胶,对医护人员身体有影响,局限性大。所以压力气枪更多是用于清洗后器械的初步干燥和最终的干燥检查。传统的电热干燥柜单纯利用温度热能使水分蒸发达到干燥,而对于不能耐受高温的管腔类以及结构复杂的器械,腔隙多,很难把握干燥时间,不能达到彻底干燥的效果,只可满足耐受高温的常规器械的干燥。低温真空干燥柜是利用负压状态下,降低水的沸点,促低温环境下水分快速沸腾汽化。真空泵利用真空压缩原理,实现水的汽化,形成水蒸气,快速分界到工期中,维持较低温度就能补充水分沸腾汽化所需热能,使水分持续汽化,达到快速彻底干燥的目的。表2显示,使用真空干燥柜后,过氧化氢低温等离子体灭菌中断率由34%降至6%,与杜保平、陈丽媛[6]所述0.6%有差距,可能原因是灭菌中断率与灭菌器型号有关。
综上所述,实施改良真空干燥柜,用于结构精密型、管腔细长的器械中,可达到较好的干燥效果。真空干燥柜大大提升过氧化氢低温等离子体灭菌成功的高效性,满足临床手术室处理应急手术的需求。

