心尖顶角与射血速度诊断心尖肥厚型心肌病的应用价值
林胜男,阮琴韵,黄春燕,鄢 磊,林晓燕,侯婉青,蔡皇娥,林明航
(福建医科大学附属第一医院超声影像科,福建 福州 350005)
心尖肥厚型心肌病(apical hypertrophic cardiomyopathy, AHCM)是肥厚型心肌病的一个亚型,主要累及心尖部位。AHCM典型表现为心电图T波对称倒置,心尖部心肌厚度≥15 mm,二维超声易于检出;但早期AHCM心电图虽呈T波倒置,心尖部心肌厚度大于基底部心肌而未到15 mm,形态学改变不典型,超声可能不易发现。除心电图异常及心尖部厚度轻度增加以外,心脏磁共振(cardiac magnetic resonance, CMR)发现早期AHCM患者心尖角度减小,超声二维斑点追踪亦检出心尖旋转增强等其他心尖部动力学及形态学变化[1-2]。本研究拟应用超声心动图观察典型及早期AHCM患者心尖顶角(apical vertical angle, θap)、角度变化率(rate of apical vertical angle change, △θap)及心尖峰值射血速度(apical vertical peak ejection velocity, Vap)等心尖部形态与动力学特征,以期寻找提高AHCM检出率的指标,尤其对于临床上心电图出现特征性改变而心尖部无明显增厚的早期AHCM。
1 资料与方法
1.1 一般资料 连续收集2015年8月—2018年8月福建医科大学附属第一医院诊断为AHCM的51例患者,男39例,女12例,年龄23~85岁,平均(57.8±12.8)岁。纳入条件:①标准12导联心电图上T波倒置,尤其在V3~V5导联,且T波倒置深度≥0.5 mV,伴或不伴ST段压低和左心室高电压[3];②超声显示左心室室壁增厚,以心尖为著,心尖最大室壁厚度(maximal apical wall thickness, APWTmax)≥15 mm,将心尖与左心室基底段后壁厚度比值(apical∶basal ratio, ABR)≥1.5归为典型AHCM(T-AHCM)[4],APWTmax<15 mm但ABR>1归为早期AHCM(P-AHCM)[3];③冠状动脉造影或CTA除外冠心病;④心脏透声条件好;⑤合并或不合并高血压。排除标准: 图像质量差;严重瓣膜疾病;合并持续性心房颤动。另选44例年龄及性别与之匹配的单纯高血压患者作为对照组(HT组),男39例,女5例,年龄21~76岁,平均(58.5±10.5)岁,经门诊或住院期间诊断为高血压病,且超声心动图发现左心室壁增厚(左心室壁厚度>10 mm)。以 40名健康志愿者为正常对照组(NC组),男32名,女8名,年龄42~77岁,平均(57.2±6.9)岁,无高血压病史,心电图及超声心动图均无阳性发现。本研究经医院伦理委员会许可(闽医大附一伦理医技审[2015]127号),受检者均对研究内容知情并同意。
1.2 仪器与方法 采用Siemens sc2000彩色多普勒超声诊断仪,4V1c探头,频率2.0~4.0 MHz。嘱受检者左侧卧,平静呼吸。同步连接心电图,调节深度、增益与探头频率,清晰显示左心室及心尖部心肌与内膜后,分别采集3个心动周期的胸骨旁左心室长轴、心尖短轴切面及心尖四腔、五腔、两腔心切面动态图像并予存储。
1.3 图像分析
1.3.1 测量常规参数 根据2015美国超声心动图学会关于成人超声心动图心腔定量方法的建议[5],常规测量左心室基底段后壁厚度(left ventricle posterior wall thickness, LVPWT)、室间隔厚度(interventricular septal thickness, IVST)、左心室舒张末期容积(left ventricular end-diastole volume, LVEDV)及收缩末期容积(left ventricular end-systole volume, LVESV)、左心室射血分数(left ventricular ejection fraction, LVEF)、左心房容积(left atrial volume, LAV)、二尖瓣口血流频谱E峰和A峰、二尖瓣环侧壁及间隔舒张早期运动速度e1、e2并计算平均值e'及E/e'。左心房容积指数(left atrial volume index, LAVI)为左心房容积与体表面积(body surface area, BSA)的比值。
1.3.2 测量心尖厚度及顶角 在标准心尖四腔心及两腔心切面测量心尖厚度,取其APWTmax并计算ABR。参照CMR方法测量心尖顶角θap及△θap[6](图1),在四腔心切面上沿长轴方向将左心室分为基底段、中间段与心尖段,θap定义为自心尖内膜顶点至心尖段内膜中点(左心室1/6处)的连线间的夹角(图1)。分别于舒张末期和收缩末期避开肌小梁测量心尖顶角(θap-d, θap-s),计算收缩期心尖顶角变化率[△θap=(θap-d-θap-s)/θap-d]。
1.3.3 测量心尖射血速度 于五腔心切面将脉冲波多普勒取样容积分别置于心尖1/6处与左心室流出道上口(主动脉瓣环水平),获得心尖部和左心室流出道射血峰值速度(velocity in left ventricular outflow tract, VLVOT),见图2,测量3次取平均值,并计算速度指数(Vap/VLVOT)。
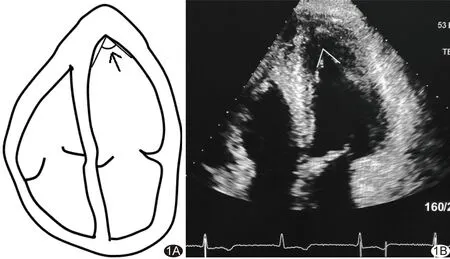
图1 θap测量图 A.示意图,在四腔心切面沿长轴方向将左心室分为基底段、中间段及心尖段,心尖顶角定义为自心尖内膜顶点至两侧心尖段内膜中点的连线间的夹角(箭); B.对应超声声像图(AHCM患者,男,60岁)
1.4 统计学分析 采用SPSS 20.0统计分析软件。计量资料以±s表示,多组计量资料比较采用单因素方差分析;以LSD或Dunnett检验进行组间两两比较。率的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 组间临床资料及心电图比较 51例AHCM,包括早期P-AHCM 21例(P-AHCM组), T-AHCM(T-AHCM组)30例,其中34例合并高血压但血压控制良好。51例心电图均表现为T波倒置(幅度≥0.05 mV),其中15例倒置幅度≥1.0 mV[巨负T波(giant negative T waves, GNT))。P-AHCM组21例均经冠状动脉造影或冠状动脉CTA除外冠心病(结果阴性或冠状动脉管腔狭窄程度≤50%)。各组患者性别、年龄及体表面积差异均无统计学意义(P均>0.05)。见表1。
2.2 组间常规超声参数比较 与NC组相比,P-AHCM组和T-AHCM组室壁厚度、LAVI及E/e'增高, e'减低(P均<0.05)。与HT组相比,P-AHCM和T-AHCM组LAVI增高(P均<0.05)。P-AHCM组LVEF略高于T-AHCM组及NC组(P均<0.05),但与HT组差异无统计学意义(P>0.05)。见表2。
2.3 组间心尖厚度、顶角比较 与NC组和HT组比较,P-AHCM和T-AHCM组θap-s减小,△θap显著增高(P均<0.001), 27例AHCM患者收缩期顶角为0°(包括P-AHCM组6例)。见表3。
2.4 组间心尖射血速度比较 与NC组比较,P-AHCM组和T-AHCM组Vap及Vap/VLVOT均增高(P均<0.001), T-AHCM组Vap更高;与HT组相比P-AHCM和T-AHCM组Vap增高,而Vap/VLVOT仅在T-AHCM组增高(P均<0.001)。见表3、图2。
2.5 重复性检验 分别随机选取20例AHCM患者和健康志愿者的图像,由2名拥有4年和5年相关诊断经验的主治医师在不知晓超声心动图、心电图等信息情况下独立测量心尖流速、舒张期和收缩期角度;数月后由其中1名医师重复测量上述指标。观察者间心尖流速、舒张期和收缩期角度差异分别为(8.31±4.62)%、(9.80±6.96)% 及(8.67±5.28)%,观察者内分别为(5.55±4.39)%、(5.62±2.42)%及(8.95±5.04)%。
3 讨论
本研究发现P-AHCM与T-AHCM患者均存在θap-d和θap-s缩小及△θap和Vap增高,表明AHCM早期阶段即已出现与典型AHCM类似的心尖角度及动力学改变。

表1 组间临床数据及心电图比较
注:与NC组比较,*:P<0.05;与HT组比较,#:P<0.05;与T-AHCM组比较,△:P<0.05
表2 组间常规超声心动图比较(±s)
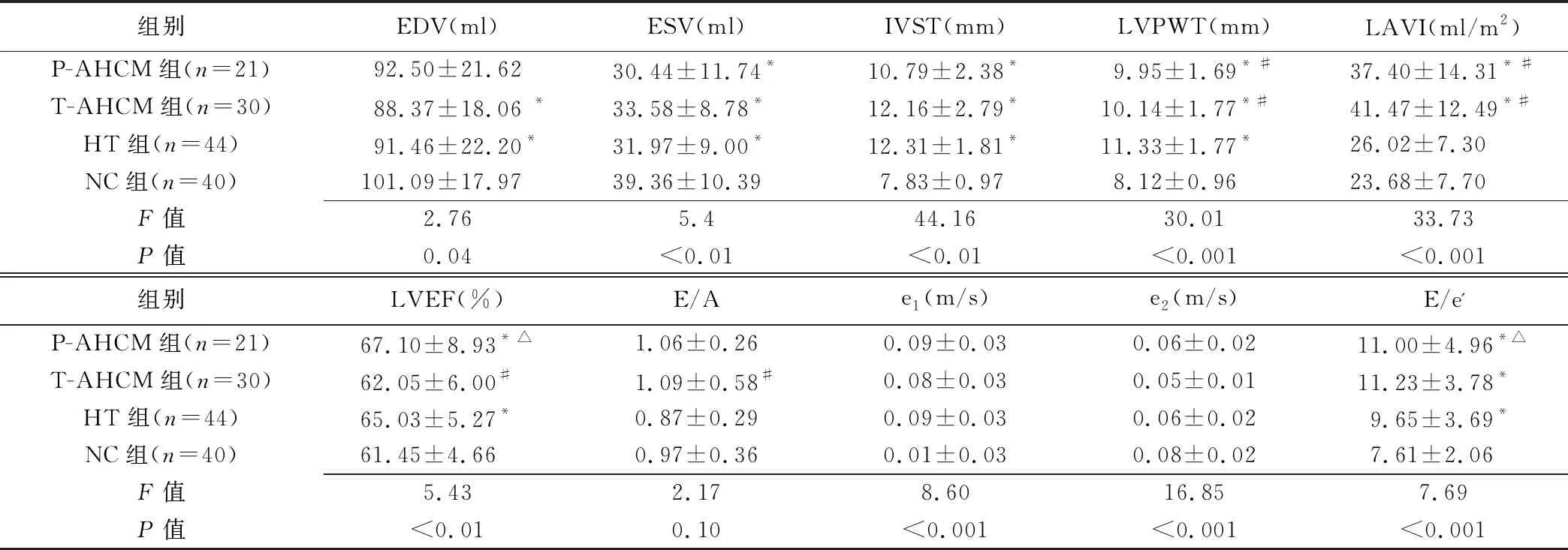
表2 组间常规超声心动图比较(±s)
组别EDV(ml)ESV(ml)IVST(mm)LVPWT(mm)LAVI(ml/m2)P-AHCM组(n=21) 92.50±21.6230.44±11.74*10.79±2.38*9.95±1.69*#37.40±14.31*#T-AHCM组(n=30)88.37±18.06 *33.58±8.78*12.16±2.79*10.14±1.77*#41.47±12.49*#HT组(n=44)91.46±22.20*31.97±9.00*12.31±1.81*11.33±1.77*26.02±7.30NC组(n=40)101.09±17.9739.36±10.397.83±0.978.12±0.9623.68±7.70F值2.765.444.1630.0133.73P值0.04<0.01<0.01<0.001<0.001组别LVEF(%)E/Ae1(m/s)e2(m/s)E/e'P-AHCM组(n=21) 67.10±8.93*△1.06±0.260.09±0.030.06±0.0211.00±4.96*△T-AHCM组(n=30)62.05±6.00#1.09±0.58#0.08±0.030.05±0.0111.23±3.78*HT组(n=44)65.03±5.27*0.87±0.290.09±0.030.06±0.029.65±3.69*NC组(n=40)61.45±4.660.97±0.360.01±0.030.08±0.027.61±2.06F值5.432.178.6016.857.69P值<0.010.10<0.001<0.001<0.001
注:与NC组比较,*:P<0.05; 与HT组比较,#:P<0.05;与T-AHCM组比较,△:P<0.05
表3 组间心尖厚度、顶角及射血速度比较(±s)

表3 组间心尖厚度、顶角及射血速度比较(±s)
组别APWTmax(mm)ABRθap-d (°)θap-s(°)P-AHCM组(n=21) 13.28±1.17*#△1.37±0.23*#△90.15±11.33*23.70±21.31*#T-AHCM组(n=30)18.16±1.59*#1.84±0.41*#78.87±12.41*#15.23±27.55 *#HT组(n=44)8.38±1.33*0.75±0.1196.70±10.97*69.50±14.08*NC组(n=40)5.97±0.610.74±0.07102.98±6.2686.30±8.91F值666.54184.2122.97109.99P值<0.001<0.001<0.001<0.001组别△θapVap (m/s)VLVOT(m/s)Vap/VLVOTP-AHCM组(n=21) 0.74±0.23*#0.49±0.25*#△1.07±0.22*0.48±0.27*T-AHCM组(n=30)0.82±0.31*#0.87±0.57*#1.16±0.24*0.77±0.51*#HT组(n=44)0.28±0.13*0.32±0.11*1.04±0.16*0.32±0.12NC组(n=40)0.16±0.080.25±0.060.90±0.140.28±0.07F值85.0932.912.1422.94P值<0.001<0.001<0.001<0.001
注:与NC组比较,*:P<0.05; 与HT组比较,#:P<0.05;与T-AHCM组比较,△:P<0.05
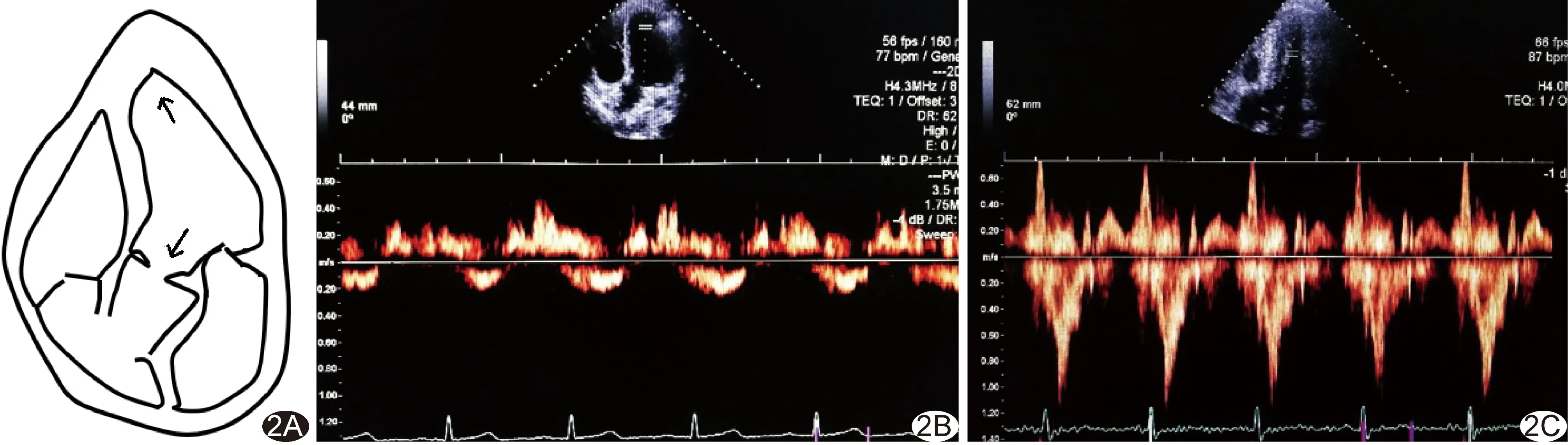
图2 Vap/VLVOT测量方法 A.示意图,在五腔心切面上将脉冲多谱勒取样位置分别置于左心室1/6处近心尖部及主动脉瓣环上左心室流出道(箭); B.正常对照者,男,60岁; C.AHCM患者,男,65岁,心尖射血速度明显高于B
WU等[6]用CMR发现AHCM早期阶段θap-d已小于正常(87.89°±13.26°比113.51°±11.3°), 提示θap可反映早期AHCM心尖形态变化。超声心动图是筛查AHCM最常用且便捷的方法,分辨率的提高令大部分病例心尖部心肌与心内膜的显示情况得到改善,从而使超声准确测量心尖角度成为可能。本研究应用超声观察发现P-AHCM组及T-AHCM组θap均较对照组明显减小,与WU等[6]的结果相似,提示超声测量θap亦可检出AHCM患者早期心尖部形态学改变。
除θap减小外,早期AHCM心尖动力如心尖部射血分数、应变等也已经发生变化[7-8]。本研究应用△θap和Vap评价AHCM患者心尖动力学特征,结果显示P-AHCM组及T-AHCM组△θap均显著高于NC组和HT组。为校正心率及血压对射血速度可能产生的影响,测量Vap时采用速度指数,即Vap/VLVOT。虽然HT组与P-AHCM组及T-AHCM组Vap均高于NC组,但Vap/VLVOT增高仅见于P-AHCM组和T-AHCM组,表明△θap和Vap/VLVOT也可用于评价AHCM甚至其早期阶段心尖动力学特征,推测可能是心尖部心肌高动力状态导致△θap和Vap/VLVOT增加,而AHCM患者基因突变抑制了肌球蛋白结合蛋白C的释放[9]。
本研究入选病例中部分合并高血压,参考KIM等[10]的研究方法分析合并高血压是否影响观察结果,发现HT组ABR及Vap/VLVOT均与NC组无明显差异,其θap虽略小于NC组,却远大于P-AHCM和T-AHCM组。HT组左心室肥厚不以心尖肥厚为主,且ABR≤0.9或者0.85[3,11],而本研究纳入的AHCM患者ABR均>1.0。以上结果提示AHCM患者心尖形态和动力学特点均不同于单纯高血压患者,本研究部分AHCM病例虽不除外合并HT,但未对研究结果产生明显影响。
综上所述,应用超声心动图获得θap及收缩期△θap、Vap可能有助于提高AHCM的检出率,尤其对于早期AHCM。但本研究中早期AHCM例数偏少,上述指标对早期检出AHCM的敏感性与特异性还需要加大样本量进一步验证。

