先天性肺囊腺瘤样畸形的产前超声诊断及预后判断
连细华 叶冯颖 吕国荣
先天性肺囊腺瘤样畸形(congenital cystic adenomatoid malformation,CCAM)是胎儿肺部囊性病变中最常见的一种。不同类型CCAM的合并症及预后有所不同,严重者可引起胎儿或新生儿死亡[1],因此产前诊断CCAM并判断预后尤为重要。目前对不同类型CCAM声像图特点及其预后的相关研究较少,本研究总结了产前超声诊断CCAM的声像图特点,并分析其预后,旨在为临床诊断该病及预测预后提供参考依据。
资料与方法
一、研究对象
回顾性分析2014年11月至2018年11月在我院行产前检查的CCAM胎儿46例,其中19例经引产后尸检证实,7例经产后手术证实,20例经产后CT或MRI证实。孕妇年龄19~34岁,平均(26.50±3.65)岁;胎龄20~38周,平均(26.81±4.54)周。入选标准:①单胎妊娠;②孕妇平素月经周期规律,身体健康,无吸烟史、嗜酒史、服药史及放射线接触史;③胎儿超声孕周与实际孕周相符;④产前超声示胎儿肺部发现异常回声并诊断为CCAM。排除标准:①多胎妊娠;②除CCAM以外的其他先天性肺部畸形;③超声成像质量不佳;④随访结果不全。本研究经我院医学伦理委员会批准,所有检查均征得孕妇同意并签署知情同意书。
二、仪器与方法
使用GE Voluson E 8彩色多普勒超声诊断仪,凸阵探头,频率2~5 MHz;3D容积探头,频率4~8 MHz。孕妇取仰卧位或侧卧位,先行常规产科超声检查,观察胎儿肺部有无异常肿块,若有则观察其数量、位置、大小、血供来源,再测量胎儿的头围、CCAM体积比(cystic adenomatoid malformation volume ratio,CVR)、胸廓横径、胸廓前后径、胸廓面积、胸围、肺体积、胸廓体积、肺体积与胸廓体积比值,所有的体积测量均采用三维超声虚拟器官计算机辅助分析(virtual organ computer-aided analysis,VOCAL)技术。根据CCAM的囊肿大小将其分型[2]:Ⅰ型,病灶内包含多个大囊肿,囊肿直径>2 cm;Ⅱ型,病灶内包含多个小囊肿,囊肿直径<2 cm;Ⅲ型,为微囊型病变,通常形成一个巨大的实性肿块。观察胎儿是否合并纵隔移位、羊水过多、水肿、浆膜腔积液及其他畸形,随访肿块体积变化情况及妊娠结局(引产还是活产)、产后情况(产后症状、体征、有无手术、药物干预)。所有病例均随访至引产或胎儿出生后6个月。
三、统计学处理
应用SPSS 17.0统计软件,行Kolmogorov-Smirnov检验数据是否符合正态分布,Levene检验数据方差齐性。计量资料以表示,组间比较采用单因素方差分析;计量资料以例表示,行χ2检验或Fisher精确概率法比较。P<0.05为差异有统计学意义。
结 果
一、CCAM胎儿的声像图表现
46例CCAM胎儿中,Ⅰ型9例(19.6%),声像图表现为多个较大无回声区,囊肿最大直径2.0~10.0 cm(图1A);Ⅱ型22例(47.8%),声像图表现为多个中等大小无回声或混合性回声,囊肿最大直径≥0.5 cm且<2.0 cm(图1B);Ⅲ型15例(32.6%),声像图表现为“实块型”中强回声,囊肿最大直径<0.5 cm(图1C)。CDFI显示所有类型病变内血管发自肺动脉(图1D)。
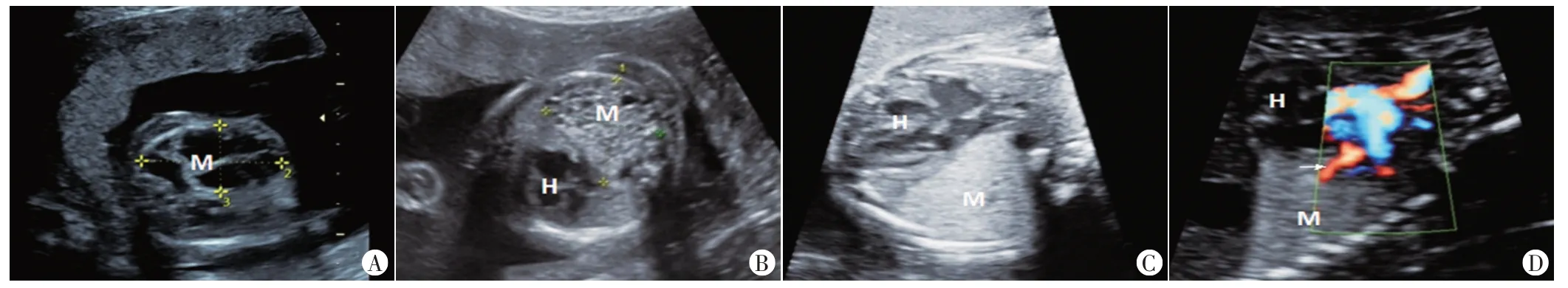
图1 不同类型CCAM胎儿声像图
二、不同类型CCAM的产前超声特征
不同类型CCAM产前超声特征见表1。Ⅰ、Ⅱ、Ⅲ型CCAM的CVR逐渐增大,肺体积与胸廓体积比值逐渐变小,差异均有统计学意义(均P<0.05),其余各指标之间比较,差异均无统计学意义。
三、不同类型CCAM与合并症的关系
在有无羊水过多、胎儿水肿或积液方面比较,Ⅲ型最多,Ⅰ型最少,差异均有统计学意义(均P<0.05);而在有无纵隔移位、合并其他畸形、随访体积变小方面比较,差异均无统计学意义。见表2。
四、胎儿不同类型CCAM与预后的关系
不同类型CCAM在妊娠结局比较,差异有统计学意义(P<0.05),在有无产后干预方面比较差异无统计学意义。见表3。
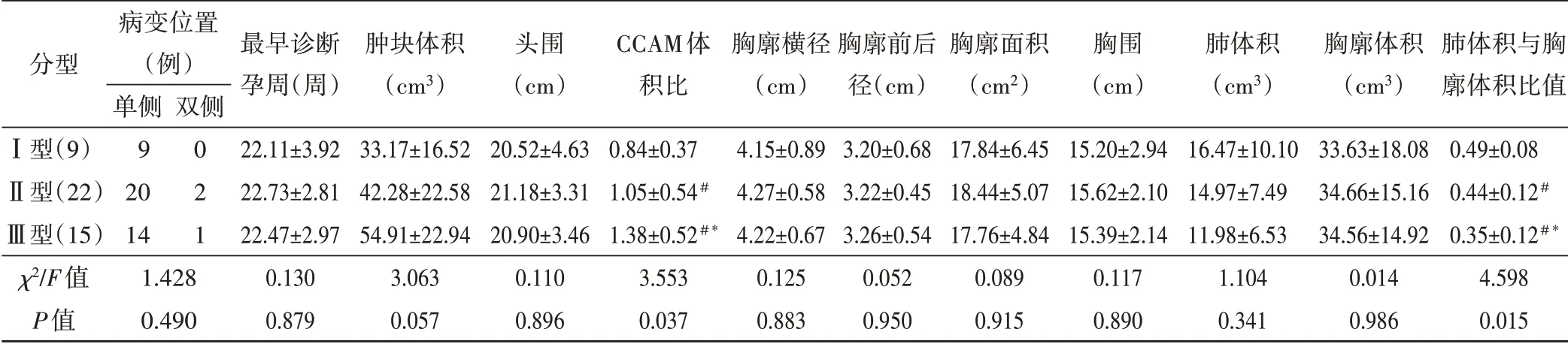
表1 不同类型CCAM胎儿的产前超声特征比较
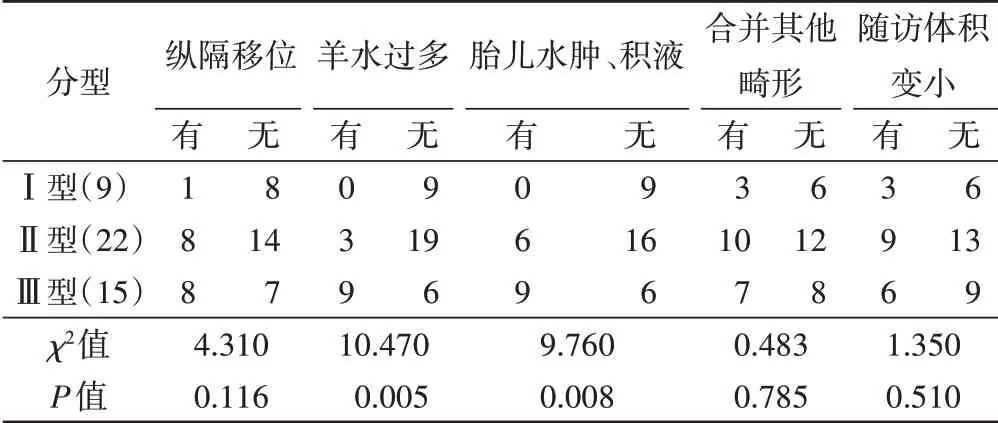
表2 不同类型CCAM合并症的分布情况 例
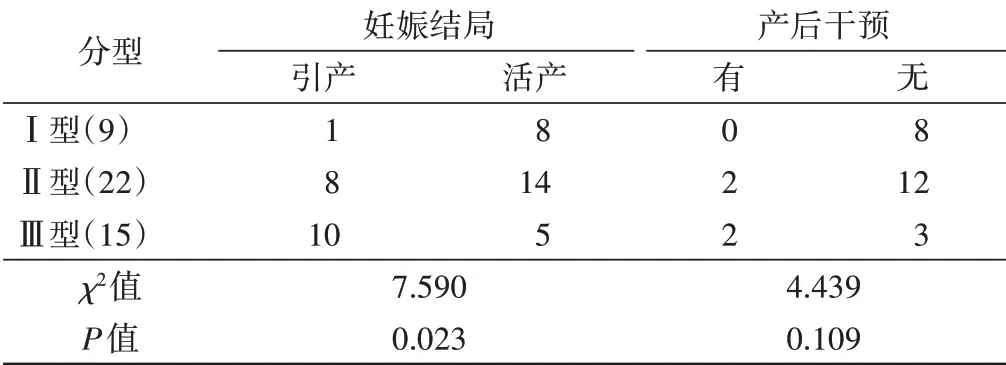
表3 不同类型CCAM与预后的关系 例
讨 论
CCAM是一种罕见的肺部畸形,通常累及一侧肺或一叶肺,其发生率约为1/35 000~1/25 000[3]。目前该病病因尚不明确,可能因终末细支气管的错构畸形或其在胚胎第7~15孕周发育停止所致。组织学上以支气管样气道异常增生、缺乏正常肺泡为特征,提示正常肺泡发育受阻[4-5]。CCAM产前超声主要表现为:胎儿单侧或双侧胸腔内见无回声、高回声或混合性回声,CDFI提示病变内血管发自肺动脉。本研究应用产前超声观察各类型CCAM的病变位置、最早诊断孕周、肿块体积、CVR,并测量胸廓指标[6],通过比较发现不同类型CCAM的CVR差异有统计学意义(P<0.05),其中Ⅲ型CVR最大,Ⅰ型CVR最小。分析其原因:Ⅰ、Ⅱ、Ⅲ型CCAM的肿块体积呈升高趋势,可能是由于不同类型CCAM的囊肿大小不一,较大的囊肿更容易被吸收,或由于囊肿更容易被正常发育的肺组织压迫变小等因素所致。而CVR为肿块体积与头围比值,本研究中不同类型CCAM胎儿头围比较差异无统计学意义,这可能是导致不同类型CCAM的CVR有所差异的主要原因。本研究还发现不同类型CCAM的肺体积与胸廓体积比值比较差异均有统计学意义(均P<0.05),这可能是因为Ⅰ、Ⅱ、Ⅲ型CCAM的肺体积逐渐减小,而胸廓体积在不同类型CCAM中无明显差异,从而导致肺体积与胸廓体积比值不断减小。由此可见,在鉴别不同类型的CCAM病变时,CVR、肺体积与胸廓体积比值较肿块体积、肺体积更加敏感、准确。
CCAM主要合并症有纵隔移位、羊水过多、胎儿水肿或浆膜腔积液及合并其他畸形等。本研究46例CCAM胎儿中,发生纵隔移位17例(17/46),不同类型间比较差异无统计学意义,原因可能为纵隔移位主要由肿块体积较大引起,而本研究中不同类型CCAM间肿块体积无明显差异。发生羊水过多12例(12/46),胎儿水肿或浆膜腔积液15例(15/46),不同类型CCAM间比较差异均有统计学意义(均P<0.05),Ⅲ型出现以上两种合并症的发生率最高(9/15),Ⅱ型次之,而Ⅰ型未发现有合并羊水过多、胎儿水肿或积液。分析其原因,Ⅲ型CCAM肿块体积相对Ⅰ、Ⅱ型更大,故CVR高,因此其压迫邻近的食管、心脏或静脉的可能性最大,从而更容易出现羊水过多、胎儿水肿和积液。研究[7-8]表明,CVR>1.6的CCAM胎儿90%以上会发生肺水肿,提示胎儿需进行密切的随访观察,以判断是否需要进行宫内干预。本研究中,15例CVR>1.6胎儿中,有13例发生羊水过多、胎儿水肿或浆膜腔积液,余2例中1例在孕22周检查时发现羊水过多,但后续随访中发现肿块体积逐渐变小,羊水量逐渐恢复正常,1例肿块位于肺中外带,对纵隔及纵隔器官影响较小,因此未产生相关合并症。本研究还发现1例CVR为1.25的胎儿合并羊水过多、水肿,原因为该患儿的肿块位于肺内带靠近食管、心脏处,可能对食管、心脏产生压迫,也可能是因为其孕周大,头围也相对较大,使得CVR相对减低。CCAM常合并心脏畸形、膈疝、肾脏畸形等,本研究结果发现不同类型CCAM发生畸形胎儿比较,差异无统计学意义,这可能与不同CCAM的胚胎发育过程相似,以及本研究纳入样本量较少相关。
研究[7-8]认为不同类型CCAM的预后不同,目前公认的观点为Ⅰ型预后较Ⅱ、Ⅲ型好,若合并胎儿水肿、腹水、双侧肺受累及羊水过多等则预后较差。由于以上多种不良因素及合并症影响,本研究19例孕妇选择引产,27例选择继续妊娠直至分娩。19例引产胎儿均经尸检证实为CCAM,其中12例合并胎儿水肿、积液,5例合并羊水过多,4例合并心脏畸形,2例发生纵隔移位。27例活产新生儿中,仅4例进行产后干预,包括2例新生儿出生后因呼吸急促进行辅助呼吸及相关药物治疗,1例因肿块较大致纵隔移位行手术治疗,1例出生后1个月因发热进行了相应处理;另外23例出生后未进行任何干预,也未出现任何不适。本研究不同类型CCAM胎儿在妊娠结局比较差异有统计学意义(P<0.05),其中Ⅲ型引产比例最高(10/15),而在产后干预上比较差异无统计学意义。由此可见,产前超声对判断预后及是否引产有决定性作用,可避免过度的引产,帮助制定合适的治疗计划[9]。但不能单凭超声分型来判断是否需行引产,应同时随访观察其合并症。
综上所述,CCAM具有典型的产前超声特征,不同类型CCAM的囊肿大小、体积比、肺体积与胸廓体积比值及合并症均有所差异;产前超声可根据其分型及合并症判断预后,其中Ⅲ型预后较Ⅰ型、Ⅱ型差。

