移动DR成像技术在重症及危重症COVID-19肺炎患者中的应用价值
罗毅,黄璐,赵延洁,丁敬龙,唐大中,夏黎明
自2019年12月以来,湖北省武汉市陆续出现了新型冠状病毒肺炎(Corona Virus Disease 2019,COVID-19,简称新冠肺炎)的病例报道,它由2019新型冠状病毒(2019 novel cornavirus,2019-nCoV)感染所致[1]。COVID-19是以肺部炎症性病变为主的疾病,传染性极强,临床表现与其他类型病毒性肺炎相似,通过飞沫、接触等方式传播,潜伏期1~14天,平均3~7天,以发热、乏力、干咳为主要临床表现,少数患者有鼻塞、流鼻涕和腹泻等症状[2]。COVID-19的首诊影像学检查主要以CT为主,但是部分重症及危重症患者病情严重,可快速进展为急性呼吸窘迫综合征、脓毒症休克、心肌损害、难以纠正的代谢性酸中毒和凝血功能障碍[3],甚至死亡。重症及危重症患者常常行气管插管、体外膜肺氧合(Extracorporeal Membrane Oxygenation,ECMO)、血液净化等治疗,往往不易去CT室检查,此时床旁DR检查无疑是观察肺部病灶的最佳手段,故需行床旁胸部摄片以评估病情严重程度的变化情况,以便为治疗方案的选择提供有效指导。本文回顾性分析经核酸检测确诊的89例重症及危重症新冠肺炎患者的移动DR资料,旨在探讨移动DR成像技术在重症及危重症COVID-19患者中的应用价值。
材料与方法
1.病例资料
回顾性分析89例2020年2月16日-2020年4月1日在同济医院中法新城院区确诊为重症或危重症COVID-19患者的病例资料,其中男49例,女40例,年龄24~95岁,中位年龄68岁;临床表现为发热69例(78%),咳嗽64例(72%),乏力21例(24%),腹泻9例(10%),肌肉酸痛8例(9%),发热伴咳嗽54例(61%)。根据国家卫生健康委员会下发的新型冠状病毒肺炎诊疗方案(试行第七版)[4]进行分型,重症患者20例,危重症患者69例。
2.检查方法
移动DR检查采用联影公司的uDR370i移动式数字化医用X射线摄影系统,患者尽量半卧位,不能配合者仰卧位,非投照部位用铅衣遮盖防护,遥控器曝光。移动DR曝光参数:管电压50~90 kV,管电流3~6 mA,摄影距离在80~120 cm之间,根据患者体型相应调整曝光参数,在获取最低辐射剂量的同时保证图像质量。摄片时将平板探测器放在患者背部,球管垂直对准探测器,光圈将患者胸部包全。曝光条件设置完毕,技师穿上防护铅衣,然后按下延迟曝光遥控开关,走到相对安全处,待曝光结束后查看图像,然后取出平板探测器,结束检查。
3.图像质量评价及标准
所有图像经uExceed R001 CXDI Control Software NE 2.16图像处理系统处理后上传至PACS,由两位具有5年以上诊断经验的医师和一位技师独立阅片,意见有分歧时通过协商达成一致。根据《全国放射科 QA、QC 学术研讨会纪要》中的标准将所摄胸片分成甲、乙、丙和废片4个等级:甲级,位置正确,图像清晰度良好,对比度理想,满足诊断需求;乙级,位置正确,图像相对清晰,对比度较好,基本满足诊断需求;丙级,位置较差,图像相对模糊,只可观察到解剖结果;废片,位置差,图像模糊,无法做出诊断[5]。
4.DR图像分析
由2位经验丰富的心胸组放射科医师单独阅片,意见不一致时经协商达成一致,并由第3位心胸组放射科医师审核。按照以下特征描述每例患者的移动DR图像表现:①病变形态:斑片、结节;②病变密度:磨玻璃、实变、混合;③病变数目:单发、多发(2个以上病灶)、弥漫(无法计数);④病变分布:双肺外带、肺门区、肺门区及外带;⑤累及肺野:左右各3个肺野(上、中、下)。
5.统计学分析
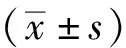
结 果
89例患者中包括重症20例(22%)和危重症69例(78%)。89例患者图像中甲级片(图1)79例(89%),乙级片(图2)7例(8%),丙级片3例(3%),无废片(表1)。
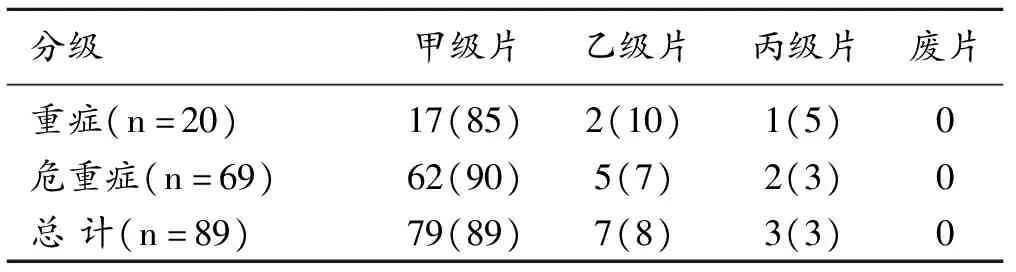
表1 重症及危重症COVID-19患者的移动DR图像质量分级 (%)
COVID-19患者的DR表现:斑片状影89例(100%);实变25例(28%),混合密度56例(63%),磨玻璃影8例(9%);单发2例(2%),多发36例(40%),弥漫分布51例(57%);病变位于双肺外带14例(16%),肺门区及外带75例(84%);病变累及1个肺野2例(2%),累及2~3个肺野9例(10%),累及4~6个肺野78例(88%,图3~6)。重症与危重症患者在病变数目、分布、累及肺野数量上差异有统计学意义(P值均<0.05,表2),在病变形态、密度上差异无统计学意义(P值均>0.05)。
讨 论
1.移动DR成像技术的应用价值
移动DR是一种利用非晶硅探测器接收X线,直接转换为数字图像的的成像技术[6,7],具有成像速度快、空间分辨率高、信噪比高、量子检出率高、直接输出等优点,有效提高了图像质量[8]。本组纳入图像质量评估的89例重症及危重症COVID-19病例中,甲级片79例(89%),乙级片7例(8%),丙级片3例(3%),无废片。为追求更加准确的影像诊断,需不断提高甲级片率,包括以下方法:①正确摆位,探测器包全肺部,X线垂直探测器射入;②安抚易闹、固定易动患者,减少运动伪影造成的废片;③针对患者的体型,在最佳辐射剂量范围内设置曝光参数,保证图像清晰、对比度好、信噪比高;④新冠肺炎患者往往合并少量胸腔积液,在患者配合条件下,半卧位摄片可提高其检出率。乙级片产生的主要原因是曝光条件不够,导致图像对比度稍欠佳,设置合理参数可解决。少数重症患者烦躁、易动,在曝光一瞬间身体移动,导致图像位置较差、稍模糊,多次拍摄依然如此,成为丙级片,其有效解决办法是在病情允许条件下,捆绑固定或注射安定,防止患者移动。移动DR床旁胸片成像速度快,可实现一次曝光即生成图像,若图像质量太差或未包全,可立即重新拍摄,杜绝了废片,可为临床医生及时提供可靠的影像资料。与CT相比,移动DR辐射剂量小,可采用遥控延迟曝光,减少了对医务人员和患者的辐射损伤,操作简单,移动方便,经济适用,资源丰富,可到病房床边做检查,降低风险,尤其适用于重症及危重症COVID-19患者。移动DR成像技术也有缺点:到病房做检查,防护措施不到位;曝光条件不足,图像重叠,容易漏诊;不能定量、定性诊断,需结合其他检查进一步确诊。
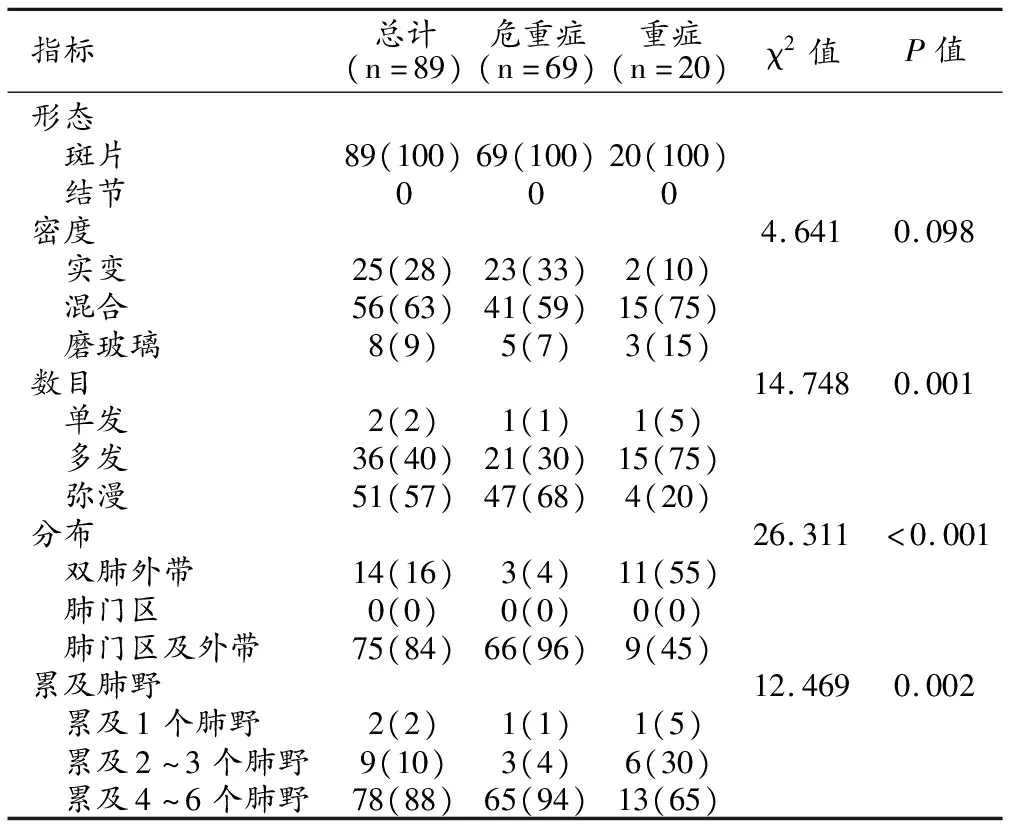
表2 重症与危重症COVID-19患者的移动DR表现 (%)
2.症及危重症COVID-19患者的移动DR影像学特征
重症及危重症COVID-19患者的移动DR影像表现具有多样性,其普遍性包括:多发斑片状模糊影,混合密度;常侵及4~6个外带肺野。重症COVID-19患者的移动DR影像表现特征为多发斑片状混合密度影,分布于双肺外带,常累及4~6个肺野,少数侵及肺门区及外带。危重症COVID-19患者的移动DR影像表现主要为弥漫分布的斑片状混合密度影,部分合并实变,分布于肺门区及外带,累及4~6个肺野。危重症COVID-19患者的病变范围更广,弥漫分布于肺门区及外带,一般累及4~6个肺野,病灶密度更高,病情更严重。
CT是COVID-19的首选影像学检查方法,其横轴面和三维重建图像可以清晰显示病灶的性质、密度和分布范围。移动DR图像空间分辨率较高,但密度分辨率不如CT,有图像重叠,细节显示稍欠缺,尤其是乙级片和丙级片图像容易导致误诊、漏诊;甲级片图像可显示COVID-19的性质是磨玻璃还是实性,病灶是新发还是纤维化,也可显示病灶侵犯的范围,为临床提供有效的影像资料。在国外考虑到辐射、医保问题,大量患者做DR检查;在中国行DR检查的新冠肺炎患者较少,本文可提供值得借鉴的DR表现。
综上所述,重症及危重症COVID-19患者病情危重,往往不易离开ICU病房去CT室检查,而移动DR成像技术简单方便,成像速度快,图像质量较好,可到病房床旁拍片,立即得到影像资料,及时评估患者病情,为治疗方案的调整和患者的成功救治争取时间,此时床旁DR检查无疑是观察肺部病灶的最佳手段,床旁DR的图像质量很重要。因此,移动DR成像技术对重症及危重症COVID-19患者的诊疗具有较高的临床应用价值。

