Tp-Te Tp-Tec及血清钾与术后室性心律异常的相关性
秦际德 高 飞
心脏瓣膜置换术是目前临床治疗心脏瓣膜病的有效术式,但手术风险较大,易引发术后早期室性心律异常,严重者出现心脏骤停、猝死[1]。T波峰-末间期(tpeak-tend interval,Tp-Te)即同导联心电图T波顶点至T波终末的时间间期,代表整个心脏最早复极完毕至最晚复极完毕的时间间期,是评估心室复极离散度(dispersion of ventricular repolarization,TDR)和室性心律异常的量化指标[2]。研究[3]表明,Tp-Te与恶性心律失常发生有关联,是预测急性心肌梗死患者近期预后的一项重要指标,但关于心脏瓣膜置换术患者术后室性心律异常的研究并不多。本研究对165例拟行心脏瓣膜置换术患者进行研究,旨在了解心脏瓣膜置换术患者术后发生室性心律异常与心电图参数等数据的相关性,为心脏瓣膜置换术后早期室性心律异常的预测和诊断提供理论基础,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2015年9月至2018年9月河南省商丘市第一人民医院收治的165例心脏瓣膜病患者的临床资料。纳入标准:①符合2008年更新的美国《心脏瓣膜病患者管理指南》中心脏病瓣膜病的诊断标准[4];②年龄18~75岁;③符合心脏瓣膜置换术指征;④无需接受急诊手术者;⑤自愿接受心脏瓣膜置换术。排除标准:①先天性心脏病;②合并房颤;③心室预激;④Tp-Te无法测量;⑤无法耐受心脏瓣膜置换术;⑥妊娠期、哺乳期妇女。165例患者中,男性79例,女性86例;平均年龄(61.54±6.22)岁;平均心胸比(0.68±0.15);心脏单瓣膜或双瓣膜置换术34例,二尖瓣单瓣膜置换术93例,二尖瓣+主动脉瓣置换术38例;平均主动脉阻断时间(71.39±13.77)min;平均体外循环时间(113.62±22.15)min。
1.2 分组 ①按纽约心脏病学会(New York Heart Association,NYHA)术前1 d心功能分级[5],将患者分为Ⅱ级组(35例)、Ⅲ级组(64例)、Ⅳ级组(66例)。Ⅱ级组男性16例,女性19例,平均年龄(61.23±6.07)岁;Ⅲ级组男性31例,女性33例,平均年龄(61.77±6.58)岁;Ⅳ级组男性32例,女性34例,平均年龄(61.48±6.33)岁。3组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。②根据主动脉阻断时间不同,将患者分为<60 min组(60例)、60~90 min组(68例)、>90 min组(37例)。<60 min组男性29例,女性31例,平均年龄(61.08±5.97)岁;60~90 min组男性33例,女性35例,平均年龄(61.83±6.92)岁;>90 min组男性17例,女性20例,平均年龄(61.75±6.36)岁。3组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。③根据术后48小时血清钾水平,将患者分为<3.5 mmol/L组(20例)、3.5~4.0 mmol/L组(44例)、>4.0 mmol/L组(101例)。<3.5 mmol/L组男性9例,女性11例,平均年龄(61.23±5.88)岁;3.5~4.0 mmol/L组男性21例,女性23例,平均年龄(61.94±6.73)岁;>4.0 mmol/L组男性49例,女性52例,平均年龄(61.43±6.26)岁。3组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。④根据患者术后48 h内是否发生室性心律异常(如室性颤动、室性心动过速等),将患者分为异常组(95例)和非异常组(70例)。异常组男性47例,女性48例,平均年龄(61.89±5.76)岁;非异常组男性32例,女性38例,平均年龄(62.42±6.59)岁。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.3 观察指标 ①心电图:使用自动分析心电图机(FCP-7101)采集所有患者术后48小时体表12导联同步心电图,确定Tp和Te,T波为双峰者取最高峰,低于1.5 mV时不测量,测量导联Tp-Te,取3个周期的平均值,经Bazwtt’s公式[6]获得经心率校正的波峰-末间期(Tp-Tec)。②血清钾水平:采集患者术后第48小时静脉血,离心后取上清液,用丙酮酸激酶法测定血清钾水平。③室性心律异常:记录术后48 h内室性心律异常发生率,包括室性颤动、室性心动过速、偶发室性早搏、频发室性早搏、室性二联律和三联律。

2 结果
2.1 不同心功能分级患者心电图、血清钾及室性心律异常发生率比较 Ⅱ、Ⅲ、Ⅳ级组Tp-Te、Tp-Tec及室性心律异常发生率比较,Ⅳ级组最高,Ⅲ级组次之,Ⅱ级组最低,组间比较差异有统计学意义(P<0.05);Ⅳ级组术后48小时血清钾水平低于Ⅱ、Ⅲ级组,Ⅲ级组低于Ⅱ级组,差异有统计学意义(P<0.05)。见表1。
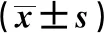
表1 不同心功能分级患者心电图、血清钾及室性心律异常发生率比较
注:Tp-Te为T波峰-末间期,Tp-Tec为校正的波峰-末间期;与Ⅱ级组比较,*P<0.05;与Ⅲ级组比较,#P<0.05
2.2 不同主动脉阻断时间患者心电图、血清钾及室性心律异常发生率比较 <60 min组、60~90 min组、>90 min组Tp-Te、Tp-Tec、室性心律异常发生率比较,>90 min组最高,60~90 min组次之,<60 min组最低;>90 min组术后48小时血清钾水平低于<60 min组、60~90 min组,60~90 min组术后48小时血清钾水平低于<60 min组,差异有统计学意义(P<0.05)。见表2。
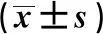
表2 不同主动脉阻断时间患者心电图、血清钾及室性心律异常发生率比较
注:Tp-Te为T波峰-末间期,Tp-Tec为校正的波峰-末间期;与<60 min组比较,*P<0.05;与60~90 min组比较,#P<0.05
2.3 不同血清钾水平患者心电图、室性心律异常发生率比较 <3.5 mmol/L组、3.5~4.0 mmol/L组、>4.0 mmol/L组Tp-Te、Tp-Tec及室性心律异常发生率比较,>4.0 mmol/L组最高,3.5~4.0 mmol/L组次之,<3.5 mmol/L组最低,差异有统计学意义(P<0.05)。见表3。
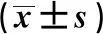
表3 不同血清钾水平患者心电图情况、室性心律异常发生率比较
注:Tp-Te为T波峰-末间期,Tp-Tec为校正的波峰-末间期;与>4.0 mmol/L组比较,*P<0.05;与3.5~4.0mmol/L组比较,#P<0.05
2.4 异常组和非异常组心电图参数、血清钾比较 异常组Tp-Te、Tp-Tec高于非异常组,血清钾水平低于非异常组,差异均有统计学意义(P<0.05)。见表4。
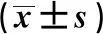
表4 异常组和非异常组心电图、血清钾情况比较
注:Tp-Te为T波峰-末间期,Tp-Tec为校正的波峰-末间期
2.5 Tp-Te、Tp-Tec与室性心律异常发生的相关性分析 Tp-Te、Tp-Tec与室性心律异常呈正相关(r=0.565、0.644,P<0.05)。见图1。

图1 Tp-Te、Tp-Tec与室性心律异常发生的相关性分析
注:A为Tp-Te与室性心律异常的相关性散点图,B为Tp-Tec与室性心律异常的相关性散点图
3 讨论
室性心律异常是心脏瓣膜置换术后最常见的严重并发症之一,很大程度上影响手术成功率和患者的生存期,术前心肺功能障碍、术中麻醉、心肌缺血,及术后缺氧、水电解质改变、药物的使用等都可引发室性心律异常[7]。尤其术前心功能较差或呼吸功能障碍者,易出现二氧化碳蓄积所致的低氧血症和酸中毒引起的心肌抑制,加上手术创伤、低血压、低血钾、低温、低心排综合征等,易造成致命性室性心律异常[8-9]。室性心律异常是心脏瓣膜置换术后早期死亡的主要原因,故Tp-Te间期对心脏瓣膜置换术后猝死风险的预测和评估极为重要,但国内对Tp-Te间期的研究多集中在其发生机制上,而对于心脏瓣膜置换术后患者Tp-Te心电图变化与室性心律异常相关性的研究较少[10]。
过往研究[10]发现,心肌细胞中的M细胞,动作电位曲线呈尖峰圆顶形,对各种药物和病理生理因素的反应性与心内膜、心外膜心肌不同。T波顶点与心外膜心肌细胞复极结束的时相始终相同,T波终末与M细胞复极结束的时相相同,而Tp-Te间期与心室相对不应期相对应,该期间内的心室肌电活动存在明显异步性,导致心室肌兴奋性从0%逐渐恢复到100%,此时若心肌间相对不应期增大,易引发早期后除极(early after depolarization,EAD)和延迟后除极(delayed after depolarization,DAD),导致室性心律异常[11]。
本研究结果显示,不同心功能、不同主动脉阻断时间、不同血清钾水平患者Tp-Te、Tp-Tec、室性心律异常发生率存在显著差异,说明心脏瓣膜置换术患者术后Tp-Te变化、室性心律异常发生率可能与患者术前心功能、术中主动脉阻断时间、术后血清钾水平有关,与邢杰等[13]的研究结果相似。此外,本研究中,异常组Tp-Te、Tp-Tec明显长于非异常组,说明Tp-Te心电图变化可能与患者术后早期室性心律异常有关,Spearman相关性分析发现两者呈正相关,与赵丽霞等[14]的研究结果一致。提示心脏瓣膜置换术后早期室性心律异常人群的心肌复极时间不均匀,Tp-Te间期延长,Tp-Te检测具有无创、简便等优点,临床中除术后密切监测患者Tp-Te间期变化外,术前应详尽做好心功能评估,术中尽量缩短体外循环时间,术后还应监测患者电解质紊乱等,以降低患者围术期猝死的风险[15]。
综上所述,心脏瓣膜置换术后患者Tp-Te心电图变化与室性心律异常呈正相关,可能还与患者术前心功能分级、术中主动脉阻断时间、术后低血钾有关,应加强患者围术期各项危险因素的监测。

