肺保护性通气策略在新生儿NRDS治疗中的应用
仝星,史小亮,王军焕
宝鸡高新人民医院儿科,陕西 宝鸡 721000
新生儿呼吸窘迫综合征(newborn respiratory distress syndrome,NRDS)也称之为新生儿肺透明膜病,多发生于早产儿。患儿表现为刚出生时哭声正常,但在12 h内会出现呼吸困难,随着时间的推移呼吸困难程度会逐渐加重,并伴随呼吸不规则、呼吸间歇性暂停、呻吟等;患儿的面部肤色也会因缺氧而呈现出青灰或灰白的状态,四肢的肌张力较低,且胸廓软组织在吸气时,胸骨下端、肋缘下会明显凹陷,肺呼吸音也会降低,吸气时可听到细微的肺部啰音[1]。此病属于自限性疾病,能存活3 d以上的患儿恢复概率较大,但在此阶段患儿如合并肺炎,则会进一步加重病情,因此临床病死率以出生后第2天最高。此病也存在症状较轻的情形,例如肺泡表面活性物缺乏量少,导致发病时间晚,一般可延迟24~48 h,且患儿呼吸困难程度轻,没有出现呻吟,通常情况下3~4 d即可好转。若新生儿呼吸窘迫综合征若得不到有效缓解,可能会引发呼吸衰竭,甚至死亡[2]。目前,临床对NRDS多采取传统的通气策略治疗,但由于传统通气模式呼吸机不能使患儿的血气值及肺泡扩张维持在正常的范围,效果并不明显。机械通气能在保护机体各重要脏器相关功能的前提下,以最小呼吸支持得到气体的适当交换,以减少并发症的出现[3]。有研究发现,肺保护通气策略的应用临床疗效显著[4]。本研究旨在探讨肺保护性通气策略在NRDS 治疗中的应用效果,为临床诊治提供理论依据。
1 资料与方法
1.1 一般资料 选取2018 年3 月至2019 年6 月宝鸡高新人民医院儿科收治的新生儿NRDS 患儿98例进行研究。纳入标准:①患儿经临床检查,结果确诊为新生儿呼吸窘迫综合征;②经胸片显示,患儿的肺部透亮度降低。排除标准:①存在遗传代谢性疾病的患儿;②合并先天性畸形的患儿;③其他合并症患儿。采用随机数表法分为观察组和对照组,每组49例。观察组患儿中男性23 例,女性26 例;平均胎龄(31.44±2.82)周,平均日龄(5.62±1.73)h,平均体质量(1 590±372)g。对照组患儿中男性25 例,女性24 例;平均胎龄(31.05±2.81)周,平均日龄(5.49±1.74)h,平均体质量(1 610±374)g。两组患儿的基线资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,患儿家属均知情并签署同意书。
1.2 方法 呼吸机均选取英国SLE5000 型,通气模式选择A/C。当动脉血二氧化碳分压>9.3 kPa,动脉血氧分压<6.7 kPa,氢离子浓度指数值<7.25,吸入氧气的浓度为0.6 时,机械已达到通气状态。对照组患儿给予传统传统通气策略治疗。患儿的血气值需维持在正常范围内,其中血氧分压值为50~70 mmHg(1 mmHg=0.133 kPa)、氢离子浓度指数值为7.30~7.45,动脉血二氧化碳分压值为50~60 mmHg。观察组患儿给予肺保护性通气策略治疗。具体步骤:(1)在24 h内,对NRDS患儿实施肺复张,实施前,先升高吸氧浓度至80%~100%,维持5 min;(2)将呼吸机的通气模式调整为持续气道正压,再慢慢升高呼气末正压通气直至7 cmH2O(1 cmH2O=0.098 kPa),并持续30 s;(3)然后将呼气末正压通气水平逐渐下调,直到模式恢复为A/C,确定肺泡处于最佳呼气末正压通气水平及开放状态的最低吸气压力,再进行小潮气量通气5~8 mL/kg,重复行肺复张的间隔时间为4~6 h;(4)需确保血气值维持正常范围内,其中血氧分压值为50~70 mmHg、氢离子浓度指数值大于7.25,动脉血二氧化碳分压值为30~50 mmHg。
1.3 观察指标 记录两组患儿的住院时间、上机及氧疗时间,比较两组患儿的呼吸机参数及动脉血血气指标变化,统计两组患儿的并发症发生率。
1.4 统计学方法 应用SPSS18.0 统计软件进行数据分析,计量资料以均数±标准差表示,组间比较采用t检验,计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿的住院时间、上机及氧疗时间比较 观察组患儿的住院时间、上机及氧疗时间均明显短于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组患儿的住院时间、上机及氧疗时间比较,d)
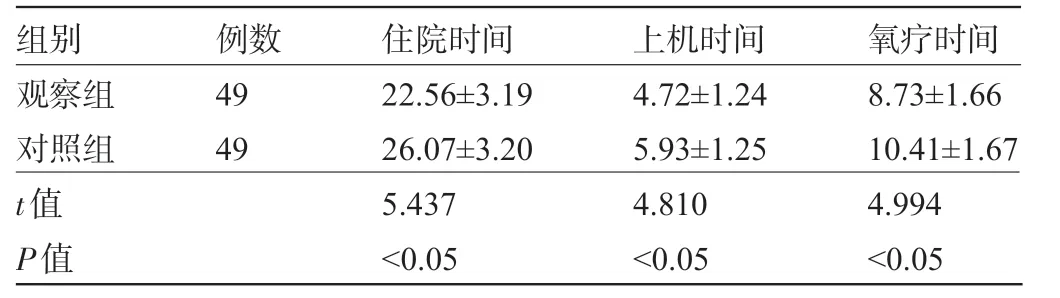
表1 两组患儿的住院时间、上机及氧疗时间比较,d)
组别 例数 住院时间 上机时间 氧疗时间观察组4922.56±3.194.72±1.248.73±1.66对照组4926.07±3.205.93±1.2510.41±1.67 t值5.4374.8104.994 P值 <0.05<0.05<0.05
2.2 两组患儿的呼吸机参数比较 两组患儿的吸气时间比较差异无统计学意义(P>0.05);观察组患儿的平均气道压、吸气峰压水平明显低于对照组,呼气末正压通气水平明显高于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患儿的呼吸机参数比较

表2 两组患儿的呼吸机参数比较
组别 例数 吸气时间 平均气道压 吸气峰压 呼气末正压通气(s)(cmH2O)(cmH2O)(cmH2O)观察组490.63±0.159.74±2.8824.25±2.316.11±0.74对照组490.69±0.1612.61±2.8726.59±2.324.82±0.75 t值1.9154.9415.0038.570 P值0.055<0.05<0.05<0.05
2.3 两组患儿的动脉血血气指标比较 两组患儿的血氧分压水平比较差异无统计学意义(P>0.05);观察组患儿的氢离子浓度指数明显低于对照组,动脉血二氧化碳分压水平明显高于对照组,差异均有统计学意义(P<0.05),见表3。
表3 两组患儿的动脉血血气指标比较

表3 两组患儿的动脉血血气指标比较
组别 例数 氢离子浓度 动脉血二氧化碳分压 血氧分压指数(mmHg)(mmHg)观察组497.29±0.1452.62±5.3363.11±4.27对照组497.41±0.1543.08±5.3464.20±4.26 t值4.0938.8511.265 P值 <0.05<0.050.205
2.4 两组患儿的并发症比较 观察组患儿的并发症总发生率为4.08%,明显低于对照组的20.41%,差异有统计学意义(χ2=6.077,P=0.013<0.05),见表4。
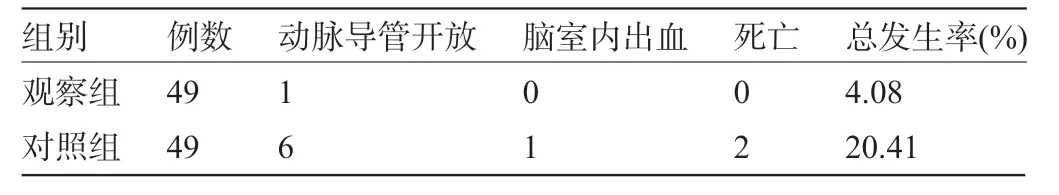
表4 两组患儿的并发症比较(例)
3 讨论
新生儿呼吸窘迫综合征是因肺泡表面活性物质的缺乏所引起的。临床症状表现为呻吟、呼吸困难,更有甚者会出现呼吸衰竭,威胁患儿的生命安全[5]。此病多发于低体质量儿或早产儿,胎龄越小发病概率越大,体质量越轻发病概率越高。而剖宫产儿、多胎、糖尿病母亲婴儿、宫内窒息的患儿发生呼吸窘迫综合征的情况也较高。患儿肺部内透明膜的形成是病变主要原因,故此病也称之为新生儿肺透明膜病[6-8]。为此,如何降低新生儿病死率、改善新生儿结局成为临床重点关注的问题。目前,临床主要采取传统的通气策略治疗新生儿呼吸窘迫综合征,但效果并不明显,且易引发一系列并发症。可能原因在于呼吸窘迫综合征患儿大多存在肺间质水肿及肺泡等病症,且传统通气模式呼吸机不能使患儿血气值及肺泡扩张保持在正常的范围[9-10]。
机械通气是通过机械装置来控制、改变或替代自主呼吸运动的通气方式。在呼吸机的帮助下,以保持气道的通畅、改善氧合及通气、避免机体二氧化碳蓄积和缺氧的发生,目的是避免集体过度呼吸引发呼吸功能衰歇,为基础疾病治疗提供条件[11]。随着经济水平的提高,医疗技术的逐渐发展,机械通气已成为临床新生儿呼吸窘迫综合征治疗的有效手段。机械通气有高频振荡通气或间歇正压通气等两种通气方式,在肺复张完成后,采取适当的呼气末压持续扩张,可使肺部在呼吸周期中稳定,并保持最佳肺容量[12-13]。以往治疗中,为防止气压伤的出现,机械通气时模式多选择压力限制。李建业等[14]研究指出,肺损伤的发生与机械模式的选择存在明显的关系,同时也会影响脑血流的自主调节。本研究结果显示:实施肺保护性通气策略进行治疗患儿的住院时间、上机及氧疗时间明显低于实施传统通气策略进行治疗的患儿。可能在于呼吸窘迫综合征患儿大都存在肺间质水肿和肺泡,易引发机体各种器官的功能障碍,应用传统通气策略会减少二氧化碳分压,加重患儿对呼吸机的依赖程度,使得住院时间、上机及氧疗时间明显延长[15-16]。
此外,本研究还对患儿的呼吸机参数、动脉血血气指标及并发症进行了分析,结果显示:实施肺保护性通气策略进行治疗患儿的平均气道压、吸气峰压、氢离子浓度指数水平均明显低于实施传统通气策略进行治疗的患儿,其呼气末正压通气、动脉血二氧化碳分压水平明显较高。进一步说明肺保护性通气策略不仅可以减少吸气压力,也不会对血氧分压及氧合造成影响。且实施肺保护性通气策略进行治疗的患有1例儿动脉导管开放,1例呼吸机相关性肺损伤,不良反应发生率为4.08%,明显低于实施传统通气策略进行治疗患儿的动脉导管开放6例,脑室内出血1例,呼吸机相关性肺损伤1例,死亡2例,不良反应发生率为20.41%。分析原因:呼吸窘迫综合征患儿的有效肺功能单位受肺间质水肿及肺泡的影响明显减少。且在潮气量通气模式下,实施肺复张,能快速恢复肺通气的均一性,避免肺泡的过度膨胀,保持肺部的开放状态,有利于气体的交换,减少不良反应情况的出现[17]。
综上所述,肺保护性通气策略能有效缩短NRDS患儿的住院时间、上机及氧疗时间,降低患儿呼吸机相关性肺损伤等不良反应的发生率,值得临床推广使用。

