拉贝洛尔片与硝苯地平缓释片对妊娠期高血压患者血压、血浆同型半胱氨酸水平及脐动脉血流动力学的影响:基于无创血流动力学监测的妊娠期高血压精准控压策略初探
王晓君,夏剑清,侯洁,张烈民,王平,苏勇,吴文娜,黄大健,徐丹,成慧娟,薛艳,徐志平,周晓阳
妊娠期高血压(pregnancy-induced hypertension,PIH)易进展为子痫前期,对孕产妇及围生儿威胁颇大,虽然目前基于心血管病发生风险的降压治疗策略具备循证医学证据,但轻、中度PIH患者降压治疗后胎儿是否获益尚无定论,且何时启动降压治疗及最佳血压控制目标仍存在较大分歧[1]。子宫胎盘缺血学说认为,导致PIH发病的关键部位可能在胎盘,而由于脐动脉连接胎盘和胎儿,因此脐动脉血流改善情况直接关系母婴预后[2],但笔者在临床实践中发现,仅合理控制血压并不能有效降低PIH患者子痫前期发生风险,所以控制PIH患者血压的同时如何最大限度地增加脐动脉血流直接关系到母婴结局,是内科、产科亟待解决的难题之一。
近几年来,关于对PIH患者胎儿血流动力学变化的研究报道较多见,但关于降压药物对脐动脉血流的影响及其与母婴结局的关系研究报道较少见。本研究旨在对比拉贝洛尔片与硝苯地平缓释片对PIH患者血压、血浆同型半胱氨酸(homocysteine,Hcy)水平、脐动脉血流动力学的影响,以初步探索基于无创血流动力学监测的PIH精准控压策略,最终达到最大限度地改善PIH患者母婴结局的目的,现报道如下。
1 资料与方法
1.1 PIH诊断标准 参照《中国高血压防治指南2010》[3]和《妊娠期高血压疾病诊治指南(2012版)》[4]:妊娠20周后出现收缩压(systolic blood pressure,SBP)≥140 mm Hg(1 mm Hg=0.133 kPa)和/或舒张压(diastolic blood pressure,DBP)≥90 mm Hg,并于分娩后12周恢复正常。
1.2 随机分组方法 采用SPSS 16.0统计学软件完全随机化设计分组法:首先将120例PIH患者按就诊顺序从1~120编号,启动SPSS 16.0统计学软件后在Syntax Editor窗口内编写完全随机设计分组程序,之后运行该程序并产生观察单位编号和随机数字,再将全部随机数字从小到大编排序号,按预先规定序号1~60进入A组,61~120进入B组。
1.3 一般资料 选取湖北省妇女儿童医院内科及武汉市中心医院新洲区分院内科门诊2015年6月—2019年3月收治的PIH患者120例,均未诉特殊不适,肝肾功能、血脂、血糖、电解质、凝血功能、心脏B超及眼底检查基本正常,妊娠前体健,根据上述随机分组方法分为A组和B组,每组60例;另选取同期在湖北省妇女儿童医院进行产检及分娩的健康孕妇60例作为对照组,血压均正常,且无器质性疾病、PIH病史及高血压家族史。三组受试者年龄、体质量、孕周、孕产次及A组与B组患者头昏/眼花、胸闷/气促、双下肢轻度凹陷性水肿、窦性心动过速、房性期前收缩、室性期前收缩、轻度贫血发生率和眼底动静脉比例(A:V)=1:2者所占比例比较,差异无统计学意义(P>0.05,见表1~2),具有可比性。本研究经湖北省妇女儿童医院及武汉市中心医院新洲区分院医学伦理委员会审核批准,所有受试者自愿参与本研究并签署知情同意书。
1.4 PIH患者排除标准 (1)白大衣性PIH、一过性PIH、重度子痫前期及子痫(包括妊娠期高血压急症);(2)原发性高血压病及各种继发性高血压;(3)心脏器质性病变、支气管哮喘等慢性呼吸道疾病、雷诺综合征或其他周围血管疾病、脑卒中、急性脑血管意外、颅内压增高、糖尿病、中重度贫血;(4)风湿性疾病、自身免疫性疾病、获得性免疫缺陷综合征(HIV)、恶性肿瘤;(5)肝肾疾病、甲状腺疾病、胃肠高动力状态或胃肠道梗阻、青光眼等;(6)心、脑、肺、肾、胎盘等靶器官功能障碍;(7)过敏体质(包括药物过敏)、入院前24 h内服用过降压药物及解痉药物;(8)经检查发现脐带结构异常、因脐动脉畸形或缺如等而影响脐动脉血流动力学指标检测;(9)因特殊原因不能按要求完成治疗及拒绝签署知情同意书。

表1 三组受试者一般资料比较Table 1 Comparison of general information in the three groups
1.5 治疗方法 本研究启动降压治疗的血压阈值为≥150/100 mm Hg[3]。A组患者口服盐酸拉贝洛尔片(商品名:迪赛诺,江苏迪赛诺制药有限公司生产,国药准字H32026120,规格:50 mg/片),100 mg/次,3次/d,餐后服用,治疗2周后血压控制不达标者改为100 mg/次,4次/d;B组口服硝苯地平缓释片(商品名:伲福达,青岛黄海制药有限责任公司生产,国药准字H10910052,规格:20 mg/片),20 mg/次,2次/d,餐后服用(吞服,勿嚼碎),治疗2周后血压控制不达标者改为30 mg/次,2次/d,药物不良反应明显、不能耐受或治疗4周后血压控制仍不达标者换用拉贝洛尔片。两组患者均连续治疗4周,分娩后继续服药;治疗期间每周复查血电解质、肝肾功能及凝血功能,并密切观察患者病情变化及药物不良反应发生情况。

表2 两组患者临床表现、心电图检查结果、轻度贫血发生情况及眼底A:V=1:2者所占比例比较〔n(%)〕Table 2 Comparison of clinical manifestations,ECG examination results,incidence of mild anemia and proportion of patients with A:V equal to 1:2 between A group and B group
1.6 观察指标
1.6.1 血压 参照《中国血压测量指南》(2011年版)[5]并遵循世界高血压联盟关于非侵入性血压测量的倡导[6],由专业医师采用固定的校正后的标准合格水银柱(台式)袖带血压计测量三组受试者入组次日及A组、B组患者治疗后座位、侧卧位(15°~30°)左、右上肢血压(座位与侧卧位测量间隔5 min),测量血压前注意嘱受试者排空膀胱并休息15 min,保持肌肉放松,自然呼吸,不屏气,情绪稳定;测量血压时注意保持受试者肱动脉与心脏处于同一水平面,血压计袖带置于上臂距肘部横纹上约3 cm,采用听诊法,以Korotkoff第1音为SBP,Korotkoff第5音或第4音(变音点)为DBP,同时测量心率,连续测量3次,每次间隔3 min,取非同日较接近的2次血压、心率的平均值。
1.6.2 血浆Hcy水平 采集三组受试者入组次日及A组、B组患者治疗后空腹(禁食10 h)肘正中静脉血8 ml,其中3 ml置于促凝管,5 ml置于抗凝管,并分别于室温下采用湘仪TDZ5-WS型离心机(2 000×g)离心5 min,采用酶比色法检测血浆Hcy水平,试剂盒由罗氏公司提供,并严格参照试剂盒说明书进行操作。
1.6.3 脐动脉血流动力学指标 在相同的测量条件下,由超声诊断科专业医生采用德国西门子ACUSON S2000ARFICT型彩色多普勒超声仪(探头频率5 MHz)检测三组受试者入组次日及A组、B组患者治疗后脐动脉收缩末期血流速度(systolic velocity,SV)、舒张末期血流速度(diastolic velocity,DV),计算S/D、时间平均流速(velocity mean,VM)、搏动指数(pulse index,PI)、阻力指数(resistant index,RI),其中S/D=SV/DV,VM=(SV+DV)/2,PI=(SV-DV)/VM,RI=(SV-DV)/ SV;检测时受试者取平卧位,经腹测量时将超声探头倾斜一定角度(将探头发出的入射束方向与血流方向之间的夹角控制在15°左右)以截取血管,获得满意频谱后停帧,各指标均测量3个以上心动周期并取平均值。
1.6.4 血压达标情况 比较A组、B组患者治疗2、3、4周血压达标率并分析血压未达标原因及治疗情况,以治疗后血压控制在 130~140/80~90 mm Hg 为达标[7-8]。
1.6.5 母婴结局 A组、B组患者治疗期间随访1次/周,分娩后随访1年,记录其母婴结局,包括轻度子痫前期及胎盘早剥发生情况、剖宫产情况、胎龄、新生儿出生体质量及Apgar评分。Apgar评分包括肌张力、心率、对外界刺激的反应、皮肤颜色、呼吸节律5项,每项0~2分,满分10分,以7~10分为正常,4~6分为轻度窒息,<4分为重度窒息。
1.6.6 药物不良反应发生情况 记录A组、B组患者治疗期间药物不良反应发生情况。
1.7 统计学方法 采用SPSS 16.0统计学软件进行数据分析,计数资料比较采用χ2检验或Fisher's确切概率法;符合正态分布的计量资料以(±s)表示,两组间比较采用两独立样本t检验,多组间比较采用单因素方差分析,组间两两比较采用q检验;入组次日血浆Hcy水平与PIH患者脐动脉血流动力学指标的相关性分析采用Pearson相关分析。以P<0.05为差异有统计学意义。
2 结果
2.1 血压、血浆Hcy水平、脐动脉血流动力学指标B组2例患者因药物不良反应不能耐受而未按规定完成4周治疗。三组受试者入组次日SBP、DBP、血浆Hcy水平及脐动脉S/D、VM、PI、RI比较,差异有统计学意义(P<0.01),其中A组、B组患者入组次日SBP、DBP、血浆Hcy水平及脐动脉S/D、PI、RI高于对照组,脐动脉VM慢于对照组,差异有统计学意义(P<0.01),而A组与B组患者入组次日SBP、DBP、血浆Hcy水平及脐动脉S/D、VM、PI、RI比较,差异无统计学意义(P>0.05);B组患者治疗后SBP、DBP、血浆Hcy水平及脐动脉S/D、PI、RI高于A组,脐动脉VM慢于A组,差异有统计学意义(P<0.05,见表3)。
2.2 相关性分析 Pearson相关分析结果显示,入组次日血浆Hcy水平与PIH患者脐动脉PI、RI、S/D呈正相关(r值分别为0.55、0.46、0.42,P<0.01),与脐动脉VM呈负相关(r=-0.38,P<0.01)。
2.3 血压达标情况
2.3.1 血压达标率 A组患者治疗2、3、4周血压达标率分别为96.7%(58/60)、100.0%(60/60)、100.0%(60/60);B组患者治疗2、3、4周血压达标率分别为95.0%(57/60)、98.3%(57/58)、100.0%(58/58)。A组与B组患者治疗2、3、4周血压达标率比较,差异无统计学意义(χ2值均为0,P值均为1.000)。
2.3.2 血压未达标原因及治疗情况 A组中2例治疗2周血压不达标患者增加拉贝洛尔片剂量后于治疗第3周达标;B组中3例治疗2周血压不达标患者中1例因心悸、面部潮红等不能耐受而换用拉贝洛尔片,1例增加硝苯地平缓释片剂量后因头痛、头昏不耐受而换用拉贝洛尔片,并均于治疗第3周血压达标,另1例增加硝苯地平缓释片剂量后于治疗第4周达标。
2.4 母婴结局 两组患者轻度子痫前期、胎盘早剥发生率比较,差异无统计学意义(P>0.05);B组患者中行剖宫产者所占比例高于A组,胎龄、新生儿出生体质量及Apgar评分低于A组,差异有统计学意义(P<0.05,见表4)。两组患者中行阴道分娩者均在预产期或近预产期分娩,部分患者借助宫颈COOK球囊置入、人工破膜、催产素催产等;两组患者分娩后2~11周血压逐渐恢复正常并开始减少药物剂量直至停药,分娩后随访1年血压、肾功能及尿蛋白均正常,母婴安康。
表3 三组受试者入组次日及A组与B组患者治疗后血压、血浆Hcy水平、脐动脉血流动力学指标比较( ±s)Table 3 Comparison of blood pressure,plasma Hcy level and hemodynamic index of umbilical artery in the three groups the day after grouping,between A group and B group after treatment
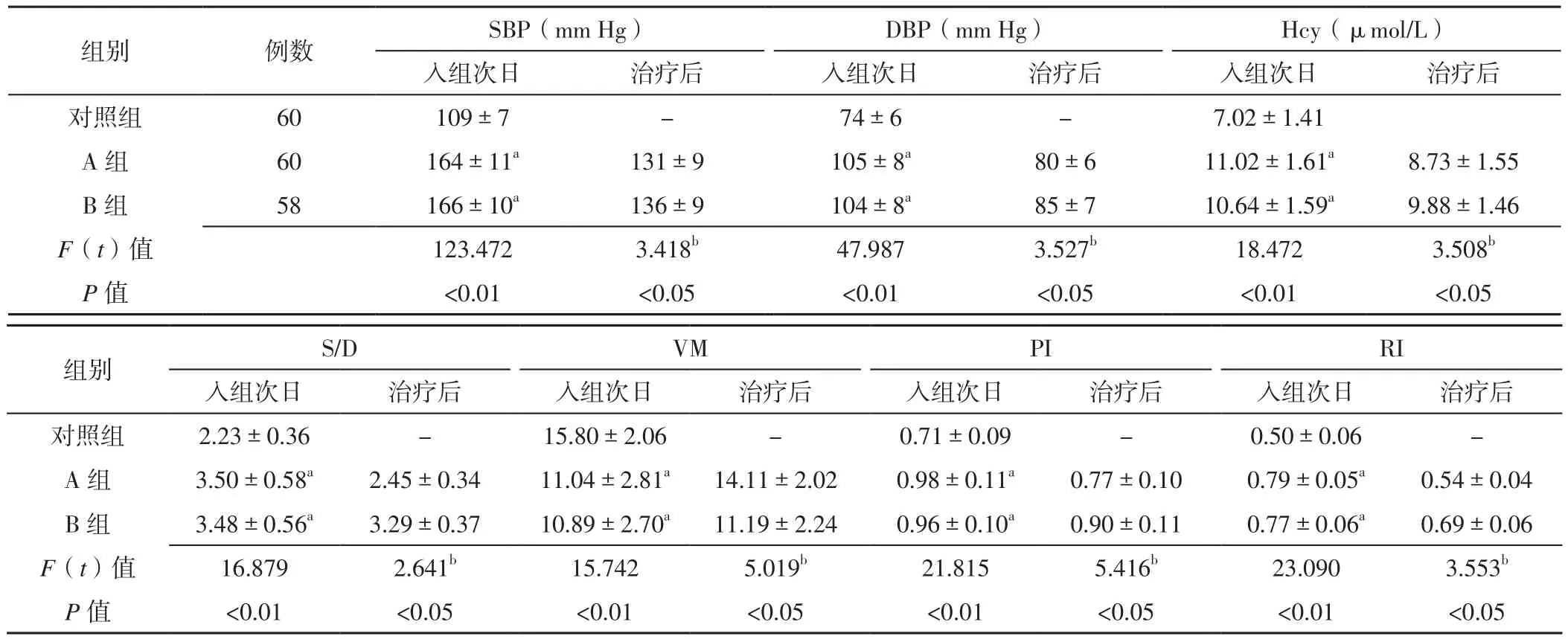
表3 三组受试者入组次日及A组与B组患者治疗后血压、血浆Hcy水平、脐动脉血流动力学指标比较( ±s)Table 3 Comparison of blood pressure,plasma Hcy level and hemodynamic index of umbilical artery in the three groups the day after grouping,between A group and B group after treatment
注:SBP=收缩压,DBP=舒张压,Hcy=同型半胱氨酸,S/D=收缩末期血流速度/舒张末期血流速度比值,VM=时间平均流速,PI=搏动指数,RI=阻力指数;与对照组比较,aP<0.01;b为t值;-为无此项数据
组别 例数 SBP(mm Hg) DBP(mm Hg) Hcy(μmol/L)入组次日 治疗后 入组次日 治疗后 入组次日 治疗后对照组 60 109±7 - 74±6 - 7.02±1.41 A 组 60 164±11a 131±9 105±8a 80±6 11.02±1.61a 8.73±1.55 B 组 58 166±10a 136±9 104±8a 85±7 10.64±1.59a 9.88±1.46 F(t)值 123.472 3.418b 47.987 3.527b 18.472 3.508b P 值 <0.01 <0.05 <0.01 <0.05 <0.01 <0.05组别 S/D VM PI RI入组次日 治疗后 入组次日 治疗后 入组次日 治疗后 入组次日 治疗后对照组 2.23±0.36 - 15.80±2.06 - 0.71±0.09 - 0.50±0.06 -A 组 3.50±0.58a 2.45±0.34 11.04±2.81a 14.11±2.02 0.98±0.11a 0.77±0.10 0.79±0.05a 0.54±0.04 B 组 3.48±0.56a 3.29±0.37 10.89±2.70a 11.19±2.24 0.96±0.10a 0.90±0.11 0.77±0.06a 0.69±0.06 F(t)值 16.879 2.641b 15.742 5.019b 21.815 5.416b 23.090 3.553b P 值 <0.01 <0.05 <0.01 <0.05 <0.01 <0.05 <0.01 <0.05
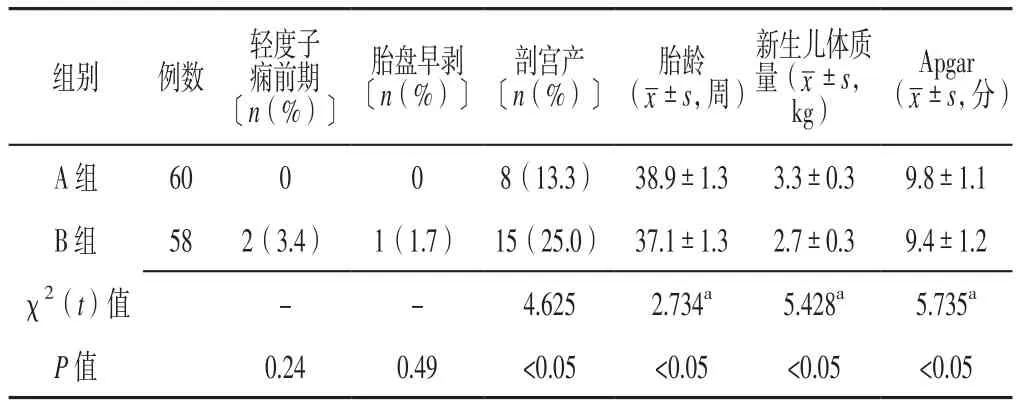
表4 A组与B组患者母婴结局比较Table 4 Comparison of maternal and child outcomes between the two groups
2.5 药物不良反应 A组患者治疗期间出现头晕(持续1~2 d自然缓解)2例,药物不良反应发生为3.3%(2/60);B组出现头晕伴小腿轻度水肿2例,小便量增多3例,头痛、头晕4例,心悸、面部潮红伴踝部轻度水肿6例,药物不良反应发生率为25.0%(12/60)。B组患者治疗期间药物不良反应发生率高于A组,差异有统计学意义(χ2=11.582,P<0.05)。
3 讨论
3.1 PIH的发病机制 包括子宫螺旋动脉、脐动脉、胎盘(床)动脉等在内的全身小动脉痉挛是PIH的主要病理改变,而PIH可导致胎盘血管数量减少、胎盘血流阻力增加、母婴血流动力学紊乱,进而影响胎盘功能及胎儿发育[9]。子宫胎盘缺血学说认为,导致PIH发病的关键部位可能在胎盘,胎盘组织缺血缺氧并激活氧化应激反应和炎性反应会进一步影响胎儿发育[2],而血管内皮激活及损伤是PIH发生、发展过程中的一个重要环节,可导致扩血管物质合成减少、缩血管物质合成增加,从而进一步加重母婴血流动力学异常并引发子痫前期等。此外,由于妊娠期内分泌及心理、精神变化等,孕妇自主神经调节功能受影响,可造成交感神经兴奋性增强,之后中枢神经兴奋并通过调控交感肾上腺能神经冲动频率而增加血管紧张度和血管阻力,进而导致血压增高,加之妊娠期雌激素分泌增多导致肝脏合成肾素底物增多并参与肾素-血管紧张素-醛固酮系统(RAAS)而发挥作用,其盐皮质激素样钠潴留作用可进一步导致血压增高、儿茶酚胺效应增强并增加交感神经活性,因此交感神经激活可能也是PIH的发病机制之一[10]。YUAN等[11]研究表明,妊娠晚期孕妇动脉弹性减低并可能参与PIH的发生、发展,与PIH有一定关系,这为妊娠后即进行血压管理并开展血流动力学监测提供了初步依据。
3.2 Hcy对PIH的影响 Hcy属含硫非必需氨基酸,是蛋氨酸代谢的中间产物,血浆Hcy水平>10 μmol/L时定义为高同型半胱氨酸血症,而高同型半胱氨酸血症是心血管疾病的独立危险因素之一[12]。本研究结果显示,A组、B组患者入组次日血浆Hcy水平高于对照组,而A组与B组患者入组次日血浆Hcy水平间无统计学差异,但B组患者治疗后血浆Hcy水平高于A组,表明PIH患者血浆Hcy水平升高,而与硝苯地平片缓释片相比,拉贝洛尔片可更有效地降低PIH患者血浆Hcy水平;本研究经Pearson相关分析发现,入组次日血浆Hcy水平与PIH患者脐动脉PI、RI、S/D呈正相关,与脐动脉VM呈负相关,提示血浆Hcy水平与PIH患者脐动脉血流动力学指标有关,血浆Hcy水平升高可能会对PIH患者胎儿血流产生不利并导致妊娠不良结局发生风险升高等。分析Hcy在PIH中的作用机制包括以下几个方面:(1)通过参与氧化应激反应而启动内皮及脂质过氧化,诱导细胞凋亡,抑制一氧化氮合成酶并导致内皮衍生松弛因子分泌减少,进而引起血管内皮结构损伤与功能紊乱,导致动脉壁弹性降低;(2)引起血管平滑肌细胞内Ca2+聚集及血管收缩,促进血管平滑肌增殖并导致血管平滑肌顺应性下降;(3)导致血小板黏附性、聚集性增高并诱导凝血酶的产生,进而引起动脉粥样硬化性血栓形成;(4)血浆Hcy水平升高者常伴有超敏C反应蛋白升高,存在一定系统性炎性反应。
3.3 PIH精准控压策略 本研究结果显示,A组、B组患者入组次日SBP、DBP及脐动脉S/D、PI、RI高于对照组,脐动脉VM慢于对照组,而A组与B组患者入组次日SBP、DBP及脐动脉S/D、VM、PI、RI间无统计学差异,但B组患者治疗后SBP、DBP及脐动脉S/D、PI、RI高于A组,脐动脉VM慢于A组,表明PIH患者存在脐动脉阻力增加、动脉壁弹性减退、子宫胎盘及脐血流灌注不足并直接影响胎儿血流[13],而与硝苯地平缓释片相比,拉贝洛尔片可更有效地降低PIH患者血压并改善脐动脉血流动力学指标。本研究结果还显示,A组与B组患者治疗2、3、4周血压达标率及轻度子痫前期、胎盘早剥发生率间无统计学差异,但B组患者中行剖宫产者所占比例高于A组,胎龄、新生儿出生体质量、Apgar评分低于A组,表明与硝苯地平缓释片相比,拉贝洛尔片可更有效地改善PIH患者母婴结局,分析其原因与拉贝洛尔片独特的作用机制有关。值得注意的是,A组与B组患者在血压达标情况下母婴结局存在一定差异,值得深入分析,笔者也以此切入点初步探索基于无创血流动力学监测的PIH精准控压策略。
3.3.1 拉贝洛尔片的作用机制 拉贝洛尔片对α1、β-肾上腺素受体具有选择性、竞争性拮抗作用,并可直接阻断中枢神经系统β-受体,通过降低交感神经张力而降压[14],减轻由儿茶酚胺持续增高而对机体代谢和心血管造成的损伤,抑制反射性心动过速,减慢心率,因此拉贝洛尔片具有独特的药理特性和降压作用。交感神经激活与儿茶酚胺活性增加是导致血压与心率同步升高的重要原因[15],而拉贝洛尔片可通过适当降低PIH患者心率(纠正贫血等引起的继发性心率增快)并可能减轻其血管剪切应力而协助降压[16],并可通过阻滞肾小球旁细胞β1-受体而抑制肾素分泌和RAAS、降低肾素及血管紧张素Ⅱ活性,还可通过阻断血管紧张素Ⅱ介导的细胞增殖及通过AT1受体刺激增加细胞凋亡而增加动脉顺应性,从而增加血管组织中心钠素、前列环素等舒血管物质含量,降低血液黏滞性,改善微循环并缓解高血压所致血管内皮损伤,最终发挥扩张外周血管、降低血管阻力等作用[14]。拉贝洛尔片降低PIH患者血浆Hcy水平的可能机制是:改善胎盘组织缺血缺氧同时减轻氧化应激反应和炎性反应,抑制细胞增殖及细胞凋亡,增加动脉顺应性,改善血管内皮功能和微循环,抑制血小板聚集。此外,拉贝洛尔片为脂溶性水杨酸氨衍生物,分子量小,口服后从肠道吸收迅速而完全,降压效果与剂量有关,一般口服剂量为50~150 mg,3~4次/d,剂量易于调整;约50%的拉贝洛尔片进入人体内后会与血浆蛋白结合,较易透过结构相似的血-脑脊液屏障和胎盘屏障,具有中枢神经系统β-受体阻滞作用并可促进胎肺成熟。有研究表明,拉贝洛尔片透过胎盘膜后可改善PIH所致绒毛间隙或绒毛微血管血流量减少及其造成的浓度差减少、弥散速度或弥散交换减慢[2],进而改善PIH患者胎儿血流量。
3.3.2 硝苯地平缓释片 硝苯地平缓释片属第二代非高度血管选择性双氢吡啶类Ca2+拮抗剂,分子量略高于拉贝洛尔片,口服吸收后在人体内血浆蛋白结合率达92%~98%,而这可能不利于其经过胎盘膜的运转。此外,硝苯地平缓释片不良反应较多且与剂量有关,因此不便于通过增加剂量而增强降压效果,或提高药物胎盘渗透性,改善PIH所致绒毛间隙或绒毛微血管血流量减少及其造成的浓度差减少、弥散速度或弥散交换减慢等。有研究表明,硝苯地平缓释片可反射性地兴奋交感神经并增强PIH患者已存在的交感神经兴奋性[1],进而造成胎盘脐血管对儿茶酚胺、Hcy等较全身血管系统更加敏感,加之利尿、排钠刺激RAAS而诱发负性钠平衡等,可能不利于PIH患者胎盘血流的改善,因此PIH患者应重视降压药物的选择[17]。章衍达等[18]研究表明,适当补充外源性叶酸有利于降低血浆Hcy,本研究结果证实血浆Hcy水平与PIH患者脐动脉血流动力学指标有关,因此适当补充外源性叶酸可能会有助于调节PIH患者胎儿血流动力学。
3.3.3 无创血流动力学监测 胎盘循环系统通过脐血管与胎儿血液循环相连,本研究采用彩色多普勒超声仪检测受试者脐动脉血流动力学指标,具有方便、实用、可重复、无创、测量准确等优势,而这可能会对基于无创血流动力学监测的PIH精准控压策略有所裨益[19-20]。需要指出的是,虽然本研究基于CHIPS研究[7-8]而将降压目标值定为130~140/80~90 mm Hg,但目前PIH患者最佳降压阈值及降压目标值仍未达成共识,需结合国情及临床实际开展针对PIH最佳降压阈值及降压目标值的多中心研究[21],以为更好地制定基于无创血流动力学监测的PIH精准控压策略提供帮助。此外,本研究B组患者虽经治疗后血压控制达标,但仍有2例患者出现轻度子痫前期且转剖宫产者比例较高,这意味着对于PIH患者来说,单纯控制血压还是不够的,在合理降压同时恢复胎儿正常血流动力学可能更有助于阻止靶器官损伤及母婴结局的改善[1]。在此,可借鉴美国高血压指南提倡的在拟孕阶段即纳入血压管理的理念,一旦妊娠即行无创血流动力学监测以更早地发现PIH并在鉴别高血压原因基础上监测血压变异性,避免简单的对症处理,选择合适的降压药物和正确的服药时间,实现基于无创血流动力学监测的PIH患者精准控压[22],最终使母婴获益最大化,最大限度地改善母婴预后并预防PIH患者分娩后新发动脉粥样硬化[23]。
综上所述,PIH患者血浆Hcy水平明显升高,脐动脉血流动力学指标异常;与硝苯地平片缓释片相比,拉贝洛尔片可更有效地降低PIH患者血压、血浆Hcy水平并改善脐动脉血流动力学指标、母婴结局,且安全性较高,应重视PIH患者降压药物的选择;血浆Hcy水平与PIH患者脐动脉血流动力学指标有关,PIH患者可适当补充外源性叶酸;PIH患者降压阈值定为≥150/100 mm Hg、降压目标值定为130~140/80~90 mm Hg可行,而基于无创血流动力学监测的PIH精准控压策略有助于最大限度地改善PIH患者母婴结局。鉴于PIH患者最佳降压阈值及降压目标值仍未达成共识,而本研究样本量较小、随访时间较短且PIH患者远期新发动脉粥样硬化情况尚未记录,因此本研究结果、结论仍存在一定局限性,而PIH患者的精准控压策略仍有待结合最新的血压管理理念、临床实际及大样本量多中心研究等进一步深入探讨。
作者贡献:王晓君、周晓阳进行文章的构思与设计,撰写论文,进行论文的修订,负责文章的质量控制及审校,对文章整体负责,监督管理;王晓君、夏剑清、侯洁、张烈民、周晓阳进行研究的实施与可行性分析、结果分析与解释;王晓君、王平、苏勇、吴文娜、黄大健、徐丹、成慧娟、薛艳、徐志平进行数据收集、整理、分析。
本文无利益冲突。

