程序性死亡配体1与肺癌患者临床病理特征及预后关系的Meta分析
陈丽娜,杨伟忠,孔雨曦
目前,肺癌是全球范围内发病率、病死率均较高的恶性肿瘤之一,其预后较差,5年生存率<15%[1]。据我国癌症中心发布的2015年统计数据显示,肺癌发病率位居全世界癌症首位[2]。肺癌常起病隐匿,患者确诊时多为中晚期,已失去根治性治疗时机,该阶段主要治疗措施为化疗或靶向治疗,但很多患者因存在癌细胞转移、对放化疗不敏感等而导致预后较差,病死率高达85%[3]。因此,寻找能有效改善肺癌患者预后、延长其生存时间的药物非常重要。免疫逃逸是肺癌进展的重要机制,其中T淋巴细胞在免疫逃逸过程中发挥着重要作用,而程序性死亡受体1(PD-1)与程序性死亡配体1(PD-L1)为负性调节T淋巴细胞的共刺激分子[4]。研究表明,PD-L1在肿瘤细胞中呈高表达[5],但其在肺癌细胞中的表达及其与临床病理特征的关系尚未明确,相关研究结果结论不一致[6]。本研究采用Meta分析方法,旨在评价PD-L1与肺癌患者临床病理特征及预后的关系,以期为寻找治疗肺癌的新药提供一定思路、依据。
1 资料与方法
1.1 文献检索策略 计算机检索PubMed、Web of Science,the Cochrane Library、中国生物医学文献数据库(CBM)、中国知网(CNKI)、万方数据知识服务平台及维普网等数据库,检索时间自数据库建立至2019年6月。中文检索词:肺癌,肺肿瘤,程序性死亡配体1,PD-L1;英文检索词:lung cancer,lung tumor,NSCLC,PD-L1。
1.2 文献纳入与排除标准
1.2.1 文献纳入标准 (1)研究类型:公开发表的对照研究,语种仅限中英文;(2)研究目的:PD-L1与肺癌临床病理特征及预后的关系;(3)结局指标:肺癌组织/细胞与正常组织/细胞中PD-L1阳性率、有无淋巴结转移患者肺癌组织/细胞中PD-L1阳性率、不同病理类型患者肺癌组织/细胞中PD-L1阳性率、不同TNM分期患者肺癌组织/细胞中PD-L1阳性率、PD-L1阳性与阴性患者生存率。
1.2.2 文献排除标准 (1)重复文献;(2)动物实验、会议摘要及综述;(3)无法获取相关数据的文献。
1.3 文献筛选及数据提取 由两名研究员严格按照文献纳入与排除标准独立完成文献筛选、数据提取并交叉核对,如遇分歧则讨论决定;数据提取内容包括第一作者、发表年份、国家、例数、年龄、ICH评估方法、PD-L1阳性率、有无正常肺组织对照、随访时间及结局指标等。
1.4 文献质量评估 由两名研究员采用纽卡斯尔-渥太华量表(NOS)独立评价文献质量,该量表主要包括对象选择、可比性、结局和暴露3个方面,满分9分,以NOS评分≥6分定义为高质量文献。
1.5 统计学方法 采用RevMan 5.3统计学软件进行Meta分析,计数资料以OR及其95%CI进行描述,生存率以HR及其95%CI进行描述。各文献间统计学异质性分析采用I2检验,以P>0.1且I2<50%为各文献间无统计学异质性,采用固定效应模型进行Meta分析;以P≤0.1且I2≥50%为各文献间有统计学异质性,采用随机效应模型进行Meta分析;采用Egger's检验分析文献发表偏倚。以P<0.05为差异有统计学意义。
2 结果
2.1 文献检索结果 初步检索文献1 378篇,根据文献纳入与排除标准最终纳入9篇文献[6-14]进行合并分析,共包括1 863例患者,文献筛选流程见图1。
2.2 纳入文献的基本特征及质量评价 9篇文献均为回顾性研究,其中 6篇[7-12]来自中国、2篇[6,13]来自日本、1篇[14]来自韩国;除文献[6]之外的文献均为高质量文献。纳入文献的基本特征及质量评估结果见表1。
2.3 Meta分析结果
2.3.1 肺癌组织/细胞与正常组织/细胞中PD-L1阳性率比较 5篇文献[7-11]比较了肺癌组织/细胞与正常组织/细胞中PD-L1阳性率,各文献间有统计学异质性(I2=55%,P=0.06),采用随机效应模型进行Meta分析,结果显示,肺癌组织/细胞中PD-L1阳性率高于正常组织/细胞,差异有统计学意义〔OR=13.91,95%CI(3.62,53.38),P=0.000 1,见图2〕。
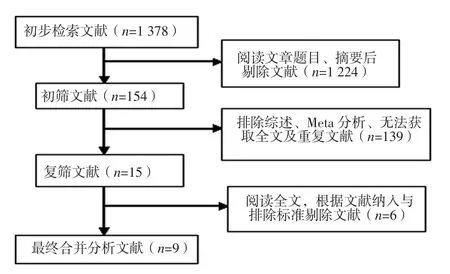
图1 文献筛选流程Figure 1 Literature screening process
2.3.2 有无淋巴结转移患者肺癌组织/细胞中PD-L1阳性率比较 4篇文献[7-10]比较了有无淋巴结转移患者肺癌组织/细胞中PD-L1阳性率,各文献间无统计学异质性(I2=22%,P=0.28),采用固定效应模型进行Meta分析,结果显示,有淋巴结转移患者肺癌组织/细胞中PD-L1阳性率高于无淋巴结转移患者,差异有统计学意义〔OR=2.73,95%CI(1.59,4.66),P=0.000 3,见图3〕。
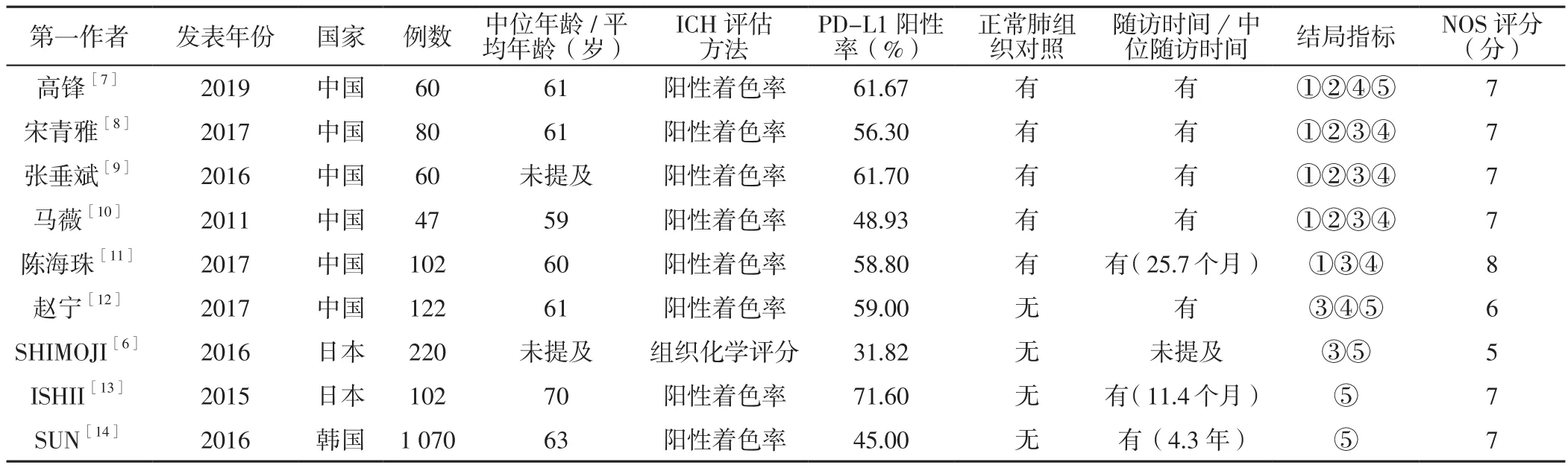
表1 纳入文献的基本特征及质量评价Table 1 Basic features and quality assessment of the involved literatures
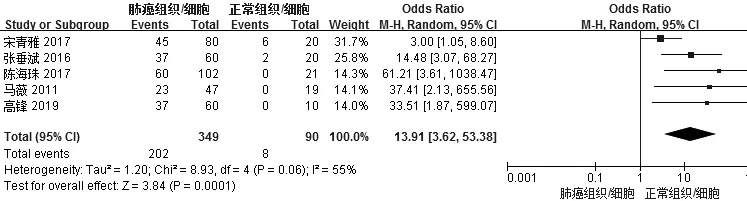
图2 肺癌组织/细胞与正常组织/细胞中PD-L1阳性率比较的森林图Figure 2 Forest plot for comparison of positive rate of PD-L1 between lung cancer tissues/cells and normal tissues/cells
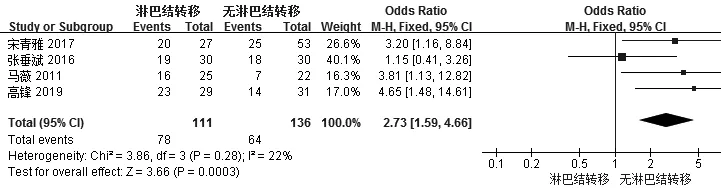
图3 有无淋巴结转移的肺癌组织/细胞中PD-L1阳性率比较的森林图Figure 3 Forest plot for comparison of positive rate of PD-L1 in lung cancer tissues/cells in patients with lymphatic metastasis or not

图4 腺癌与鳞癌患者肺癌组织/细胞中PD-L1阳性率比较的森林图Figure 4 Forest plot for comparison of positive rate of PD-L1 in lung cancer tissues/cells between patients with adenocarcinoma and squamous carcinoma

图5 不同TNM分期患者肺癌组织/细胞中PD-L1阳性率比较的森林图Figure 5 Forest plot for comparison of positive rate of PD-L1 in lung cancer tissues/cells in patients with different TNM stages
2.3.3 腺癌与鳞癌患者肺癌组织/细胞中PD-L1阳性率比较 6篇文献[6,8,10-12]比较了腺癌与鳞癌组织/细胞中PD-L1阳性率,各文献有统计学异质性(I2=81%,P<0.000 1),采用随机效应模型进行Meta分析,结果显示,鳞癌患者肺癌组织/细胞中PD-L1阳性率高于腺癌患者,差异有统计学意义〔OR=0.70,95%CI(0.50,0.98),P=0.04,见图 4〕。
2.3.4 不同TNM分期患者肺癌组织/细胞中PD-L1阳性率比较 7篇文献[7-12,14]比较了不同TNM分期患者肺癌组织/细胞中PD-L1阳性率,各文献间无统计学异质性(I2=42%,P=0.11),采用固定效应模型进行Meta分析,结果显示,TNM分期Ⅲ+Ⅳ期患者肺癌组织/细胞中PD-L1阳性率高于TNM分期Ⅰ+Ⅱ期患者,差异有统计学意义〔OR=2.24,95%CI(1.79,2.81),P<0.000 01,见图 5〕。
2.3.5 PD-L1阳性、阴性患者生存率比较 5篇文献[6-7,12-14]比较了PD-L1阳性、阴性患者生存率,各文献间有统计学异质性(I2=81%,P=0.000 3),采用随机效应模型进行Meta分析,结果显示,PD-L1阳性、阴性患者生存率比较,差异无统计学意义〔HR=0.74,95%CI(0.39,1.42),P=0.37,见图6〕。
2.4 发表偏倚 Egger's检验结果显示,报道PD-L1阳性、阴性患者生存率的文献无发表偏移(t=1.679,P=0.097)。
3 讨论
近年来随着医学发展,肺癌治疗取得重大进展,但其病死率仍然较高,主要原因为部分患者对化疗不敏感,而靶向治疗又仅对部分遗传异常患者敏感,因此寻找治疗肺癌的新药仍迫在眉睫[15]。PD-L1是PD-1的主要配体,可表达于细胞表面,并在多种癌细胞(如乳腺癌、卵巢癌、结直肠癌、胃癌、肺癌等)中呈高表达。既往研究表明,PD-L1在肿瘤细胞免疫逃逸过程中具有重要作用:PD-L1与PD-1结合具有免疫应答负调控作用,可经过一系列反应抑制T淋巴细胞增殖、细胞因子分泌,诱导抗原特异性T淋巴细胞凋亡,使癌细胞在宿主免疫监视中逃脱,进而促进癌细胞转移[16]。目前,通过阻断PD-1/PD-Ll途径的抗体抑制剂已用于治疗不同类型肿瘤患者,如抗PD-1抗体帕姆单抗治疗晚期恶性黑色素瘤[17-18]。因此,PD-1/PD-Ll抑制剂可能成为治疗肺癌的一种新的选择[19]。

图6 PD-L1阳性、阴性患者生存率比较的森林图Figure 6 Forest plot for comparison of survival rate between patients with positive and negative expression of PD-L1
本Meta分析共纳入9篇文献,包括1 863例患者,结果显示,肺癌组织/细胞中PD-L1阳性率高于正常组织/细胞,有淋巴结转患者肺癌组织/细胞中PD-L1阳性率高于无淋巴结转移患者,鳞癌组织/细胞中PD-L1阳性率高于腺癌;TNM分期Ⅲ+Ⅳ期患者肺癌组织/细胞中PD-L1阳性率高于TNM分期Ⅰ+Ⅱ期患者;但PD-L1阳性、阴性患者生存率间无统计学差异,提示PD-L1与肺癌患者淋巴结转移、病理类型、TNM分期关系密切,与肺癌患者预后无明显相关性。本次Meta分析仍存在以下不足:(1)9篇文献均为回顾性研究,可能存在混杂因素;(2)本次Meta分析共纳入1 863例患者,样本量较小;(3)9篇文献中5篇文献[6,10-13]研究的是肺癌细胞中PD-L1表达情况,3篇文献[7-9,14]研究的是肺癌组织中PD-L1表达情况;(4)9篇文献中仅1篇文献[13]的研究对象是小细胞肺癌,其他8篇文献[6-12,14]的研究对象均为非小细胞肺癌;(5)9篇文献研究肺癌患者无进展生存率较少,故未分析PD-L1与肺癌患者无进展生存率的关系。
综上所述,PD-L1与肺癌患者淋巴结转移、病理类型、TNM分期关系密切,但其与肺癌患者预后无明显相关性,而鉴于本Meta分析存在一定的局限性,结果结论仍需更多前瞻性、大样本量高质量文献进一步证实。
作者贡献:陈丽娜、孔雨曦进行文章的构思与设计,数据的收集、整理、分析;陈丽娜、杨伟忠、孔雨曦进行结果分析与解释;陈丽娜撰写论文,并对文章整体负责,监督管理;陈丽娜、杨伟忠负责文章的质量控制及审校。
本文无利益冲突。

