2013至2017年北京市大兴区户籍新生儿死亡情况分析
刘广美,王奇娟,康洪霞,刘秋明,李京佳
(北京市大兴区妇幼保健院,北京 大兴 102600)
新生儿的生存和健康是联合国确立的2015年后全球可持续发展目标的重要内容[1]。2014年7月,世界卫生组织、联合国儿童基金会联合发布《每个新生儿:终结可预防死亡的行动计划》,提出了到2035年消除可预防的新生儿死亡这一重要目标[2]。我国新生儿死亡问题相对较突出,被世界卫生组织列为新生儿死亡占5岁以下儿童死亡比例超过40%的优先干预国家之一[3]。本研究分析北京市大兴区2013至2017年新生儿死亡率(neonatal mortality rate,NMR)及构成情况,了解近年新生儿死亡状况,为进一步降低NMR提供依据。
1资料和方法
1.1资料来源
资料来源于北京市大兴区5岁以下儿童生命监测工作及相关妇幼卫生统计报表。本研究采用数据包括2013年10月1日至2017年9月30日大兴区户籍人口中新生儿死亡数、死因分类及同期活产数,其中儿童死因诊断和分类依据《北京市5岁以下儿童生命监测方案》。早期新生儿为出生后7天内的新生儿,晚期新生儿为出生后7至28天内的新生儿。极早产儿指胎龄在28~<32周的早产儿,中期早产儿指胎龄在32~<34周的早产儿,晚期早产儿指胎龄在34~<37周的早产儿。新生儿死亡指妊娠满28周,娩出后有心跳、呼吸、脐带搏动、 随意肌收缩4项生命指标之一,而后死亡的新生儿。
1.2统计学方法
采用Excel 2010进行数据录入和整理,应用SPSS 19.0进行数据分析。计数资料采用频数和比表示,组间比较采用χ2检验。使用卡方趋势检验分析相关指标的逐年变化趋势。以P<0.05为差异有统计学意义。
2结果
2.1新生儿死亡基本情况
2013至2017年大兴区户籍累计活产数46 848例,新生儿死亡75例,医院死亡的有52例,其中三甲医院48例,二甲医院4例,途中死亡11例,在家死亡12例。
2013至2017年NMR1.60‰,其中2016年NMR最高为2.18‰,2017年最低为1.33‰。不同年份NMR的差异无统计学意义(χ2=1.623,P=0.805),也无下降趋势(χ2=0.191,P=0.662)。
从儿童死亡率的比例关系看,五年间大兴区累计户籍婴儿死亡98例,5岁以下儿童死亡134例,新生儿死亡占婴儿死亡的76.53%,占5岁以下儿童死亡的55.97%。各年份具体情况见表1。

表1 2013—2017年大兴区户籍新生儿死亡基本情况
2.2新生儿死亡的性别差异
从性别构成看,2013至2017年75例户籍新生儿死亡中,男性47例,占62.67%,女性28例,占37.33%。各年份性别构成情况见表2。
从性别死亡率看,2013至2017年大兴区户籍男性NMR为1.95‰,女性NMR为1.23‰,各年份及合计男性NMR均高于女性NMR,但均没有统计学意义(表2)。男性NMR2016年最高为2.44‰,2015年最低为1.53‰,不同年份差异无统计学意义(χ2=1.498,P=0.827),也无下降趋势(χ2=0.132,P=0.716)。女性NMR2016年最高为1.48‰,2017年最低为0.96‰,不同年份差异无统计学意义(χ2=0.762,P=0.944),也无下降趋势(χ2=0.052,P=0.820)。
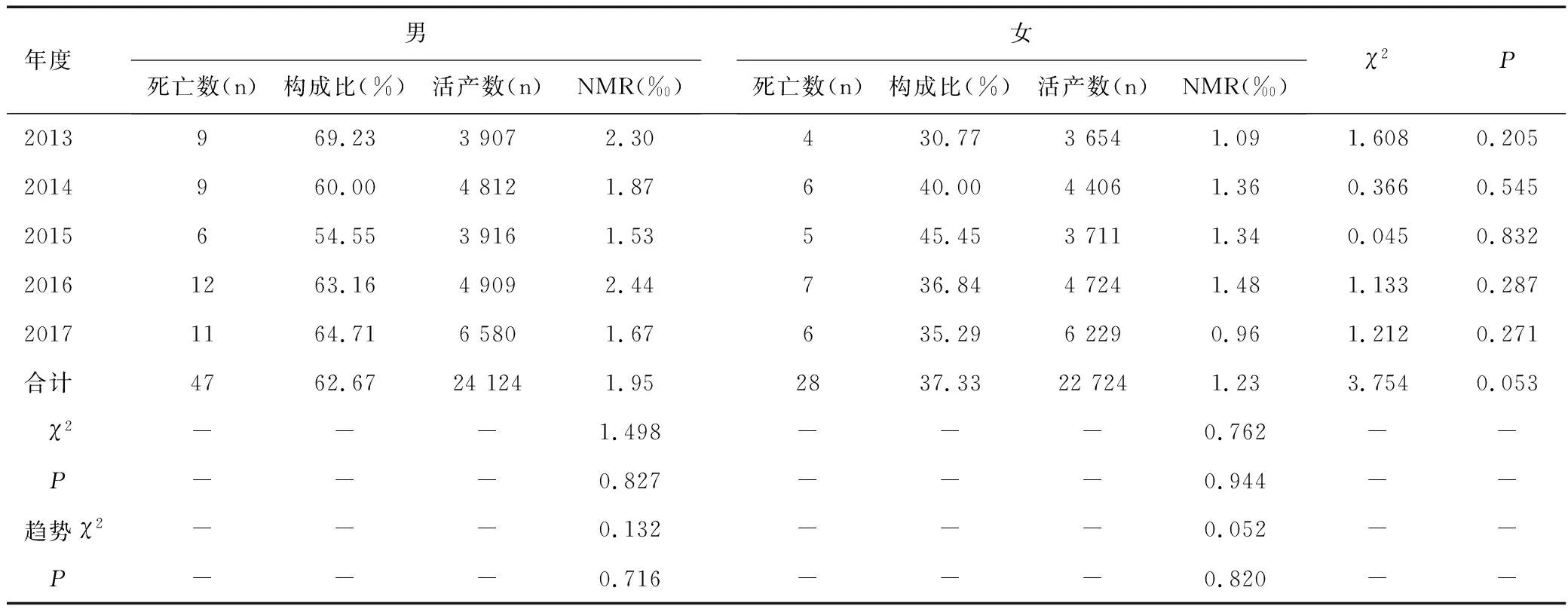
表2 2013至2017年大兴区户籍新生儿死亡性别构成及死亡率情况
2.3新生儿死亡的日龄差异
从日龄构成看,2013至2017年75例户籍新生儿死亡中,早期新生儿死亡49例,占65.33%,晚期新生儿死亡26例,占34.67%。早期新生儿死亡中,35例死于生后3日内,占全部新生儿死亡的46.67%,27例死于生后24小时内,占36.00%。各年份日龄构成情况见表3。
从年龄别死亡率看,2013-2017年早期NMR为1.05‰,晚期NMR为0.56‰。早期NMR 2013年最高为1.45‰,2015年最低为0.79‰,不同年份差异无统计学意义(χ2=2.322,P=0.677),也无下降趋势(χ2=1.508,P=0.219)。晚期NMR 2016年最高为0.93‰,2013年最低为0.26‰,不同年份差异无统计学意义(χ2=3.804,P=0.426),也无下降趋势(χ2=0.889,P=0.346)。

表3 2013至2017年大兴区户籍新生儿死亡各日龄构成及死亡率情况
2.4新生儿死亡死因别差异
从死因构成看,2013—2017年大兴区户籍新生儿死亡死因第一位为早产低体23例,占30.67%,第二位为先天异常17例,占25.33%,第三位为出生窒息19例,占22.67%。早产低体中,11例为极早产儿,占早产低体的47.83%;10例为中期早产儿,占43.48%,2例为晚期早产儿,占8.70%。先天异常中,主要为先天性心脏病,达7例,占先天异常的38.89%,其他先天异常有11例,包括多发畸形、消化道畸形、膈疝、严重唇腭裂,Pierre-Robin综合征,挛缩性蜘蛛综合征,气管发育异常等。各年份死因构成情况见表4。
从主要死因别死亡率看,2013至2017年早产低体重、先天异常和出生窒息的死亡率分别为0.49‰、0.41‰和0.36‰,其中先天性心脏病的死亡率为0.15‰。各死因别死亡率不同年份间的差异均无统计学意义(表4)。

表4 2013至2017年大兴区户籍新生儿主要死因构成和死亡专率情况
3讨论
3.1新生儿死亡问题仍突出,形势仍严峻
NMR同婴儿死亡率(infant mortality rate,IMR)和5岁以下儿童死亡率(under 5-year old children mortality rate,U5MR)一样,是反映儿童生存状况和妇幼卫生工作质量的重要指标,它更多的是反映一个国家和地区围产期保健状况、产科技术水平、新生儿的救治能力以及产儿合作水平等。2013至2017年大兴区NMR无下降趋势,各年份差异无统计学意义。2017年大兴区户籍NMR为1.33‰,略低于同年北京市1.45‰的户籍NMR[4],但与发达国家相比仍有一定的差距,2017年日本、新加坡等亚洲发达国家的NMR1.0‰左右[5]。
从儿童死亡率的比例关系看,2017年大兴区户籍新生儿死亡占婴儿死亡的76.53%,高于北京市63.10%和全国66.18%的占比[4,6]。新生儿死亡占5岁以下儿童死亡的55.97%,高于北京市54.87%和全国49.45%的占比[4,6],均未能达到全球平均水平,2017年全球新生儿死亡占5岁以下儿童死亡的比例为47.00%[5]。尽管过去二十几年,中国社会的快速发展极大程度地促进了新生儿的健康,但儿童死亡的年龄构成并未发生明显改变,新生儿死亡在5岁以下儿童死亡中的占比在全球仍居较高水平[7]。因此如何继续降低NMR,我们仍需努力。
3.2抓住关键时期,关注主要死因,加强危重新生儿的救治
2013—2017年75例户籍新生儿死亡中,早期新生儿死亡占65.33%,生后3日内死亡新生儿占46.67%,24小时内死亡新生儿占36.00%。新生儿由于刚脱离母体,对外界适应能力差,新生儿期是生命最脆弱的时期,而生命最初的一周对于新生儿而言是最危险的一周,死亡风险最高,因此出生后7天内是减少新生儿死亡的关键时期[8]。2013—2017年大兴区户籍新生儿死亡死因前三位为早产低体、先天异常和出生窒息,占到新生儿死亡的78.67%,目前北京市和全国新生儿死亡的死因顺位前三位为早产、产时窒息及并发症和先天畸形[4,9]。早产低体中,47.83%为极早产儿,43.48%为中期早产儿,而且先天性心脏病导致的死亡占先天异常所致新生儿死亡的38.89%。
因此降低NMR,减少新生儿死亡在5岁以下儿童死亡中的占比,需要抓住新生儿出生后的关键7天,尤其是生后24小时[10],提高极早产儿、中期早产儿、先天性心脏病和出生窒息等新生儿危重症的救治,完善各级救治网络、做到分片责任落实、畅通绿色通道和提升临床救治能力。
3.3加强新生儿的保健和诊治以及孕产期的保健和宣教
除了加强新生儿危重症的救治,加强新生儿的保健和诊治以及孕产期的保健和宣教也是保障新生儿安全的重要途径[11]。2017年我国刊发了新生儿早期基本保健技术的临床实施建议,重点关注了分娩时和生后24小时内的新生儿保健[9];同年《早产儿保健工作规范》出台,内容涵盖了住院前、住院期间和出院后的早产儿管理[12-13];2018年全国24个省市启动“新生儿先天性心脏病筛查”项目,利用心脏听诊和经皮脉搏血氧饱和度检测双指标法为出生后6~72小时新生儿开展先天性心脏病筛查;同年《全国出生缺陷综合防治方案》印发,总体目标是构建涵盖婚前、孕前、孕期、新生儿和儿童各阶段的出生缺陷防治体系[14]。这些新生儿生存策略和卫生保健服务规范的构建是减少新生儿死亡的重要内容。同时,努力提高孕产妇系统管理率,加强对育龄妇女的宣传教育,提高孕期保健意识,督促各级卫生机构完整系统地提高产科检查项目,增强基层机构的健康教育意识、动机和能力,提高健康教育效果,引导公众健康行为的改变,也是我们继续减少新生儿死亡以及提高妇幼卫生工作的重要路径[8]。

