妊娠合并贫血对妊娠结局的作用
陈文梅
(沭阳县妇幼保健院,江苏 宿迁 223600)
贫血属妊娠期多发并发症,为妊娠期营养不良相关疾病,以缺铁性贫血为主要类型,诱发妊娠和合并贫血的主要原因与胎儿对铁需求量增加及孕妇生理变化相关。妊娠合并贫血属高危妊娠范畴,可导致造成、胎儿宫内窘迫、胎儿生长发育受限等不良妊娠结局,严重影响母婴健康,为此需采取有效的干预措施[1]。为深入探究分析妊娠合并贫血对妊娠结局产生的影响,本研究总结并分析我院妊娠合并贫血患者相关基础性临床资料,评估并系统性分析其妊娠结局。
1 资料与方法
1.1 一般资料
研究开展选定2019年11月~2020年11月纳入87例妊娠合并贫血患者为研究组,另选取同期入院分娩87例健康孕妇为对照组。研究组患者经血常规检查,红细胞总数低于3.5×1012/L,Hb低于100 g/L,符合妊娠合并贫血诊断标准,Hb为90~100 g/L区间属轻度贫血,Hb为60~90 g/L区间为中度贫血,Hb低于60 g/L为重度贫血,两组均同意参与本研究。统计分析两组基础性临床资料,研究组年龄24~35岁,平均(30.28±5.07)岁,轻度贫血4 9 例、中度贫血2 8 例、重度贫血1 0 例,对照组年龄23~36岁,平均(30.38±5.12)岁,基线资料无显著差异,差异无统计学意义(P>0.05)。
1.2 方法
采用回顾分析的方法,统计研究组患者及对照组孕妇年龄、体质量、孕前体质量、血压、妊娠情况、妊娠合并症、分娩方式、分娩结局等指标,并统计分析新生儿出生孕周、出生质量、1 minApagr评分等指标,汇总分析妊娠合并贫血对妊娠结局的影响。
1.3 评价标准
统计对比两组产后出血、早产等不良妊娠结局发生率,统计对比两组新生儿出生孕周及出生体重等还准备。
1.4 统计学方法
采用SPSS 23.0软件计算各类数据,本次研究中计量资料为(±s),检验方法为t,计数资料为(%),检验方法为x2,如P<0.05,则组间有差异。
2 结 果
2.1 对比分析两组产后出血及早产发生率
研究组产后出血28例,其中轻度贫血9例,中度贫血12例,重度贫血7例,对照组产后出血共11例。研究组早产43例,其中轻度贫血25例,中度贫血10例,重度贫血8例,对照组早产18例。对比两组早产及产后出血发生率,研究组显著高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 对比两组新生儿出生孕周及出生体重
对比两组平均孕周,研究组显著低于对照组,差异有统计学意义(P<0.05);对比重度贫血孕妇与对照组出生体重,重度贫血孕妇显著低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 对比两组新生儿出生孕周及出生体重(±s)
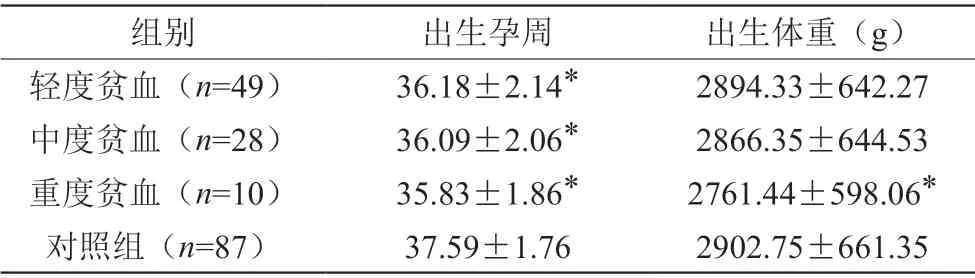
表2 对比两组新生儿出生孕周及出生体重(±s)
注:与对照组相比差异显著,*P<0.05
组别出生孕周出生体重(g)轻度贫血(n=49)36.18±2.14*2894.33±642.27中度贫血(n=28)36.09±2.06*2866.35±644.53重度贫血(n=10)35.83±1.86*2761.44±598.06*对照组(n=87)37.59±1.762902.75±661.35
3 讨 论
妊娠合并贫血属妊娠期营养缺乏症范畴,主要贫血类型为缺铁性贫血。相关研究统计显示,妊娠合并贫血临床发病率约为45%,诱发贫血的原因较为复杂,育龄期女性月经可导致体内铁大量消耗,如未能及时补铁,可导致铁存储量降低,加之妊娠期胎盘、脐带、胎儿生长发育,导致机体对铁元素的需求量显著升高,如铁元素摄入量不足或吸收不良可诱发缺铁性贫血发生[2]。
妊娠合并贫血可导致产妇机体合成血红蛋白总量减少,血液携氧能力下降,进而导致母体及胎儿缺氧,引发胎儿宫内窘迫及生长受限、早产等不良妊娠结局。胎儿正常生长发挥过程中对铁元素需求量较大,铁元素经母体运输至胎儿体内需通过铁转蛋白的浓度梯度性作用,轻度及中度贫血对胎儿体重无不良影响,重度贫血则可导致胎盘血氧供应严重不足,胎盘灌注及氧供应量显著下降,运输至胎盘的叶酸及铁无法满足胎儿发育需求,导致新生儿出生体重降低。同时,缺铁性贫血患者多伴有骨髓造血功能衰竭或降低,患者血管通透性升高,管壁脆性较强,且患者分娩期间体能大量消耗,对分娩的耐受性不足,极易产生宫缩乏力,可导致产后出血发生率提高[3]。另外,贫血可导致胎儿宫内发育期间营养物质摄入不足,生长发育受限,出生孕周缩短,导致低体重儿、早产儿发生率升高,并可诱发儿童时期心脏病等疾病。
总结分析本研究中的相关数据内容,研究组患者产后出血及早产发生率均高于对照组健康孕妇,研究组患者孕周显著低于对照组健康孕妇,重度贫血患者出生体重低于对照组健康孕妇,可认为妊娠合并贫血可导致不良妊娠结局发生率升高。为有效预防妊娠合并贫血,产妇需定期进行血常规检查,及早发现贫血相关症状,如妊娠前合并再生障碍性贫血等血液疾病则不建议妊娠。孕期需合理营养,增加铁含量丰富食物的摄入量,适当补充铁剂与叶酸、维生素等物质,并依据诱发妊娠期贫血的相关病因采取针对性干预措施,以此类实现对贫血的有效防治。
综上分析可知,妊娠合并贫血可导致早产及产后出血等不良妊娠结局,为此需强化治疗干预。同时,本研究中就诊患者总量较少,缺乏与同类型数据内容的横向比对,持续开展研究时间较短,流程设计等方面有待完善,妊娠合并贫血对分娩结局作用的相关问题仍需持续性分析研究。

