腹腔镜直肠癌低位前切除术后罕见吻合口完全闭锁1 例报告
张念杰,苟晓梅,文坤明,冉辰辰,程家平
(遵义医科大学附属医院 胃肠外科,贵州 遵义 563000)
吻合口狭窄(anastomotic stricture,AS)为直肠癌术后发生较晚的并发症,文献[1]报道直肠癌低位前切除术后大约6%的患者出现吻合口狭窄,可造成患者排便不畅、便频、腹痛,严重者甚至出现急性肠梗阻[2],处理棘手,并且会严重影响患者生活质量。目前对于吻合口狭窄主要的治疗方式有机械扩张、内镜下吻合口环切及手术治疗[3-4]。但吻合口发生完全闭锁相当罕见,治疗相当困难,本文分析我科收治的1例腹腔镜直肠癌低位前切除术后吻合口完全闭锁的患者治疗经过,结合相关文献报道,对吻合口狭窄发生的原因、治疗及预后进行分析总结,现报道如下。
1 病例报告
患者 男,59岁。因“排便习惯改变伴黏液血便3个月”入院。体检:胸膝卧位肛门指检距肛门约5 cm处6~11点方向可触及一大小约4 cm×2 cm肿块,质硬,明显触痛,退出指套血染。入院后行腹部CT、盆腔MRI、肠镜等检查明确诊断为直肠癌,并行腹腔镜直肠癌低位前切除术,术中发现肿瘤因合并不全性肠梗阻,肠道准备差,肠腔残留粪便较多,故手术同期行回肠末段预防性转流。术后病理结果报告为直肠腺癌。术后诊断:直肠癌(T4N0M0)并不全性肠梗阻。术后1周顺利出院。出院后患者定期返院行“FOLFOX”方案化疗,术后3个月返院拟行造口还纳,完善钡灌肠造影检查提示吻合口狭窄(图1A-B),进行肛门指诊发现吻合口存在狭窄,暂停造口环纳,予行手指扩肛,并嘱患者定期进行扩肛。2个月后患者再次入院行造口还纳,术前行肛门指检吻合口处触及明显盲端,未触及肠管管腔,进一步行肠镜检查发现吻合口处完全闭锁,与近端肠腔完全不相通(图1C),暂停造口还纳,积极处理吻合口狭窄。
因患者吻合口完全闭锁,不能进行手指扩肛及内镜下球囊扩张术,行内镜下吻合口狭窄切开术(图1D),但切入约2 cm仍未进入近端肠腔,为避免发生肠穿孔及出血,停止手术。2周后再次进行内镜下吻合口切开术,仍未能成功切开吻合口,后在介入下经肛门置入导丝,穿过闭锁的吻合口进入近端肠腔,以次导丝为引导,再次沿导丝进行切开,切除吻合口周围增生的瘢痕组织。但在沿导丝切入4 cm后仍未进入近端肠肠腔(图2A-B),并且发生了肠管破裂穿孔(图2C-D)。
发生肠穿孔后立即停止内镜下切开治疗,行外科手术治疗,切除狭窄闭锁的吻合口,行消化道重建,成功解除狭窄。术后患者未发生吻合口漏、吻合口出血等并发症,术后1个月经肛门造影提示吻合口通畅(图3A-B),成功为患者进行造口还纳。
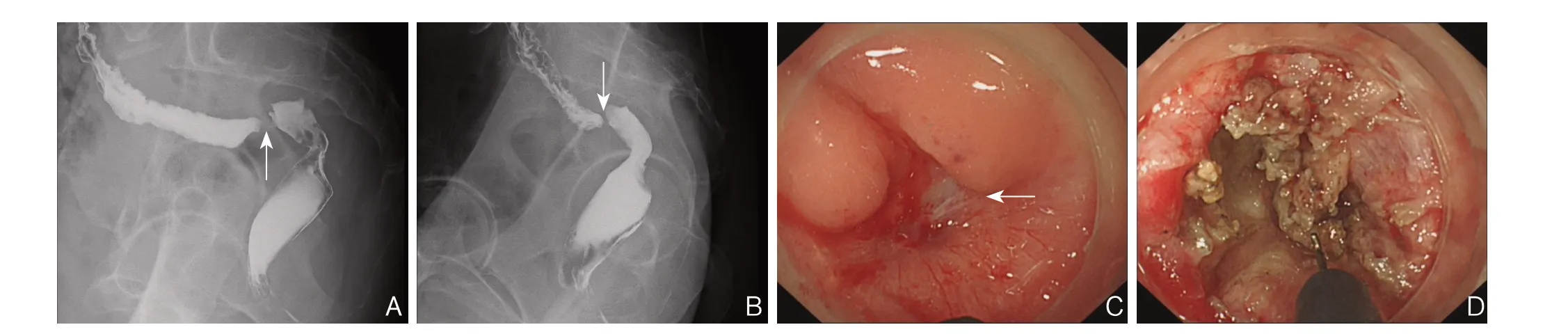
图1 钡灌肠造影及肠镜影像 A-B:腹腔镜直肠癌低位前切除术后3 个月行钡灌肠造影发现吻合口存在狭窄,图中白色箭头所指的狭窄段肠管为狭窄的吻合口;C:术后5 个月肠镜检查见吻合口完全闭锁,箭头所指为吻合口位置,已形成盲端,与近端肠腔不相通;D:内镜下行吻合口切开,向近端肠腔切入2 cm 仍未进入近端肠腔

图2 内镜下吻合口狭窄切开影像 A:内镜下沿导丝进行电切,切除狭窄的吻合段肠管瘢痕组织,箭头所指为导丝; B:沿导丝切入约4 cm 仍未进入近端肠腔;C:内镜下继续切除狭窄瘢痕组织过程中发生肠破裂穿孔,箭头所指为肠道破口;D:箭头所指处可见经过肠道破口疝入肠腔的小肠

图3 钡灌肠造影影像 A-B:开腹手术切除狭窄段肠管,重建消化道后1 个月行钡灌肠造影检查提示吻合口通畅
2 讨 论
2.1 直肠癌术后吻合口狭窄的原因
直肠癌术后吻合口狭窄的发生与多种因素有关,结合文献报道,主要与吻合口漏(anastomotic leak,AL)[5-6]、术前及术后放疗[7]、肿瘤下缘距肛缘距离[8]、预防性造口[9]、圆形吻合器的使用[10-13]及患者自身因素有关[14]。本例患者肿瘤位置较低,肿瘤下缘距肛缘5 cm,且合并梗阻,因此肠道准备较差,肠腔中残余粪便较多,为避免术后发生C级漏,手术同期行预防性转流,转流后吻合口处肠管长期无粪便通过,容易塌陷,导致AS的发生[15];同时患者吻合口位置较低,处于盆底肌之间,术后吻合口周围组织粘连较重,吻合口处大量肉芽组织填充,吻合口易受压塌陷,进一步促进AS的发生;另外,少部分转流患者可能会出现吻合口A级漏,但已转流,症状轻微或无明显临床症状,AL愈合过程中形成瘢痕组织,后期瘢痕挛缩导致AS发生。
本例患者术后3 个月拟行造口还纳,此时钡灌肠造影发现吻合口存在狭窄,经扩肛2个月后复查肠镜见吻合口完全闭锁,与近端肠腔不相通,因患者粪便已经转流,故吻合口狭窄发生后患者未出现腹痛、腹胀及排便困难等症状,即使吻合口已完全闭锁,患者仍无肠道梗阻症状。这提示我们,对于手术同期行预防性转流的,并且有发生AS高危因素的患者,在发生AS后是无明显临床症状者,术后应定期行肛门指诊,了解吻合口情况,早期发现AS,并及时进行治疗,避免狭窄进一步加重直至完全闭锁。
对于行预防性转流的患者,因粪便转流以后吻合口处肠管长期无粪便通过,需定期行手指扩肛,避免AS的发生,同时,如钡灌肠造影检查未发现吻合口已完全愈合,应尽早行造口还纳,恢复肠道正常的生理功能,避免AS发生。对于发生AL或可能发生AL的患者,同样应定期进行扩肛,防止瘢痕挛缩导致AS发生。
2.2 直肠癌术后吻合口狭窄的治疗
A S 的治疗有多种方法,主要为机械扩张、内镜治疗和经腹手术治疗[16-18],本报道中患者吻合口完全闭锁,与近端肠腔完全不相通,无法进行手指扩肛及内镜下球囊扩张术,因而直接行内镜下吻合口切开术;同时,对于低位直肠位置的肿瘤,术中需要游离的位置较低,切开了盆底腹膜,破坏了直肠周围的局部解剖结构,术后吻合口周围粘连较重,吻合口处大量肉芽组织填充,且吻合口位于盆底肌之间,周围组织致密,管壁僵硬,不易扩张,因而一旦形成吻合口狭窄,虽然位置较低,距离肛门较近,但处理非常棘手,并且会严重影响患者生活质量。
文献[19-22]报道根据A S 的长度可为分膜性狭窄、管状狭窄及弥漫性狭窄,AS程度较轻,狭窄肠管的长度较短,在吻合口处形成膜状为膜状狭窄,狭窄程度较重,狭窄肠管较长,呈管状,一般指狭窄长度超过1 cm为管状狭窄,如吻合口上下肠管呈节段性狭窄则为弥漫性狭窄,而吻合口完全闭锁的情况极其罕见,治疗相当困难。本例患者多次行内镜下切除均未成功解除狭窄,并且在导丝引导下切入约4 cm仍未进入近端肠腔,在最后一次尝试内镜下切除狭窄的过程中发生肠穿孔,因而最后选择行外科手术治疗,开腹切除狭窄段肠管,重建消化道,解除狭窄。开腹手术重建消化道是吻合口狭窄的外科治疗方式,但手术难度极大,由于是二次手术,腹腔粘连严重,吻合口周围组织界限不清,切除狭窄段肠管后剩余肠管不一定能进行吻合,对患者创伤大,但对于吻合口严重狭窄甚至闭锁的患者,多次行内镜下切除不仅会增加患者经济负担及痛苦,而且也会增加肠穿孔、出血等并发症的风险,因此,对于吻合口严重狭窄或完全闭锁的患者,早期行开腹手术重建消化道,可在一定程度上减轻患者的痛苦及经济负担。对于本例患者的治疗,因患者有保护性造口,故在治疗过程中多次行内镜下吻合口切开术,此时即使发生穿孔等并发症因有造口存在,不会出现明显腹膜炎症状,同时也有时间进行进一步外科手术治疗;但对于无保护性造口的吻合口狭窄患者,行内镜下吻合口狭窄切开过程中应更加谨慎,同时要做好急诊手术准备,如发生肠穿孔等并发症需及时行手术处理,
总之,腹腔镜直肠癌低位前切除术后吻合口狭窄完全闭锁在临床上较为罕见,处理也十分困难,对于合并预防性造口的患者,在造口还纳前应明确有无A S 存在,如因忽视A S 存在而进行造口还纳可能会出现吻合口破裂、急性肠梗阻等情况,从而需再次手术进行处理。内镜下吻合口切开较开腹手术重建消化道创伤小、恢复快、方便操作,对于AS患者可先尝试进行内镜下吻合口切开,如在条件具备情况下可采用腹腔镜监视或引导下行内镜切开,同时做好急诊手术准备,如发生肠穿孔需及时进行手术治疗。
——导丝概述及导丝通过病变技巧

