ACDF与ACCF治疗相邻3节段脊髓型颈椎病的Meta分析▲
张 磊 鲍 杰 唐晓菊 刘汝专 刘 锐 龚德飞 黄 立 魏纪湖
(1 广西中医药大学研究生学院 ,南宁市 530001,电子邮箱:1063991500@qq.com;2 广西中医药大学附属瑞康医院骨脊柱一区,南宁市 530011)
脊髓型颈椎病是由于多种原因导致颈椎管狭窄、脊髓受压以及缺血而引起的神经系统疾病,以肢体感觉异常、四肢肌力下降和肌肉萎缩等为主要症状,严重影响患者的生活质量[1]。脊髓型颈椎病占所有类型颈椎病的10%~15%,具有较高的致残率[1]。手术是脊髓型颈椎病的主要治疗方式,主要有颈椎前路和颈椎后路两种手术方式。自Robinson RA和Smith GW在1958年首先开展并报告颈椎前路手术以来,该术式一直是治疗颈椎病的主流手术方式[2]。3节段脊髓型颈椎病是导致脊髓功能障碍的常见病因,目前对于前路手术方式的选择仍有争议[3]。本研究通过Meta分析,比较颈前路椎间盘切除椎体间植骨融合术(anterior cervical discectomy and fusion,ACDF)与颈前路椎体次全切除椎体间植骨融合术(anterior cervical corpectomy and fusion,ACCF)治疗3节段脊髓型颈椎病的疗效。
1 资料与方法
1.1 文献检索 计算机检索PubMed、Embase、Cochrane Library、中国知网、中国生物医学文献数据库和万方数据库,文献语种限为中文和英文,同时手工检索与骨科相关的中文核心杂志。英文检索词包括cervical spondylotic myelopathy(CSM)、cervical myelopathy、anterior cervical discectomy and fusion(ACDF)、anterior cervical corpectomy and fusion(ACCF)、corpectomy、discectomy、three-level、adjacent-level等。中文检索词包括脊髓型颈椎病、多节段脊髓型颈椎病、颈椎前路椎间盘切除、椎体次全切除、颈前路融合、相邻3节段等。
1.2 文献纳入及排除标准 (1)纳入标准:根据PICOS的原则设定纳入标准。① 研究对象为相邻3节段脊髓型颈椎病患者;② 治疗措施为ACDF,对照措施为ACCF;③ 研究设计为国内外公开发表的临床研究。(2)排除标准:① 基础、实验研究;② 重复的研究或者有明显数据错误、不全的研究;③ 研究设计未设对照组或为自身前后对比。
1.3 文献筛选和数据提取 将检索得到的文献导入NoteExpress文献管理软件,由两名文献筛选员通过阅读文献题目及摘要后对文献进行初步筛选,排除综述性文献、手术节段明确为相邻2节段等不符合纳入标准的文献;对可能合格及不确定的文献进行全文阅读,最终明确纳入的文献后对文献单独进行数据提取。运用Excel 2007软件设计数据提取表格,提取项目主要包括研究者、研究时间、研究类型、患者年龄、治疗组和对照组病例数、结局指标、手术节段等项目,其中结局指标包括手术时间、手术出血量、内置物融合率、术后日本骨科协会评分、手术相关并发症发生率、术后C5神经根麻痹发生率、术后脑脊液漏发生率、术后C2~C7Cobb角等。如果文献数据缺失,可通过电话或邮件与作者联系进行补充。如果出现意见分歧,则由第3名研究者参与讨论并协商决定。
1.4 文献质量评价 由于纳入文献均属于临床观察研究,所以采用纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS)进行质量评价[4],其依据研究人群选择、组间可比性和暴露情况进行评分。
1.5 统计学分析 运用Cochrane协作网提供的RevMan5.3软件进行数据分析。根据I2值判断异质性,若I2<50%,可认为各研究异质性较小,采用固定效应模型合并数据;I2≥50%认为各研究组异质性较大,采用随机效应模型。二分类变量使用比值比(odd ratio,OR)作为效应值,连续性变量以均数差(mean difference,MD)及其95%CI表示。以P<0.05为差异有统计学意义。
2 结 果
2.1 纳入研究的一般特征及质量评价结果 按检索策略,共检出相关文献356篇;剔除交叉文献及重复发表的文献后获得302篇;阅读文题和摘要剔除明显不符合纳入标准的文献,初步纳入80篇;按照纳入和排除标准阅读摘要及全文进一步剔除71篇,最终纳入9篇合格文献,其中英文文献4篇[5-8],中文文献5篇[9-13]。9篇文献的质量评价结果均为6☆及以上,均为高质量研究。纳入文献的一般特征及质量评分见表1。
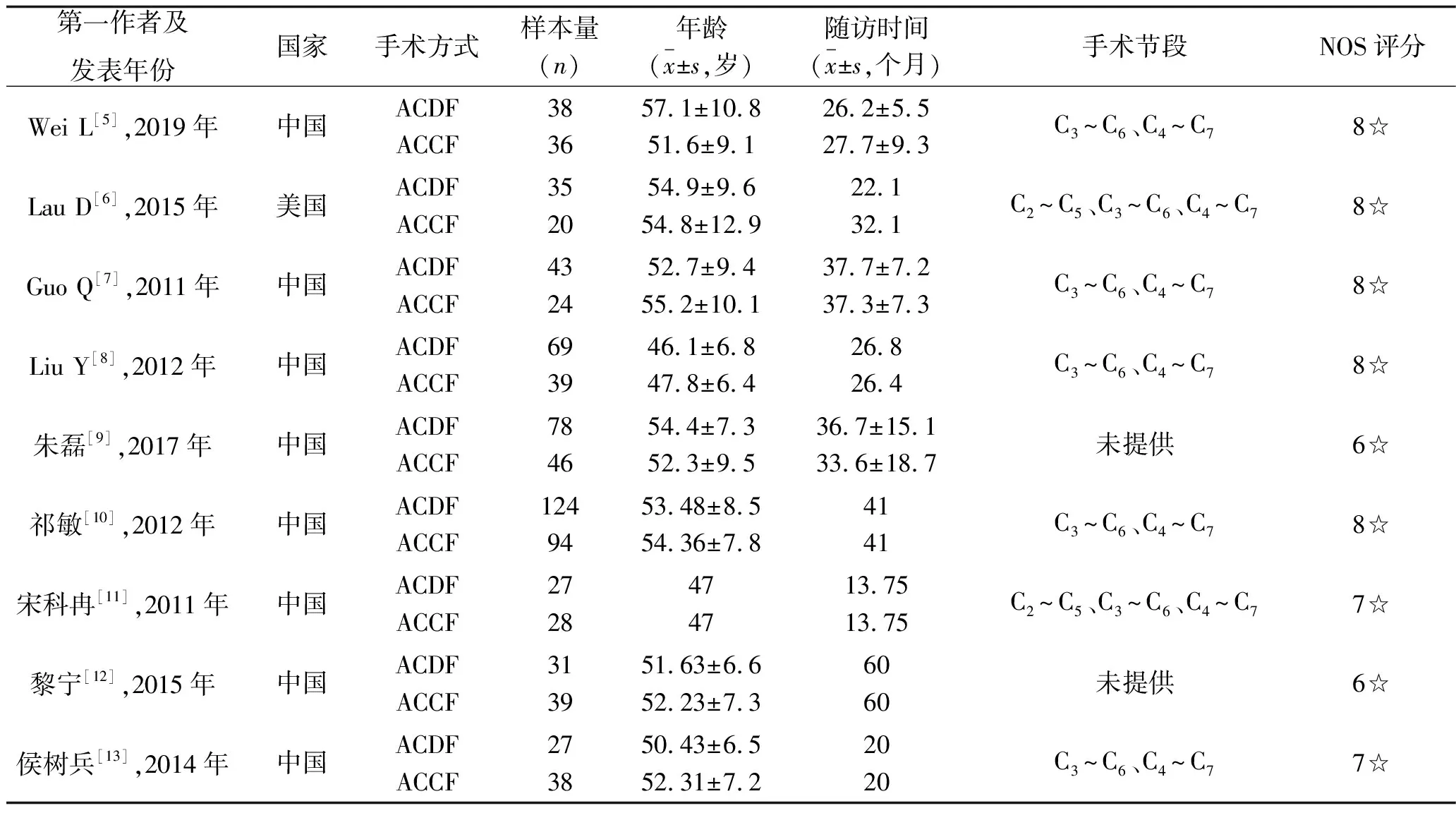
表1 纳入文献的基本特征及NOS评分结果
2.2 主要结局指标
2.2.1 手术时间:共有6篇文献[5,7-9,11,13]报告了手术时间。各研究间存在异质性(P<0.001,I2=98%),故采用随机效应模型进行Meta分析。结果显示,两组手术时间差异无统计学意义(P=0.82,MD=2.98,95%CI:-23.27~29.22),见图1。
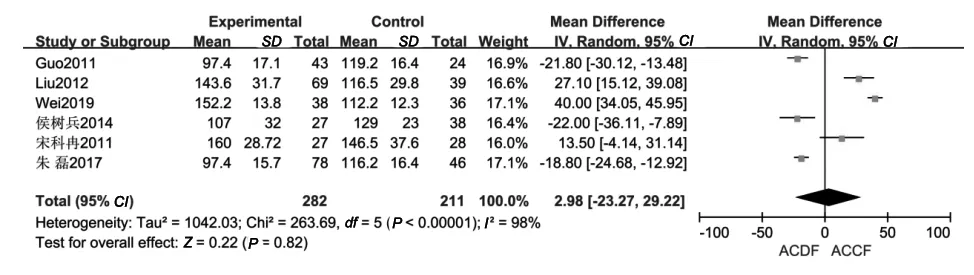
图1 ACDF组与ACCF组手术时间的比较
2.2.2 手术出血量:共有6篇文献[5,7-9,11,13]报告了手术出血量。各研究间异质性较小(P=0.21,I2=30%),故采用固定效应模型。结果显示,ACDF组的手术出血量少于ACCF组(P<0.001,MD=-63.55,95%CI:-71.07~-56.02),见图2。
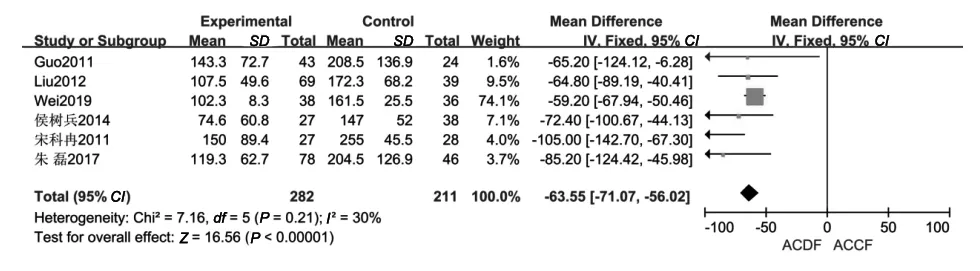
图2 ACDF组与ACCF组手术出血量的比较
2.2.3 内置物融合率:共有6篇文献[5,7-10,13]报告了内置物融合率。各研究间无异质性(P=0.73,I2=0%),故采用固定效应模型进行Meta分析。结果显示,ACDF组内置物融合率高于ACCF组(P<0.001,OR=9.31,95%CI:2.80~30.90),见图3。
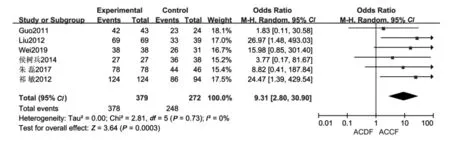
图3 ACDF组与ACCF组内置物融合率的比较
2.2.4 术后日本骨科协会评分:共6篇文献[5,8-10,12-13]报告了术后日本骨科协会(Japanese Orthopaedic Asociation,JOA)评分。各研究间无异质性(P=0.69,I2=0%),故采用固定效应模型分析进行Meta分析。结果显示,ACCF组术后JOA评分优于ACDF组(P<0.001,MD=-0.68,95%CI:-0.83~-0.52),见图4。
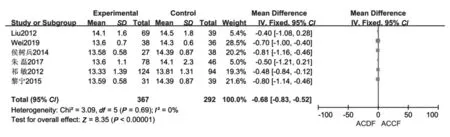
图4 ACDF组与ACCF组术后JOA评分的比较
2.2.5 手术相关并发症总体发生情况:共有6篇文献[5,7-10,13]报告了手术相关并发症发生率。各研究间无异质性(P=0.89,I2=0%),故采用固定效应模型分析进行Meta分析。结果显示,两组手术相关并发症总体发生率差异无统计学意义(P=0.10,OR=0.70,95%CI:0.46~1.07),见图5。
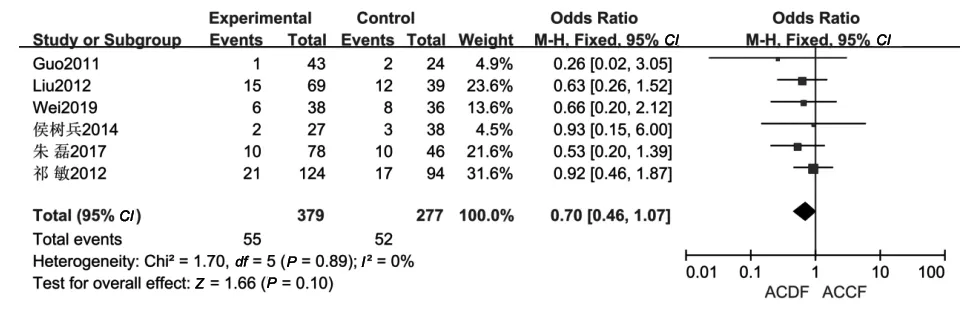
图5 ACDF组与ACCF组手术相关并发症总体发生情况的比较
2.2.6 术后C5神经根麻痹发生率:共有5篇文献[5-6,8-10]报告了C5神经根麻痹发生率。各研究间无异质性(P=0.92,I2=0%),故采用固定效应模型分析进行Meta分析。结果显示,ACDF组术后C5神经根麻痹发生率低于ACCF组(P=0.009,OR=0.29,95%CI:0.11~0.73),见图6。
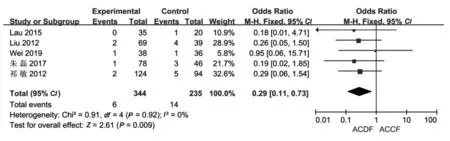
图6 ACDF组与ACCF组术后C5神经根麻痹发生率的比较
2.2.7 术后脑脊液漏发生率:共有5篇文献[5,8-10,13]报告了脑脊液漏。各研究间无异质性(P=0.97,I2=0%),故采用固定效应模型分析进行Meta分析。结果显示,两组术后脑脊液漏发生率差异无统计学意义(P=0.12,OR=2.79,95%CI:0.75~10.32),见图7。
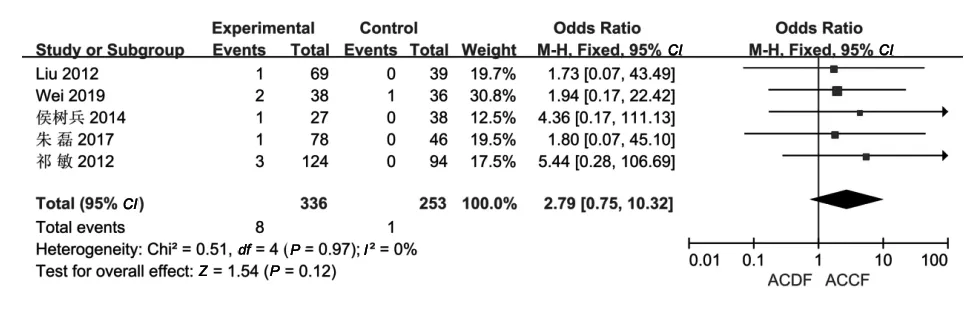
图7 ACDF组与ACCF组术后脑脊液漏发生率的比较
2.2.8 术后C2~C7Cobb角:共有3篇文献[8-9,12]报告了颈椎C2~C7术后Cobb角的变化。各研究间存在一定的异质性(P=0.06,I2=64%),故采用随机效应模型分析进行Meta分析。结果提示ACDF组术后颈椎Cobb角大于ACCF组(P<0.001,MD=4.46,95%CI:2.12~6.80),见图8。
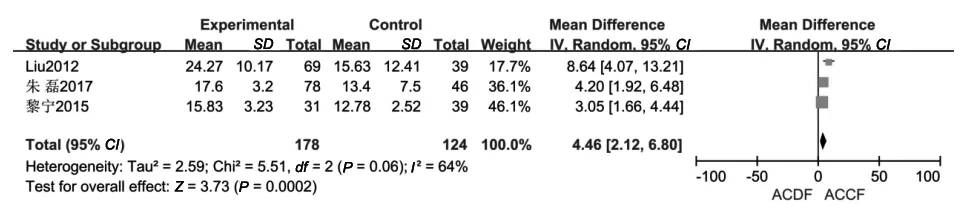
图8 ACDF组与ACCF组术后C2~C7 Cobb角的比较
2.3 发表偏倚分析 以手术相关并发症为例,漏斗图呈非对称(见图9),表明本研究可能存在一定的发表偏倚或未发表的阴性结果试验等。文献均分布于顶部,属于高质量文章。
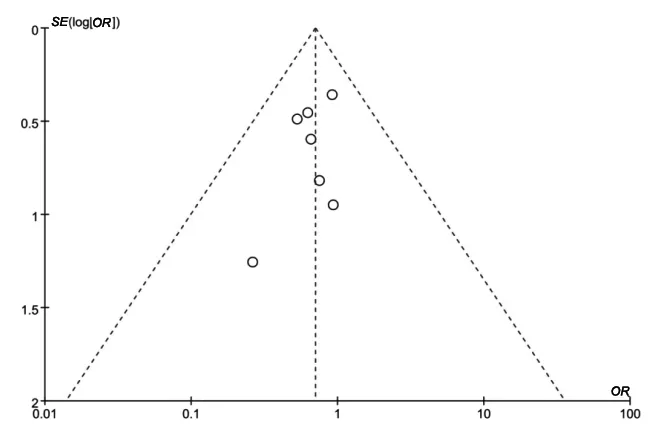
图9 手术相关并发症的倒漏斗图
3 讨 论
脊髓型颈椎病是以颈椎间盘退变为基础,以颈椎间隙狭窄、椎间盘突出以及椎管内椎体边缘骨赘形成压迫相应节段脊髓或血管而产生相应临床症状的疾病。其中累及3个节段的脊髓型颈椎病是临床的常见类型,手术是主要的治疗方法,但在其手术方式选择上仍有争议[14-15]。对于主要来源于椎管腹侧的压迫,颈椎前路减压手术被认为是一种治疗多节段脊髓型颈椎病更加有效的方法[16]。目前,3节段脊髓型颈椎病前路手术方式主要有ACDF和ACCF两种[17-18]。ACDF通过切除责任椎间盘组织以及椎体后方的骨赘直接减压,同时通过椎间隙植骨或植入椎间融合器保留了椎间隙的高度,具有手术创伤小、手术时间短以及出血量少等优点,但同时也存在手术视野局限、减压不彻底以及并发症发生率较高等不足。ACCF通过椎体腹侧中轴线到后纵韧带以及邻近的上下颈椎间盘,可以获得更大的减压范围,具有更好的手术视野以及操作空间,但行多节段ACCF时,随着植骨融合跨越距离的增加,可导致颈椎生理曲度改变以及植骨不融合、内固定失败等。
本研究通过循证医学的方法,比较两种术式治疗3节段脊髓型颈椎病的效果。结果显示,ACCF组的术后JOA评分优于ACDF组(P<0.05),这可能与ACCF术中减压范围更大、脊髓减压更彻底有关。但是,ACCF组手术出血量较ACDF组多(P<0.05),这是因为ACCF需对两节段椎体次全切、3个椎间盘切除,手术创伤较大,导致椎体松质骨以及椎管内静脉丛出血较多。颈椎前路手术相关并发症种类较多,主要有切口感染、吞咽困难、脑脊液漏、C5神经根麻痹、声音嘶哑等。本研究结果显示,两种术式的总体手术相关并发症发生率差异无统计学意义(P>0.05),但ACCF术后C5神经根麻痹发生率高于ACDF,可能是由于ACCF术后脊髓“漂移”幅度大有关。在融合率方面,既往有学者认为多节段ACDF因多节段融合导致融合率下降[19],但本研究中ACDF组的内置物融合率优于ACCF(P<0.05),这可能是因为多节段ACDF较长节段ACCF具有更好的整体稳定性以及更多的接触面积,从而促进植骨融合。此外,ACDF组术后C2~C7Cobb角大于ACCF组(P<0.05)。这可能是由于通过放置合适的椎间间隔,ACDF每级能至少增加5度的前凸度,从而使颈椎生理上的前凸度更加弯曲,并有可能恢复矢状面的整体平衡[20];而ACCF植入长节段融合器不利于颈椎生理曲度的恢复[19]。
本研究存在一定的不足:(1)纳入文献均为回顾性研究,未能检索到随机对照试验,因此研究质量受偏倚影响较大;(2)对来自脊髓前方的压迫,如椎间盘、后骨刺以及颈椎后纵韧带骨化或者肥厚者,均会对手术方式的选择产生影响,因缺乏相关的研究资料,故本文未根据不同的压迫来源性行亚组分析。
综上所述,对于相邻3节段脊髓型颈椎病患者,在手术疗效上ACCF较ACDF更有优势,但ACDF在减少手术出血量及术后C5神经麻痹、术后内置物融合率以及恢复颈椎生理前凸等方面优于ACCF。上述结论仍需要大量设计合理的随机对照试验予以验证。

