基于MALDI-TOF MS检测肺泡灌洗液病原菌分布和耐药性分析
朱明辉 王卫华 吕绮 郑琳
[摘要] 目的 了解呼吸危重癥医学科和重症监护病房(Intensive care unit,ICU)肺部疾病患者支气管肺泡灌洗液(Bronchoalveolar lavage fluid,BALF)病原菌种类及其耐药性。 方法 回顾性分析2017年1月~2018年12月我院呼吸危重症医学科和ICU肺部疾病患者BALF分离的病原菌种类及耐药性情况。采用基质辅助激光解吸电离飞行时间质谱(Matrix-assisted laser desorption/ionization time of flight mass spectrometry,MALDI-TOF MS)对病原菌进行鉴定。 结果 BALF阳性检出率为17.80%(162/910),共分离培养出病原菌191株,其中真菌98株(51.31%),以念珠菌、曲霉菌和新生隐球菌为主;革兰阴性杆菌共90株(47.12%),以鲍曼不动杆菌、铜绿假单胞菌和肺炎克雷伯菌为主,多药耐药鲍曼不动杆菌对亚胺培南和美罗培南的耐药率均为58.33%,对头孢哌酮/舒巴坦和替加环素的耐药率分别为45.83%、16.67%,对哌拉西林/他唑巴坦及头孢类药物的耐药率均大于54.0%。其他革兰阴性杆菌对常用抗菌药物的耐药率不高。 结论 基于MALDI-TOF MS鉴定的BALF病原菌种类多样,以真菌和革兰阴性杆菌为主,其中鲍曼不动杆菌多药耐药现象严重。病原菌的准确鉴定和敏感药物使用为临床提供治疗依据。
[关键词] 支气管肺泡灌洗液;革兰阴性杆菌;真菌;耐药性;基质辅助激光解吸电离飞行时间质谱
[中图分类号] R446.5;R563.1 [文献标识码] B [文章编号] 1673-9701(2020)05-0141-04
Analysis of distribution and drug resistance of pathogenic bacteria in alveolar lavage fluid based on MALDI-TOF MS
ZHU Minghui WANG Weihua LV Qi ZHENG Lin
Department of Clinical Laboratory, Affiliated Hospital of Ningbo University Medical College, Ningbo 315000, China
[Abstract] Objective To understand the pathogens and drug resistance of Bronchoalveolar lavage fluid (BALF) in patients with respiratory diseases and intensive care unit(ICU). Methods The pathogens and drug resistance of BALF isolated from patients with respiratory critical medical disease and ICU lung disease in our hospital from January 2017 to December 2018 were retrospectively analyzed. Pathogenic bacteria were identified by matrix-assisted laser desorption/ionization time of flight mass spectrometry(MALDI-TOF MS). Results The positive detection rate of BALF was 17.80%(162/910). A total of 191 pathogens were isolated and cultured, among which 98 strains(51.31%) were fungi, mainly Candida, Aspergillus and Cryptococcus neoformans. Gram-negative bacilli 90 strains(47.12%) were isolated and cultured, mainly Acinetobacter baumannii, Pseudomonas aeruginosa and Klebsiella pneumoniae. The resistance rates of multidrug-resistant Acinetobacter baumannii to imipenem and meropenem were all 58.33%. The resistance rates to cefoperazone/sulbactam and tigecycline were 45.83% and 16.67%, respectively, and the resistance rates to piperacillin/tazobactam and cephalosporins were more than 54.0%. The resistance rate of other Gram-negative bacilli to commonly used antibiotics was not high. Conclusion The pathogens of BALF identified by MALDI-TOF MS are diverse, mainly including fungi and Gram-negative bacilli. The multidrug resistance of Acinetobacter baumannii is serious. The accurate identification of pathogenic bacteria and the use of sensitive drugs provide clinical treatment basis.
[Key words] Bronchoalveolar lavage fluid; Gram-negative bacilli; Fungi; Drug resistance; Matrix-assisted laser desorption/ionization time-of-flight mass spectrometry
下呼吸道感染可由多种病原菌引起,是医院感染发病率和死亡率的主要原因[1]。在临床上,肺部疾病患者病原菌检测主要依靠痰液标本的培养,由于留取痰液标本时的各种限制,导致合格率较低,痰液对下呼吸道感染的诊断价值不高,诊断导致肺部疾病的病原菌的可靠性较差。而BALF标本取自病灶部位,污染少,有明显优势。BALF微生物培养已被证明是确定下呼吸道感染病原菌的可靠方法,其分离微生物接近于临床的诊断金标准,因此被广泛开展[2-3]。随着临床上多药耐药菌及少见病原菌(如诺卡菌、隐球菌和丝状真菌等)的出现,为临床治疗带来压力,因此明确病原菌种类和准确的抗菌药物的使用,能够减少治疗的失败率和控制耐药现象发生。本研究使用MALDI-TOF MS对病原菌进行鉴定,分析BALF病原菌检查结果和耐药特性,现报道如下。
1 资料与方法
1.1 材料
1.1.1 一般资料 收集2017年1月~2018年12月我院呼吸危重症医学科和ICU肺部感染患者的BALF标本。其中男90例,女72例,年龄21~92岁,平均63岁。同一患者肺泡灌洗液选用首次分离菌。
1.1.2 仪器和试剂 VITEK MS质谱仪和VITEK 2-Compact自动化微生物仪及配套GN334/335、GP67药敏卡购自法国梅里埃公司;基质液α-氰基-4-羟基肉桂酸(CHCA)和甲酸购自法国梅里埃公司;哥伦比亚和巧克力血琼脂平板购自郑州安图生物有限公司。
1.2 方法
1.2.1 标本采集和培养 支气管肺泡灌洗术(Bronchoalveolar lavage,BAL)《参照肺部感染性疾病支气管肺泡灌洗病原体检测中国专家共识(2017年版)》[4]进行BALF的灌洗留取。微生物培养按照《全国临床检验操作规程》第4版[5]要求进行。质控菌株为:铜绿假单胞菌ATCC27853、肺炎克雷伯菌ATCC7000603、大肠埃希菌 ATCC25922、金黄色葡萄球菌ATCC25923,均来自国家卫健委临检验中心。药敏结果判读参照最新的美国临床实验室标准化协会(CLSI)标准进行。
1.2.2 MALDI-TOF MS鉴定细菌和酵母菌 用一次性消毒牙签挑取血平板或沙保弱琼脂平板生长18~24 h的单菌落涂抹于靶板,加1 μL CHCA基质盖过靶点(酵母菌先加0.5 μL甲酸),干燥后质谱鉴定。
1.2.3 MALDI-TOF MS磁珠法鉴定丝状真菌 用蘸湿乙醇的棉签收集1~2 cm直径范围内沙保弱琼脂平板上丝状真菌菌落,悬于900 μL 70%的乙醇离心管中,同时加入酒精高度1/2的磁珠。涡旋震荡1~2 min,弃去磁珠,12 000 r/min 离心2 min,弃上清液。加40 μL新鲜配制的70%甲酸,涡旋震荡均匀,再加40 μL乙腈涡旋震荡均匀,12 000 r/min离心2 min。 取上清1 μL涂布于靶板上(双孔),自然干燥后加1 μL CHCA基质,干燥后质谱鉴定。
1.2.4 数据分析和仪器校正 采用WHONET 5.5软件进行药敏结果统计。MALDI-TOF MS鉴定病原菌前,用大肠埃希菌ATCC 8739作为标准菌株进行仪器校正。
2 结果
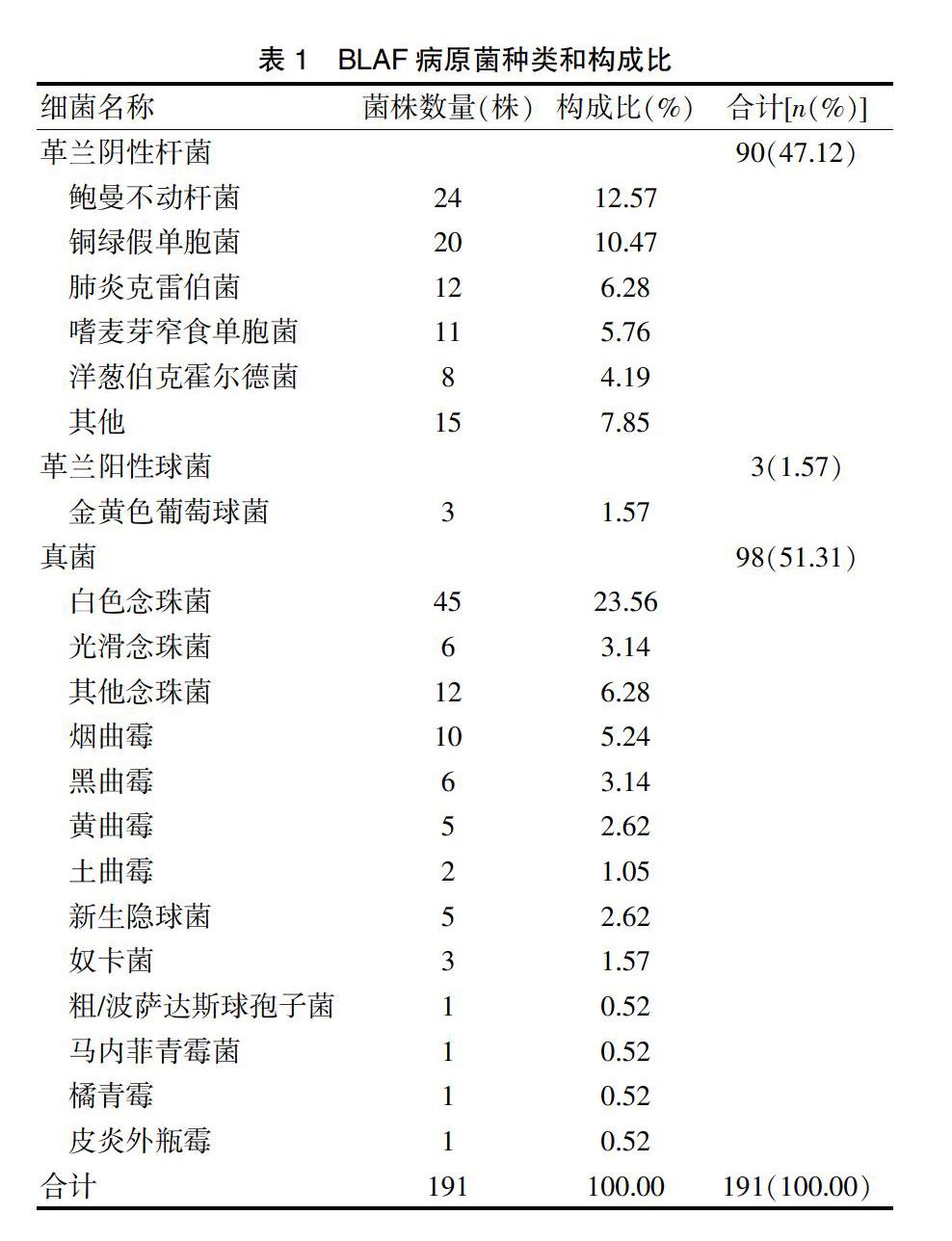
2.1 肺部疾病患者BLAF病原菌种类和构成比
在910例患者中,162例BALF培养阳性,检出率17.80%;162例中男性90例,占55.56%,女性72例,占44.44%。共分离培养出病原菌191株,真菌98株(51.31%),其中白色念珠菌45株(23.56%),曲霉23株(12.04%);革蘭阴性杆菌共90株(47.12%),以鲍曼不动杆菌(12.57%)、铜绿假单胞菌(10.47%)、肺炎克雷伯菌(6.28%)为主;革兰阳性球菌中金黄色葡萄球菌3株(1.57%)。见表1。
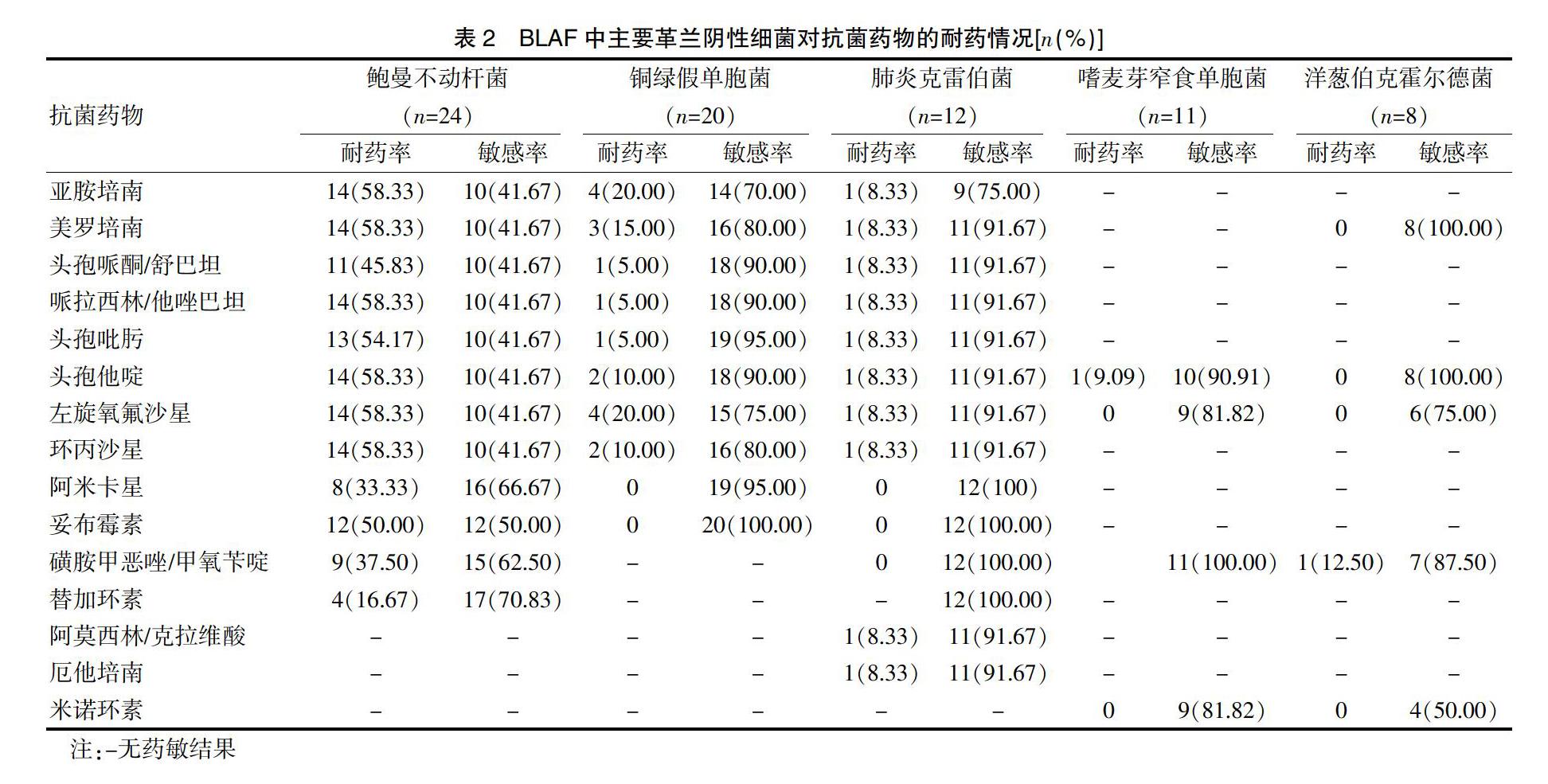
2.2 BLAF病原菌耐药情况
鲍曼不动杆菌对亚胺培南、美罗培南、哌拉西林/他唑巴坦、头孢吡肟、头孢他啶、左旋氧氟沙星、环丙沙星的耐药率在50%以上。铜绿假单胞菌和肺炎克雷伯菌对亚胺培南的耐药率分别为20.00%、8.33%。嗜麦芽窄食单胞菌和洋葱伯克霍尔德菌对头孢他啶、磺胺甲恶唑/甲氧苄啶和米诺环素的耐药率均低于10%。见表2。
3 讨论
支气管肺泡灌洗术(Bronchoalveolar lavage,BAL)是一种无创技术,研究中BAL结合虚拟导航,可以直达病灶处,有针对性灌洗足量的标本,提高病原菌的检出率,对下呼吸道感染诊断更具价值,还可用于诊断各种肺疾病,如间质性肺疾病、重症肺部感染和肺部恶性肿瘤等[6]。文中BALF病原菌的检出率低于李金等[7]的报道,推测还有病毒或支原体等感染发生。近年来,MALDI-TOF MS作为新兴技术,能快速、准确鉴定微生物,且鉴定微生物种类多,在真菌、奴卡菌和少见菌的鉴定方面具有明显优势,大部分菌株可以鉴定到种[8]。文中MALDI-TOF MS对灌洗液标本病原菌的检出种类显著高于相关报道[2,7,9],以革兰阴性杆菌和真菌为主,革兰阴性杆菌主要由鲍曼不动杆菌、铜绿假单胞菌和肺炎克雷伯菌构成,与2015年中国细菌耐药监测网[10]报道结果一致;真菌由念珠菌、曲霉、隐球菌、奴卡菌和其他少见真菌构成。早期明确病原菌的种类,为临床治疗提供理论依据。
在鉴定丝状真菌时,使用了磁珠法,克服了菌丝和细胞壁破碎困难的难题,提高了鉴定的准确率。而对于少数鉴定不出的真菌,推荐更新VITEK 3.2数据库及使用实验室内部自建库来弥补不足。相关研究也报道与基因检测结果相比,MALDI-TOF MS能够可靠地鉴定出临床丝状真菌[11-12]。临床上抗丝状真菌药物主要是三唑类药物、多烯类药物、氟胞嘧啶和棘白菌素类药物等,有报道发现唑类药物耐药率有所上升,耐药机制主要包括药物靶点靶位点cyp51a和非cyp51a突变及其过度表达、生物膜的形成和外排泵的上调,因此有必要及时开展丝状真菌药敏检测[13]。酵母菌中白色念珠菌检出率达23.56%,明显高于相关研究[2],文中BALF标本多来自老年患者,基础疾病多、住院时间长、长期使用大量广谱抗菌药物及有侵入性操作,研究表明[14]这几方面是下呼吸道念珠菌的定植或感染的危险因素。因此念珠菌肺炎的诊断需慎重考虑,需从宿主因素、患者临床表现及微生物学三方面综合考虑,尤其是免疫缺陷患者[15]。而有研究指出造血干细胞移植肺炎患者BALF念珠菌培养阳性者与炎症水平和死亡率显著相关[16]。因此念珠菌的分离应引起医生的重视。
文中BALF分离细菌多为革兰阴性杆菌,可能与老年患者较多,第三、四代头孢菌素的广泛使用有关。革兰阴性杆菌中,多药耐药鲍曼不动杆菌比例较高,共识中[17]舒普深和特治星作为推荐治疗药物。而文中对头孢哌酮/舒巴坦和哌拉西林/他唑巴坦耐药率高于45%,对亚胺培南和美罗培南的耐药率为58.33%,其复杂的耐药机制主要为产OXA型碳青霉烯酶或外膜蛋白改变(缺陷或表达水平下降)或外排泵表达,因此治疗多药耐药鲍曼不动杆菌应依据药敏结果选择敏感药物,联合药物治疗;对于泛耐药鲍曼不动杆菌选择舒普深或替加环素为基础的联合药物治疗,考虑到中国定制药敏卡中替加环素耐药率有所偏高,因此使用替加环素治疗前需进行肉汤稀释法或MIC测试条确证。本文中20株铜绿假单胞菌中有6株为黏液性铜绿,虽然体外耐药率较低,但考虑生物膜的存在,临床治疗效果不佳,推荐使用大环内酯类药物与敏感性药物联合治疗[18-19]。嗜麦芽窄食单胞菌和洋葱伯克霍尔德菌是医院机会致病菌,文中对头孢他啶和左旋氧氟沙星的耐药率低于史格[20]的报道,但考虑到左旋氧氟沙星容易诱导细菌耐药,应谨慎使用。临床上舒普深也常作为治疗药物,由于其没有折点,仅报告药敏的数据结果供医生参考。考虑到两种细菌广泛的固有耐药和复杂的获得性耐药机制,且容易形成生物膜,二者引起的医院感染仅有少量抗菌药物用于治疗,应持续监测药敏变化[21]。
综上所述,MALDI-TOF MS的应用增加了BALF病原菌检出种类,为临床提供了明确的病原菌。革兰阴性杆菌药敏结果多样性,应结合药敏结果指导治疗。同时要加强医务人员手卫生、控制环境污染和接触隔离,以防止耐药性微生物在呼吸危重症医学科和ICU内传播。
[参考文献]
[1] Collaborators GL. Estimates of the global,regional and national morbidity,mortality and aetiologies of lower respiratory infections in 195 countries,1990~2016:A systematic analysis for the global burden of disease study 2016[J]. Lancet Infect Dis,2018,18(11):1191-1210.
[2] 李秀文,王运铎,张毅华. 肺泡灌洗液、纤支镜刷出物及痰病原菌培养对下呼吸道感染的诊断价值[J]. 中国实验诊断学,2018,22(12):2091-2094.
[3] Escribano Montaner A,García de Lomas,Juan,et al. Bacteria from bronchoalveolar lavage fluid from children with suspected chronic lower respiratory tract infection:Results from a multi-center,cross-sectional study in Spain[J].European Journal of Pediatrics,2018,177(2):181-192.
[4] 中華医学会呼吸病学分会. 肺部感染性疾病支气管肺泡灌洗病原体检测中国专家共识(2017年版)[J]. 中华结核和呼吸杂志,2017,40(8):578-583.
[5] 尚红,王毓三,申子瑜. 全国临床检验操作规程[M]. 北京:人民卫生出版社,2015:.
[6] Houda Gharsalli,Mouna Mlika,Imen Sahnoun. The utility of bronchoalveolar lavage in the evaluation of interstitial lung diseases:A clinicopathological perspective[J]. Journal Of Thoracic Disease,2018,35(5):280-287.
[7] 李金,李光. 支气管肺泡灌洗液细菌培养分布及耐药性分析[J]. 天津医科大学学报,2015,21(3):242-244.
[8] Tsung Hou,Chuan Ahiang-Ni,Shih-Hua Teng. Current status of MALDI-TOF mass spectrometry in clinical microbiology[J]. Journal Of Food And Drug Analysis,2019, 27(2):404-414.
[9] 俞国峰,严一核,应利君. ICU肺部感染患者肺泡灌洗液病原菌分布及耐药性分析[J]. 中国现代医生,2018, 56(7):89-92.
[10] Xiang Tang,Meng Xiao,Chao Zhuo,et al. Multi-level analysis of bacteria isolated from inpatients in respiratory departments in China[J]. Microbial Pathogenesis,2018,10(5):2666-2675.
[11] Park JH,Shin JH,Choi MJ,et al. Evaluation of matrix-assisted laser desorption/ionization time-of-fight mass spectrometry for identification of 345 clinical isolates of Aspergillus species from 11 Korean hospitals:Comparison with molecular identification[J]. Diagnostic Microbiology and Infectious Disease,2017,87(1):28-31.
[12] Atalay A,Koc AN,Suel A,et al. Conventional morphology versus PCR sequencing,rep-PCR,and MALDI-TOF-MS for identification of clinical aspergillus isolates collected over a 2-Year period in a university hospital at Kayseri,Turkey[J]. Journal of Clinical Laboratory Analysis,2016, 30(5):745-750.
[13] Sharma C,Chowdhary A. Molecular bases of -antifungal resistance in filamentous fungi[J]. International Journal of Antimicrobial Agents,2017,50(5):607-616.
[14] Pendleton KM,Dickson RP,Newton DW,et al. Respiratory tract colonization by candida species portends worse outcomes in immunocompromised patients[J]. Clinical Pulmonary Medicine,2018,25(6):197-201.
[15] Pappas PG,Kauffman CA,Andes DR,et al. Clinical practice guideline for the management of candidiasis:2016 Update by the Infectious Diseases Society of America[J]. Clinical Infectious Diseases,2015,62(4):409.
[16] Díez-Aguilar M,Ekkelenkamp M,Morosini MI,et al. Antimicrobial susceptibility of non-fermenting Gram-negative pathogens isolated from cystic fibrosis patients[J].International Journal of Antimicrobial Agents,2019,53(1):84-88.
[17] 周華,周建英,俞云松. 中国鲍曼不动杆菌感染诊治与防控专家共识解读[J]. 中国循证医学杂志,2016,16(1):26-29.
[18] 李代昆,李具琼,余雪梅,等. 黏液型铜绿假单胞菌临床分布与耐药性分析[J]. 中华医院感染学杂志,2017, 27(12):2645-2648.
[19] 谢国艳,高志生,李星军,等. 黏液型铜绿假单胞菌的毒力基因、产金属酶检测与耐药性研究[J]. 中国实验诊断学,2018,22(1):121-124.
[20] 史格,茅国峰. 重症监护病房与普通病房主要非发酵菌耐药性比较分析[J]. 中国消毒学杂志,2018,35(4):276-279.
[21] Pollini S,Di Pilato V,Landini G,et al. In vitro activity of N-acetylcysteine against Stenotrophomonas maltophilia and Burkholderia cepacia complex grown in planktonic phase and biofilm[J]. PLoS ONE,2018,13(10):e0203941.
(收稿日期:2019-07-04)

