剖宫产与后代炎症性肠病关系的Meta分析
吴杨昊天,韩雪梅,高银燕,江丽丽,何文博
(兰州大学 公共卫生学院,甘肃 兰州 730000)
炎症性肠病包括克罗恩病和溃疡性结肠炎,长期以来被认为是由一种针对基因易感宿主肠道管腔菌群的异常免疫反应引起的免疫性疾病[1-2]。近年来,炎症性肠病已经成为一种全球性疾病,西方发达国家的发病率逐渐趋于稳定,但超过0.3%,而在新兴发展中国家中的发病率呈现快速增长趋势[3]。引发炎症性肠病的遗传宿主与环境因素之间的无序相互作用可能与肠道共生微生物群、肠道上皮细胞和肠道相关淋巴组织之间存在相关性[4]。有研究表明,肠道内细菌对炎症性肠病的发生有促进作用[5]。
在2008~2014年期间,我国剖宫产率快速增长,总体剖宫产率达到34.9%[6]。相关研究发现,阴道分娩和剖宫产分娩后6个月的患儿粪便菌群存在差异,提示分娩方式可能是新生儿肠道菌群种类差异的影响因素[7]。相比阴道分娩,通过剖宫产分娩的后代肠道细菌定植的情况是不同的,这种差异可能影响机体对肠道菌群相关疾病的易感性[8]。关于剖宫产与后代炎症性肠病发生的相关性研究的信息仍然较少。有原始研究报道剖宫产与克罗恩病或溃疡性结肠炎之间无相关性[9],而其它原始研究发现剖宫产分娩与后代炎症性肠病具有统计学意义上的相关性,但仅与克罗恩病的发生相关,与溃疡性结肠炎的发生不具有相关性[10-12]。虽然国外已有Meta分析对两者之间的相关性进行了研究,但是研究仅涉及炎症性肠病,并未对炎症性肠病的具体分类进行讨论;纳入研究数量较少、样本量不足以及分析方法的差异造成研究结果的不统一,剖宫产对后代炎症性肠病发生风险的影响尚没有一个明确的结论。因此,本研究在原有Meta分析的基础上,纳入新近原始研究,同时通过亚组分类分析,探讨剖宫产与后代炎症性肠病、克罗恩病、溃疡性结肠炎发生的相关性,从而为炎症性肠病的防治提供参考依据。
1 资料与方法
1.1 资料来源 通过检索PubMed、Web of Science、Cochrane Library、EMbase以及中国知网、万方、维普和中国生物医学文献数据库,搜集2019年8月以前关于剖宫产与后代炎症性肠病发生风险的研究,手工检索纳入研究的相关参考文献。英文检索词包括“Inflammatory bowel disease”“Crohn Disease”“Ulcerative colitis”“IBD”“ulcerative colitis”“proctocolitis”“ proctosigmoiditis” “Caesarean Section”“caesarean deliver”“cesarean surgery”“caesarean birth”“abdominal birth”“abdominal deliver”“child”“adolescent”“infant”“childhood”,中文检索词包括“炎症性肠病”“克罗恩病”“溃疡性结肠炎”“剖宫产”“新生儿”“婴儿”“婴幼儿”“青少年”。
1.2 文献纳入与排除标准 文献纳入标准:研究类型为病例-对照研究和队列研究;暴露因素为剖宫产,结局指标为炎症性肠病的发生风险。文献排除标准:同一人群重复发表的文献;综述、会议以及评论文献;数据不全、无法提取有效数据且通过联系作者、填补缺失值仍无法获得有效数据的文献。
1.3 文献筛选与质量评价 两名研究人员按照纳入排除标准独立筛选文献,文献筛选过程中的分歧由讨论决定或者由第3人进行一致性评价。采用纽卡斯尔-渥太华量表(Newcastle-Ottawa Scale,NOS)[13]对纳入文献进行质量评价。当NOS评分为7~9分时,认为文献质量较高;当NOS评分为4~6分时,认为文献质量中等;当NOS评分为0~3分时,认为文献质量较低。
1.4 数据提取 提取纳入文献的作者、文献发表年限、研究开展国家或地区、数据来源、总样本量、病例组和对照组的样本量、分娩方式、后代性别、后代患病类型、对照来源、随访时间、调整的混杂因素、OR/RR/HR值、95%CI值以及文献质量评价数据。
1.5 统计学方法 采用STATA 12.0软件进行数据分析。采用RR以及95%CI作为效应指标。运用Q检验进行异质性检验:I2≥50%或P≤0.05,显示纳入文献之间异质性较大,采用随机效应模型;I2<50%且P>0.05,显示纳入文献之间异质性小,采用固定效应模型。采用亚组分析和Meta 回归分析探究异质性来源和协变量对合并效应的影响;逐一剔除异质性较大的研究进行敏感性分析,采用Egger’s和 Begg’s检验进行发表偏倚检验,P<0.05则表明研究间存在潜在发表偏倚。
2 结果
2.1 检索结果及纳入文献特征 初筛共检出相关文献1 119篇,手动检索文献2篇,剔除重复文献202篇;通过阅读标题和摘要,排除不符合纳入标准的文献873篇,包括856篇于本研究内容不一致的文献,9篇会议摘要,6篇综述,2篇致编辑的信;通过阅读全文,排除文献35篇,包括17篇无法获取有效数据的文献,1篇无法获取全文的文献。最终纳入11篇文献[5,9-10,12,14-18,20-21],包括6篇病例-对照研究,5篇队列研究。文献筛选流程图见图1,基本特征表见表1。

图1 文献筛选流程
表1 纳入研究基本信息
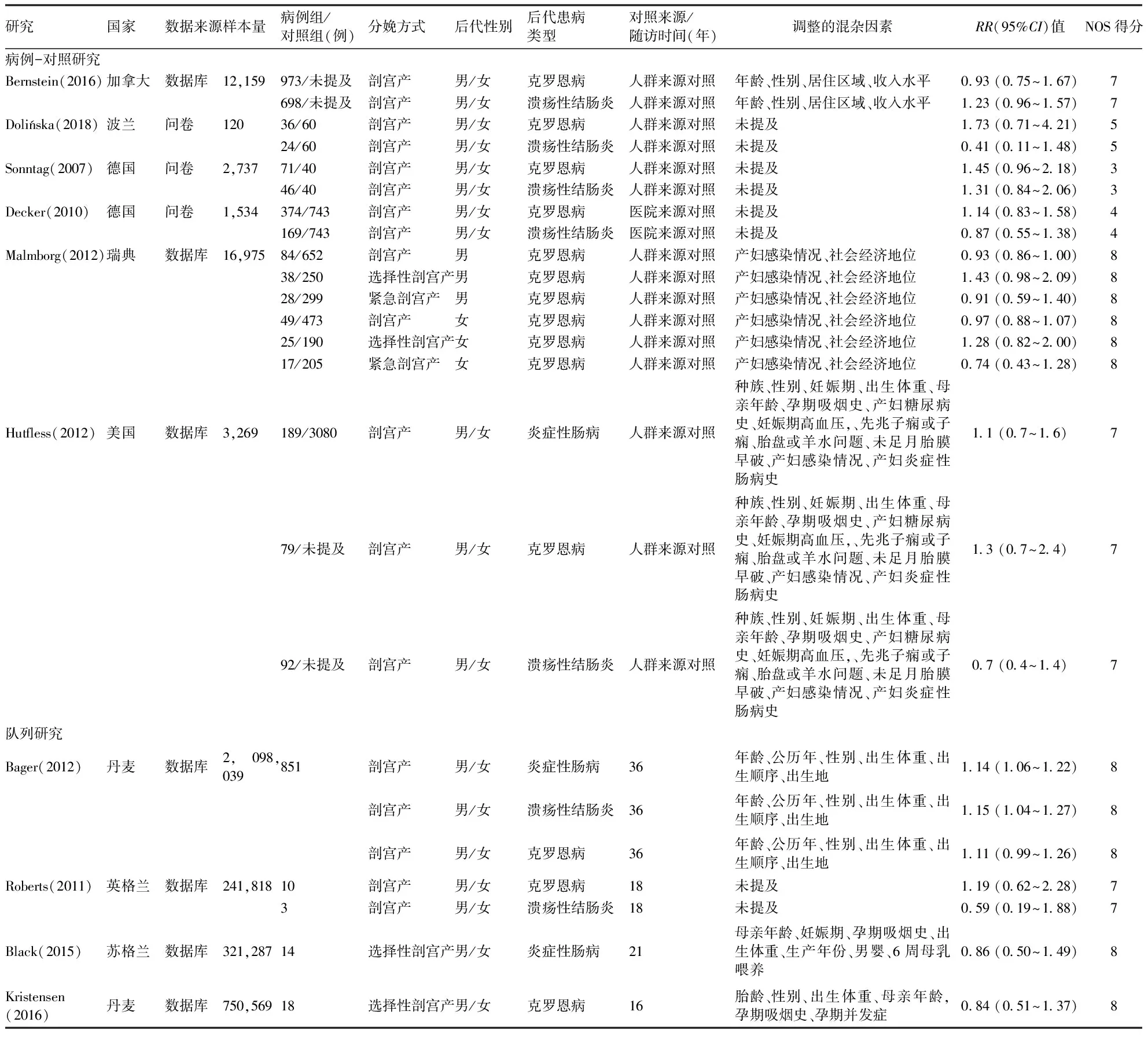
研究国家数据来源样本量病例组/对照组(例)分娩方式后代性别后代患病类型对照来源/随访时间(年)调整的混杂因素RR(95%CI)值NOS得分病例-对照研究Bernstein(2016)加拿大数据库12,159973/未提及剖宫产男/女克罗恩病人群来源对照年龄、性别、居住区域、收入水平0.93 (0.75~1.67)7698/未提及剖宫产男/女溃疡性结肠炎人群来源对照年龄、性别、居住区域、收入水平1.23 (0.96~1.57)7Dolińska(2018)波兰问卷12036/60剖宫产男/女克罗恩病人群来源对照未提及1.73 (0.71~4.21)524/60剖宫产男/女溃疡性结肠炎人群来源对照未提及0.41 (0.11~1.48)5Sonntag(2007)德国问卷2,73771/40剖宫产男/女克罗恩病人群来源对照未提及1.45 (0.96~2.18)346/40剖宫产男/女溃疡性结肠炎人群来源对照未提及1.31 (0.84~2.06)3Decker(2010)德国问卷1,534374/743剖宫产男/女克罗恩病医院来源对照未提及1.14 (0.83~1.58)4169/743剖宫产男/女溃疡性结肠炎医院来源对照未提及0.87 (0.55~1.38)4Malmborg(2012)瑞典数据库16,97584/652剖宫产男克罗恩病人群来源对照产妇感染情况、社会经济地位0.93 (0.86~1.00)838/250选择性剖宫产男克罗恩病人群来源对照产妇感染情况、社会经济地位1.43 (0.98~2.09)828/299紧急剖宫产男克罗恩病人群来源对照产妇感染情况、社会经济地位0.91 (0.59~1.40)849/473剖宫产女克罗恩病人群来源对照产妇感染情况、社会经济地位0.97 (0.88~1.07)825/190选择性剖宫产女克罗恩病人群来源对照产妇感染情况、社会经济地位1.28 (0.82~2.00)817/205紧急剖宫产女克罗恩病人群来源对照产妇感染情况、社会经济地位0.74 (0.43~1.28)8Hutfless(2012)美国数据库3,269189/3080剖宫产男/女炎症性肠病人群来源对照种族、性别、妊娠期、出生体重、母亲年龄、孕期吸烟史、产妇糖尿病史、妊娠期高血压,、先兆子痫或子痫、胎盘或羊水问题、未足月胎膜早破、产妇感染情况、产妇炎症性肠病史1.1 (0.7~1.6)779/未提及剖宫产男/女克罗恩病人群来源对照种族、性别、妊娠期、出生体重、母亲年龄、孕期吸烟史、产妇糖尿病史、妊娠期高血压,、先兆子痫或子痫、胎盘或羊水问题、未足月胎膜早破、产妇感染情况、产妇炎症性肠病史1.3 (0.7~2.4)792/未提及剖宫产男/女溃疡性结肠炎人群来源对照种族、性别、妊娠期、出生体重、母亲年龄、孕期吸烟史、产妇糖尿病史、妊娠期高血压,、先兆子痫或子痫、胎盘或羊水问题、未足月胎膜早破、产妇感染情况、产妇炎症性肠病史0.7 (0.4~1.4)7队列研究Bager(2012)丹麦数据库2,098,039851剖宫产男/女炎症性肠病36年龄、公历年、性别、出生体重、出生顺序、出生地1.14 (1.06~1.22)8剖宫产男/女溃疡性结肠炎36年龄、公历年、性别、出生体重、出生顺序、出生地1.15 (1.04~1.27)8剖宫产男/女克罗恩病36年龄、公历年、性别、出生体重、出生顺序、出生地1.11 (0.99~1.26)8Roberts(2011)英格兰数据库241,81810剖宫产男/女克罗恩病18未提及1.19 (0.62~2.28)73剖宫产男/女溃疡性结肠炎18未提及0.59 (0.19~1.88)7Black(2015)苏格兰数据库321,28714选择性剖宫产男/女炎症性肠病21母亲年龄、妊娠期、孕期吸烟史、出生体重、生产年份、男婴、6周母乳喂养0.86 (0.50~1.49)8Kristensen(2016)丹麦数据库750,56918选择性剖宫产男/女克罗恩病16胎龄、性别、出生体重、母亲年龄,孕期吸烟史、孕期并发症0.84 (0.51~1.37)8
续表1
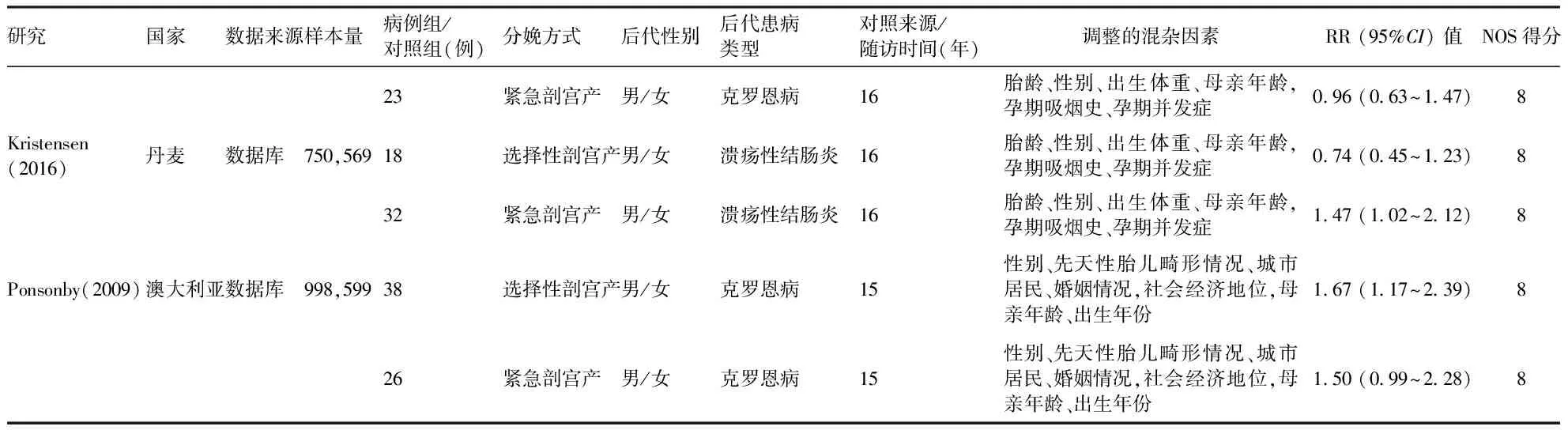
研究国家数据来源样本量病例组/对照组(例)分娩方式后代性别后代患病类型对照来源/随访时间(年)调整的混杂因素RR (95%CI) 值NOS得分23紧急剖宫产男/女克罗恩病16胎龄、性别、出生体重、母亲年龄,孕期吸烟史、孕期并发症0.96 (0.63~1.47)8Kristensen(2016)丹麦数据库750,56918选择性剖宫产男/女溃疡性结肠炎16胎龄、性别、出生体重、母亲年龄,孕期吸烟史、孕期并发症0.74 (0.45~1.23)832紧急剖宫产男/女溃疡性结肠炎16胎龄、性别、出生体重、母亲年龄,孕期吸烟史、孕期并发症1.47 (1.02~2.12)8Ponsonby(2009)澳大利亚数据库998,59938选择性剖宫产男/女克罗恩病15性别、先天性胎儿畸形情况、城市居民、婚姻情况,社会经济地位,母亲年龄、出生年份1.67 (1.17~2.39)826紧急剖宫产男/女克罗恩病15性别、先天性胎儿畸形情况、城市居民、婚姻情况,社会经济地位,母亲年龄、出生年份1.50 (0.99~2.28)8
2.2 纳入文献NOS量表评价 通过NOS量表对纳入文献进行方法学质量评价,8篇研究[9-10,12,14,16-18,21]质量评分为7~9分,提示本研究纳入文献质量较高(见表1)。
2.3 Meta分析结果
2.3.1 剖宫产与后代炎症性肠病的关系 共有11篇文献报道了剖宫产与后代炎症性肠病的关系,纳入分析的各研究存在明显异质性(I2=54.6%,P=0.001),因此采用随机效应模型。Meta分析结果显示,剖宫产与后代炎症性肠病的发生风险差异没有统计学意义(RR=1.09,95%CI: 0.99~1.19),见图2。

图2 剖宫产与后代炎症性肠病发生风险的森林图
2.3.2 剖宫产与后代克罗恩病的关系 10篇文献报道了剖宫产与后代克罗恩病的关系,纳入分析的各研究存在明显异质性(I2=52.4%,P=0.014),因此采用随机效应模型。Meta分析结果显示,剖宫产与后代克罗恩病的发生风险差异没有统计学意义(RR=1.09,95%CI: 0.98~1.20),见图3。
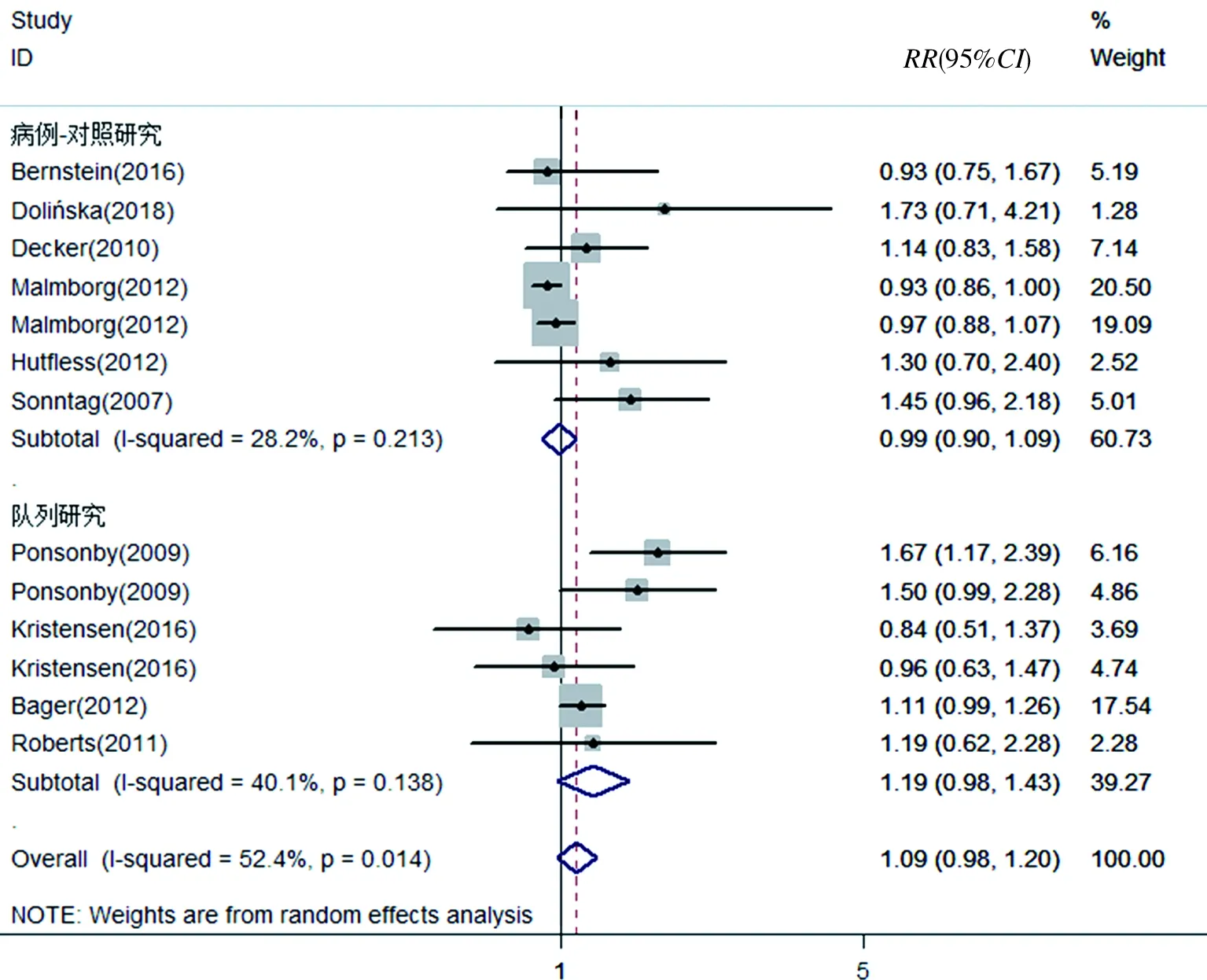
图3 剖宫产与后代克罗恩病发生风险的森林图
2.3.3 剖宫产与后代溃疡性结肠炎的关系 8篇文献报道了剖宫产与后代溃疡性结肠炎的关系,纳入分析的各研究之间异质性小(I2=37.3%,P=0.121),因此采用固定效应模型。Meta分析结果显示,剖宫产会增加后代溃疡性结肠炎的发生风险,表明剖宫产是后代溃疡性结肠炎的危险因素(RR=1.14,95%CI: 1.04~1.23),见图4。

图4 剖宫产与后代溃疡性结肠炎发生风险的森林图
2.3.4 亚组分析和Meta回归分析 根据研究开展的地区、随访时间、数据来源、文献质量、混杂因素的调整数进行亚组分析。结果显示,来自欧洲的参与者合并RR值为1.13(95%CI: 1.04~1.24),但美洲人群中剖宫产对后代溃疡性结肠炎发生风险差异无统计学意义;随访时间不少于20年的研究合并RR值为1.15(95%CI: 1.04~1.26),但随访时间少于20年的研究中剖宫产对后代溃疡性结肠炎发生风险差异无统计学意义;数据来源为数据库的研究合并RR值为1.15(95%CI:1.05~1.25),但数据来源为问卷的研究中剖宫产对后代溃疡性结肠炎发生风险差异无统计学意义;NOS评分为7~9分的研究合并RR值为1.15(95%CI:1.05~1.25),但NOS评分低于7分的研究中剖宫产对后代溃疡性结肠炎发生风险差异无统计学意义。以研究开展的地区、随访时间、数据来源、文献质量、混杂因素的调整数作为协变量,采取限制性最大似然法进行单因素Meta回归分析,结果显示Pbetween值均大于0.05,上述因素对合并RR值影响的差异和对异质性影响的差异无统计学意义(见表2)。
表2 亚组分析剖宫产与后代溃疡性结肠炎的关系

亚组研究数目异质性I2 /%PwithinRR(95% CI)Pbetween地区0.957 美洲262.90.1011.14 (0.91~1.43) 欧洲640.40.1221.13 (1.04~1.24)数据来源0.584 数据库542.40.1231.15 (1.05~1.25) 问卷343.70.1691.02 (0.74~1.39)随访时间0.487 少于20年266.30.0521.11 (0.83~1.48) 不低于20年1NANA1.15 (1.04~1.27)NOS得分0.584 ≤6343.70.1691.02 (0.74~1.39) ≥7542.40.1231.15 (1.05~1.25)混杂因素调整数0.447 <3431.10.2261.08 (0.92~1.27) ≥3445.80.1171.12 (0.94~1.34)
2.3.5 敏感性分析 对溃疡性结肠炎发生率这一指标采用逐一剔除研究的方式,当剔除Bager等[10]的研究后,Meta分析结果发生变化,提示研究结果不稳健。
2.3.6 发表偏倚 采用Egger’s和 Begg’s检验进行发表偏倚检验,Egger’s和 Begg’s检验的P值分别为0.115和0.076,P值均大于0.05,显示纳入研究无明显发表偏倚(见图5)。

图5 Begg’s 法检测发表偏倚的漏斗图
3 讨论
炎症性肠病作为一种慢性疾病,疗程长、易复发、疾病经济负担沉重。近年来,越来越多的研究表明炎症性肠病是一种自身免疫性疾病[22],但对其发病机制的研究尚无明确的结论。Decker等[5]对1 950名儿童进行的病例-对照研究显示,剖宫产是儿童期乳糜泻的危险因素,克罗恩病或溃疡性结肠炎患儿的剖宫产率与对照组相似。一些流行病学研究探讨了剖宫产分娩与其它免疫疾病的关系,一项研究分娩方式与1型糖尿病关系的荟萃分析结果表明,剖宫产是儿童期1型糖尿病发病的一个危险因素[23]。然而对剖宫产与哮喘和特应性疾病之间的关系进行研究,结果存在一定的矛盾,剖宫产是儿童期哮喘的危险因素,而与特应性疾病的发生无相关性[24],其中可能的解释包括了肠道微生物群免疫反应中的应答变化与剖宫产存在关联。由于这与肠道微生物群在炎症性肠病的致病机制中发挥的作用存在共同的理论研究,因此有必要系统回顾剖宫产与炎症性肠病发生相关性的文献。
本次Meta分析纳入的11篇研究整体质量较高,纳入研究选择性偏倚风险小,研究系统评价了剖宫产与后代炎症性肠病的关系,结果显示剖宫产分娩的后代患溃疡性结肠炎的风险增高14%,剖宫产可能是溃疡性结肠炎的致病危险因子。Andersen等[25]的队列研究结果显示,剖宫产分娩的后代溃疡性结肠炎患病率高于克罗恩病的患病率,这一观点也与Malmborg等[18]的临床研究结果一致。敏感性分析结果表明,纳入Bager等[10]的研究导致结果不稳健。通过分析研究的原始数据,该队列研究结果对本研究的结论产生了较大的影响,纳入的样本量较大可能是造成结果不稳健的原因,需要更多高质量、大样本的研究支撑研究结果。
肠道共生菌在粘膜免疫反应中具有基本的生理作用,并在炎症性肠病的发生机制中具有完整的病理和生理作用[26]。Eckburg等[27]的研究数据显示,肠粘膜在分娩之后从无菌环境到适宜细菌定植的环境中,肠道内可检测到的细菌产物迅速组成了复杂的菌群。共生细菌浓度和粘膜上皮解剖定位的改变与粘膜炎症、组织损伤和器官功能障碍等疾病相关[28-29]。通过阴道分娩或剖宫产分娩的新生儿肠道内细菌定植的环境条件各不相同。Biasucci等[30]的研究发现,通过阴道分娩的新生儿的肠道微生物群细菌种类比剖宫产分娩的新生儿的肠道微生物群细菌种类更具多样性,阴道分娩的新生儿肠道微生物群以长双歧杆菌和链状双歧杆菌等优势菌群为主,而剖宫产分娩的新生儿肠道微生物群几乎不存在双歧杆菌菌属。相关证据表明,新生儿肠道微生物群的早期组成对免疫系统的后期发育起着重要作用[8]。从出生到出生90 d期间的剖宫产分娩新生儿肠道微生物多样性较低[31],这可能导致免疫功能低下,进而增加童年期发生免疫相关疾病的风险,包括炎症性肠病、哮喘和代谢紊乱等疾病。通过研究剖宫产与后代炎症性肠病发生的相关性,可能会对提早炎症性肠病的诊断时间尤其是为童年期的疾病诊断提供理论参考。
本研究按照严格的纳入与排除标准筛选文献并进行质量评价,纳入文献质量良好,未发现明显发表偏倚。但尚存在一些局限:①纳入文献对性别、年龄、孕期吸烟和饮酒情况、出生体重等可能的混杂因素进行了调整,但部分纳入研究尚未进行混杂因素的调整,这可能导致合并数据受到混杂因素的影响。②本研究存在人群和地域上的局限。亚洲、南美洲和东欧等地区缺乏评估剖宫产与炎症性肠病发生风险关系的研究,也无法论证剖宫产在不同发病率地区和炎症性肠病的相关性。③出生后应激素水平的差异可能对免疫系统的发育产生影响,在应激素方面,选择性剖宫产与阴道分娩的差异大于紧急剖宫产与阴道分娩的差异[32]。仅有一篇研究[17]涉及选择性剖宫产和紧急剖宫产对后代溃疡性结肠炎发生风险的比较差异分析,因此未将选择性剖宫产和紧急剖宫产视作不同的暴露方式进行比较分析。
综上所述,剖宫产与后代溃疡性结肠炎的发生存在关联,剖宫产可能会增加后代溃疡性结肠炎的发生风险。但是由于炎症性肠病的发生受到内外环境因素的影响,发病机制尚未十分清楚,而本研究纳入的研究数量有限且各研究质量不相同,因此亟待大样本、高质量以及设计精密的研究对结果加以验证。

