高危早产儿矫正月龄3月时母亲情绪及家庭应对与神经发育的关系
张涛梅,丁文雯,赵丽金,马佳莉,张莹
中国妇幼健康事业发展报告(2019)显示我国产后访视率和新生儿访视率已从1996年的65.5%、81.4%上升到2018年的89.9%、93.7%[1]。早产儿出生率和存活率明显提高,但如何依据国家卫健委《早产儿保健工作规范》有效实施高危早产儿专案管理和早期家庭综合干预[2],促进早产儿体格和神经行为发育是护理人员的重要工作。高危早产儿是胎龄<34周或出生体质量<2 000 g、存在早期严重合并症或并发症、生后早期喂养困难、体质量增长缓慢等任何一种异常情况的早产儿[2]。早产儿矫正6月龄内神经系统发育异常发生率高达40%[3],可出现认知、运动、语言发育障碍[4]。早产儿出生至矫正3月龄是脑发育的关键时期,也是其姿势控制培育的敏感期,对建立孩子与周围环境的互动关系至关重要。高危早产儿母亲产后焦虑、创伤后应激障碍(Post-traumatic Stress Disorder,PTSD)对早产儿的神经发育有直接影响[5]。早产儿出生这个应激事件,给母亲带来巨大的心理压力和情绪变化[6],并持续至孩子出生后3个月[7]。有负性情绪的早产儿母亲常认为孩子脆弱、难以照顾,应对不恰当等[8],从而影响孩子的神经发育。现有研究显示母亲参与式NICU干预的对象均是生命体征稳定的早产儿,且规模小[9],也未探讨NICU住院早产儿常见疾病如呼吸窘迫综合征(NRDS)对神经发育有无影响,因此这些干预尚不能作为规范的临床实践证据。鉴此,笔者调查分析高危早产儿临床特征、母亲情绪、早产家庭应对对高危早产儿神经发育的作用机制,旨在为制定针对性的干预措施提供参考。
1 对象与方法
1.1对象 采用便利抽样法选取在上海市某妇幼保健院NICU住院并于早产儿矫正3月龄来门诊随访的高危早产儿及其母亲为研究对象。纳入标准:①高危早产儿[2],合并症和并发症包括高胆红素血症,NRDS,支气管发育不良,败血症和脑室周围-脑室内出血;②母亲能够阅读理解中文;③母亲同意参加研究。排除标准:①Ⅲ~Ⅳ度脑室出血;②NICU住院期间死亡或自动出院者;③早产儿及母亲信息不完善且无法联系者。共有效调查202对高危早产儿及其母亲,早产儿出生胎龄为25.00~36.86(33.19±2.92)周,出生体质量810~3 530(1 956.64±581.72)g,小于胎龄儿35例,开始经口喂养胎龄27.86~41.29(35.75±2.35)周,矫正3月龄的喂养方式含母乳183例;患败血症11例,高胆红素血症83例,NRDS 86例,支气管发育不良16例,脑室周围-脑室内出血13例。母亲的学历初中以下7人,高中及中专70人,大专以上125人。
1.2方法
1.2.1调查工具 ①一般资料调查表,包括早产儿出生胎龄、出生体质量、是否为小于胎龄儿、开始经口喂养胎龄(周)、是否患高胆红素血症、NRDS、支气管发育不良、败血症、脑室周围-脑室内出血、母亲学历、矫正3月龄时喂养方式等。②围产期创伤后应激障碍(Perinatal PTSD Questionnaire,PPQ)量表,由Quinnell等[10]于1999年编制,获得原作者授权后,由2名硕士研究生翻译,精通英语的2名教师回译,由专家评论后预调查以了解母亲对条目的理解。量表包含再体验(3个条目)、逃避(6个条目)和高警觉(5个条目)3个维度,共14个条目,用“是”或“否”作答,分别计1或0分,总分0~14分。得分≥6分的母亲具有PTSD症状,得分越高表示母亲创伤后应激障碍水平越高。本研究中Chrobach′s α系数为0.790。③焦虑自评量表(Self-rating Anxiety Scale,SAS)[11]。量表含20个条目,采用1~4分评分法。20个条目得分相加为SAS粗分,标准分=SAS粗分×1.25,轻度焦虑标准分为50~59分,中度焦虑为60~69分,重度焦虑为70分以上。④早产影响家庭应对量表(View of Condition Impact scale,VCI)。采用丁文雯[12]汉化的量表,共10个条目,采用Likert 5级评分法,从完全不同意到完全同意依次赋1~5分,得分越高说明母亲认为早产对孩子的健康及家庭生活影响越大。该量表Chrobach′s α系数为0.614[12]。⑤中国儿童发育量表。由中国首都儿科研究所研制[13],用于评估0~4岁儿童神经精神运动发育,内容分为大运动、精细运动、认知、语言和社交行为5个领域。智龄=5个领域得分之和/5,发育商=智龄/实际月龄×100。发育商分数越高,表明认知能力越高,神经发育越好。量表的组间相关系数为0.98,与Gesell量表效标关联效度为0.95[13]。本研究以发育商≤84分为不达标。
1.2.2调查方法 NICU护士长助理和研究组成员于早产儿入NICU后,通过护理信息系统收集早产儿及母亲基本信息。早产儿矫正3月龄来院门诊随访时,使用统一语言指导早产儿母亲填写问卷。签署知情同意书后当场填写及收回问卷,共发放224份问卷,回收202份,有效回收率90.18%。早产儿的神经发育由新生儿科医生根据中国儿童发育量表测得5个领域得分来评定。研究组成员通过医院信息系统摘录。
1.2.3统计学方法 使用SPSS20.0软件进行统计描述、多元线性回归及Spearman相关性分析,采用Lisrel8.8构建路径分析模型。检验水准α=0.05。
2 结果
2.1母亲焦虑、PTSD症状、早产影响家庭应对和早产儿神经发育现状 母亲焦虑得分40.74±8.14,14.36%的母亲达到焦虑水平。母亲PPQ得分4.36±2.12,25.74%的母亲具有PTSD症状。早产影响家庭应对均分27.94±6.25。早产儿的神经行为发育水平见表1。

表1 早产儿神经发育得分(n=202)
2.2影响早产儿神经行为发育的一般因素 以早产儿神经行为发育商得分作为因变量,一般资料调查表中的各个变量为自变量行多元线性回归分析。连续性变量按原值纳入。分类变量赋值:小于胎龄儿、NRDS、败血症(否=0,是=1);矫正3月龄内喂养方式(含母乳喂养=0,不含母乳喂养=1)。回归分析结果见表2。

表2 高危早产儿神经行为发育影响因素的多元线性回归分析结果
注:R2=0.145,调整R2=0.093;F=2.780,P=0.002。
2.3早产儿神经行为发育及其影响因素之间的相关性分析 综合考虑Ⅰ类错误、Ⅱ类错误、检验效能以及对神经发育适合的影响因素数量,本文将多元回归中P<0.2的因素与SAS、PPQ、VCI得分以及早产儿神经发育商行Spearman相关性分析,分析结果见表3。
2.4路径分析模型的构建与分析 通过文献[3,5,7,14]回顾及表2、表3结果,构建初始模型假设:①出生胎龄、小于胎龄儿、NRDS、败血症、喂养方式、母亲焦虑、PTSD及早产家庭应对影响早产儿神经发育;②母亲焦虑影响PTSD,且二者影响早产家庭应对;③出生胎龄影响小于胎龄儿、NRDS、败血症、母亲焦虑、PTSD及早产家庭应对;④败血症及NRDS影响母亲PTSD;⑤败血症影响早产家庭应对。高危早产儿神经行为发育影响因素的路径分析模型及系数见图1。模型拟合优度结果:χ2/df=1.013,NFI=0.972,CFI=1.000,AGFI=0.952,RMSEA=0.008,SRMR=0.075,表明模型和实际数据拟合良好。
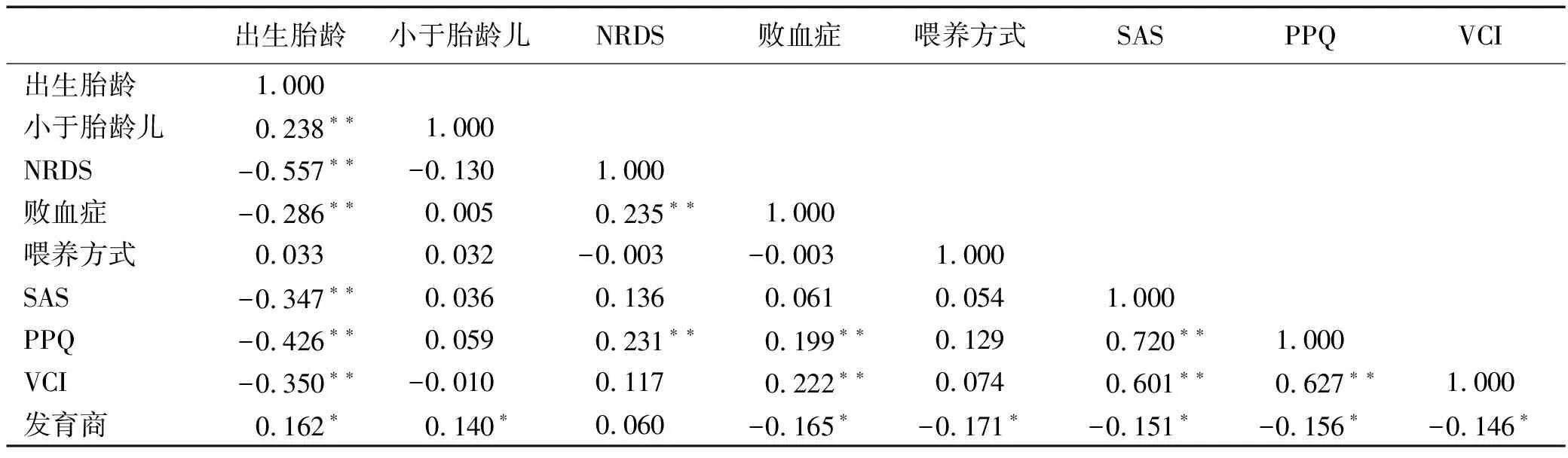
表3 矫正月龄3月龄高危早产儿神经行为发育影响因素的相关关系
注:*P<0.05,**P<0.01

图1 高危早产儿神经行为发育影响因素的路径分析模型及系数
3 讨论
3.1早产儿矫正3月龄神经行为发育现状 表1显示,早产儿神经行为发育未达标率为12.38%,胎龄<32周的早产儿神经行为发育水平更低,且早产儿神经行为发育迟缓率更高,与Romeo等[15]和张腾伟等[16]的研究结果一致。因此,如何提升高危早产儿早期的神经发育水平仍是亟待解决的问题。
3.2早产儿矫正3月龄神经行为发育的影响因素
3.2.1一般因素 本研究显示,与纯配方奶相比,含母乳喂养的早产儿神经发育水平更好,这与母乳含有神经营养因子,如长链多不饱和脂肪酸和二十二碳六烯酸等有关[17]。患有败血症的早产儿神经行为发育得分更低,与张琼等[18]的研究结果一致,这可能与早产儿发生感染致全身炎症反应过程中,细菌产物和细胞因子直接损伤未成熟脑,引起脑缺血再灌注损伤等机制有关。而患NRDS早产儿神经行为发育得分更高,可能与NICU中应用肺表面活性物质治疗NRDS有关。王新刚等[19]发现应用肺表面活性物质治疗NRDS后,患儿的神经行为发育在矫正3月龄时评分显著高于对照组。该疾病对早产儿神经发育的影响还有待进一步探究。此外,出生胎龄越小,出生时为小于胎龄儿或矫正3月龄时不含母乳喂养,母亲的焦虑程度越高。因此,医务人员应当重点关注NICU住院期间患有败血症及生后未添加母乳喂养的早产儿的神经行为发育。
3.2.2早产影响家庭应对 本研究VCI得分为(27.94±6.25)分,早产家庭应对越困难,神经行为发育得分越低,与廖承琳等[20]的研究一致。路径分析模型显示:早产影响家庭应对对早产儿神经发育有直接效应(效应系数为-0.19)。家庭应对是母亲对早产的认识及对家庭生活的影响,而家庭是影响早产儿神经行为发育的关键可控因素之一。3~4月龄是婴儿粗大动作发育的重要时期,家长营造支持性环境,如扩大活动空间和活动多样性,给予粗大运动玩具、与早产儿进行表情和肢体语言的交流等,促使早产儿大脑持续构建。目前,NICU开展家长参与式护理的医院只占39.6%[21],早期亲子关系建立困难,加上出院后缺乏专业人员指导,可能导致母亲对早产儿认知不佳和照护能力不足。因此,在随访过程中,医务人员应关注母亲对早产儿的不良认知,通过给予互动指导来促进早产儿神经发育。
3.2.3创伤后应激障碍 本研究显示,25.74%的母亲具有PTSD症状。早产儿母亲PTSD症状越重,早产儿神经行为发育得分越低,与Koen等[22]研究一致。路径分析模型显示,PTSD通过家庭应对间接作用于早产儿神经行为发育(效应系数-0.12)。PTSD症状重的母亲与早产儿的互动中敏感性和有效性低,而控制性高[23]。这些都表明母亲PTSD会导致早产应对不良,最终影响早产儿神经行为发育。提示医务工作者在高危早产儿的随访过程中应加强对母亲PTSD症状的筛查及管理,以期减少对早产儿神经发育的影响。
3.2.4母亲焦虑 本研究显示,高危早产儿母亲SAS得分高于全国常模(29.78±10.07)分[11]。母亲焦虑水平越高,早产儿神经行为发育得分越低,与国外研究[7]相一致。路径分析模型显示,母亲焦虑可以通过PTSD及家庭应对路径间接作用于早产儿神经发育(效应系数-0.10)。母亲焦虑水平越高,PTSD越重。两者均会影响早产家庭应对,最终影响早产儿神经行为发育。故应尽早识别和关注早产儿母亲的不良情绪,提高其对早产儿的认知,增强其家庭照护能力。通过这些中介因素的评估和有效干预,促进早产儿姿势控制、平衡协调能力的发展,为后续神经发育打下良好的基础。
4 小结
本研究通过路径分析模型分析出高危早产儿矫正3月龄神经行为发育水平的影响因素中是否含母乳喂养效应最大,其次为是否患败血症及早产影响家庭应对;母亲焦虑与PTSD可以通过早产影响家庭应对的中介作用影响神经行为发育。提示对于未采用母乳喂养的早产儿应在专案管理中加强家庭照护薄弱环节研究,针对性增加家庭访视内容。另外,矫正月龄3月内是早产儿大脑神经细胞增殖和脑功能快速发展的关键时期,也是母婴面对面互动关系建立的重要时期,因此早期家庭综合干预中宜构建多学科团队,强化人文关怀服务,做好产妇心理评估及疏导,全面促进早产儿早期生长发育。

