下颌骨大型囊性病变开窗术后骨腔改变及其影响因素
丁云波, 姚小武, 陈仕生, 卢子正, 林敏校, 桂心伟
(汕头大学医学院第二附属医院口腔科,广东 汕头 515041)
根尖囊肿(RC),牙源性角化囊肿(OKC),含牙 囊肿 (dentigerous cyst,DC) 和单囊型成釉细胞瘤(UAB) 是下颌骨常见的囊性病变。 其手术方式较多,但对于大型的囊性病变,开窗减压术可以最大限度地保留颌骨外形,而且具有创伤小、并发症少的特点,治疗效果已得到认可,并被广泛应用[1-4]。 但有关下颌骨囊性病变骨腔骨质形成速率和密度的改变进程,以及其影响因素的研究较少。 本文通过观察下颌骨大型囊性病变开窗术后口腔曲面体层片,了解骨腔骨密度的改变及影响术后骨质形成的因素。
1 资料和方法
1.1 临床资料
收集2014-08―2018-05 间在汕头大学医学院附属第二医院口腔科手术治疗且术后定期复查的27 例大型颌骨囊性病变患者的病例资料,其中,男性16 例,女性11 例;年龄19~65 岁,平均年龄39岁;病例资料基本特征见表1。 所有病例均进行病理组织检查并确诊, 其中OKC 16 例、RC 6 例、UAB 5 例,囊腔的最大直径均>5 cm。 纳入标准:①患者的临床资料完整, 术前和术后定期行口腔曲面体层片检查,且手术标本经过病理组织检查并确诊;②无影响骨组织代谢的系统性疾病;③身体健康,近期无激素类药物服用史;④无活动性中、重度牙周炎等影响颌骨组织代谢的局部疾病;⑤患者自愿配合随访调查,并签署知情同意书。

表1 病例资料的基本特征Table 1 Basic characteristics of patients
1.2 方法
1.2.1治疗方法 手术均采用开窗减压术,选择囊腔表面骨质薄弱的部位,切开黏骨膜、翻瓣,去除部分骨质,打开囊腔。形成直径约1.5 cm 的类圆形开窗口,排出囊液,术后骨腔填塞碘仿纱条,1 周后分次抽出。 用热凝树脂制作阻塞器戴入,避免开窗口闭合,同时,亦便于患者冲洗囊腔。 术后每隔1~2 个月复查1 次, 每次复查均拍摄口腔曲面体层片,根据囊腔的变化调整阻塞器的形态和大小。 组织病理结果:RC 囊腔内衬为无角化的复层鳞状上皮,上皮钉突不规则伸长,纤维囊壁内可见胆固醇结晶;OKC 衬里上皮为较薄的复层鳞状上皮, 可见不全角化,纤维囊壁内可见微小子囊;UAB 囊腔内衬为立方状上皮细胞, 核呈栅栏状排列并远离基底膜。
1.2.2口腔曲面体层片的标准化操作 由专业技术人员拍摄口腔曲面体层片。 拍摄时,患者自然站立,平视正前方,矢状面与地面垂直,眶耳平面与地面平行, 通过光标仪定位眶耳平面和尖牙的位置,进一步调节相关参数。 所有研究对象的曝光条件相同,摄片完成后,以JPG 格式保存图像。 收集所有图像并进行回顾性研究, 所有指标通过Image J 软件测得。
1.2.3图像分析囊腔测量数据 通过术前和术后拍摄的口腔曲面体层片测得初始囊腔和开窗减压术后骨腔的大小,一个标准的病变区域定义为囊腔的最大直径(cm)×最大垂直距离(cm)(图1)。 骨腔缩小速度(cm2/月)=骨腔缩小面积/减压周期。 灰度值测定: 以口腔曲面体层片透射最明显的区域为中心,选择5 个面积为2 mm×2 mm 的正方形区域,测量灰度值(AU),作为病变区域的平均灰度值;测量对侧对称区域的平均灰度值,计算二者之差,进行灰度值的校正;测量重复3 次,取3 次测量结果差值的平均值作为校正灰度值。 术前、术后口腔曲面体层片的校正灰度值均按此法进行,骨密度变化量(AU)=术后校正灰度值-术前校正灰度值,骨密度增加速度=骨密度变化量/减压周期。

图1 测量囊腔的最大直径和最大垂直距离Figure 1 Measuring maximum diameter and vertical distance of the cystic cavity
1.3 统计学分析
测量结果采用SPSS 23.0 统计软件进行分析,检验水准α=0.05。计量资料多个样本均数的多重比较采用单因素方差分析,通过线性回归和相关检验分析相关性。 计量资料在进行方差分析和相关性检验前,分别进行正态性检验和方差齐性检验。
2 结果
OKC、RC 和UAB 的初始囊腔大小分别为(15.20±8.57)、(12.07±1.79)、(14.23±3.83) cm2;减压周期分别为(11.20±6.75)、(9.10±2.86)、(11.44±3.45)个月。 术后随访1~3 年,随访过程中发现颌骨囊性病变随着时间的延长,口腔曲面体层片显示骨腔逐渐缩小,骨密度逐渐增大(图2)。

图2 曲面体层片示下颌骨角化囊肿Figure 2 Panoramic radiographs showing odontogenic keratocyst of mandible
2.1 骨腔大小变化与囊腔病理类型及初始囊腔大小的相关性
2.1.1骨腔大小变化与囊腔病理类型的相关性 囊性病变的类型可以影响骨密度增加速度,OKC、RC和UAB 的骨密度增加速度分别为(1.28±0.88)、(1.68±1.13)、(1.31±0.31)AU/月, 和愈合时间呈线性相关,相关系数分别为r=0.6(P<0.05)、r=0.31(P>0.05)、r=0.56(P>0.05)。OKC、RC 和UAB 术后3、6 个月的校正灰度值变化量和骨密度增加速度不同(图3、表2)。术后3 个月,3 种类型囊性病变骨密度增加速度的差异有统计学意义(P<0.05),RC 的骨密度增加速度>OKC和UAB 组。术后6 个月,3 种类型囊性病变骨密度增加速率的差异无统计学意义(P>0.05)。2.1.2骨腔大小变化与初始囊腔大小的相关性 骨腔大小变化和初始囊腔大小有一定的相关性,初始囊腔大小不同,骨腔缩小速度有显著性差异(P<0.05,表3)。
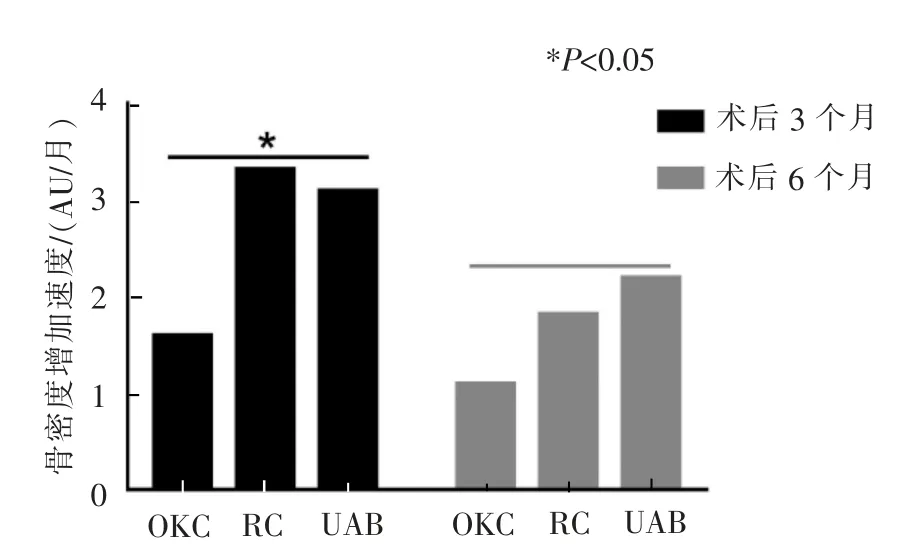
图3 术后3、6 个月时的骨密度增加速度Figure 3 Increase rate of bone mineral densityat 3 and 6 months after surgery

表2 OKC、RC 和UAB 术后3 个月和6 个月时的校正灰值(AU)Table 2 Corrected gray values of odontogenic keratocyst,radicular cyst and monocystic ameloblastoma at 3 and 6 months after decompression(AU)

表3 不同初始囊腔面积的骨腔缩小速度Table 3 Comparison of bone cavity shrinkage rate among groups with different initial size
2.2 骨密度的变化与初始囊腔大小及囊腔病理类型的相关性
骨密度的变化与初始囊腔大小有一定的相关性(P<0.05)。骨密度的变化与囊性病变的类型相关,开窗减压术后,3 种类型囊性病变的骨密度增加速度不同,OKC、RC 和UAB的骨密度增加速度分别为(1.48±0.89)、(2.61±1.19)、(3.11±1.32) AU/月,差异有统计学意义(P<0.05,图4)。

图4 3 种类型颌骨囊性病变骨密度增加速度Figure 4 The increase rate of bone mineral density of the three types of jaw cystic lesions
2.3 骨腔大小变化和年龄的相关性
年龄对3 种类型囊性病变的骨质形成速度无明显影响(P>0.05),各年龄组的骨腔缩小速度不同,差异无统计学意义(P>0.05,表4)。
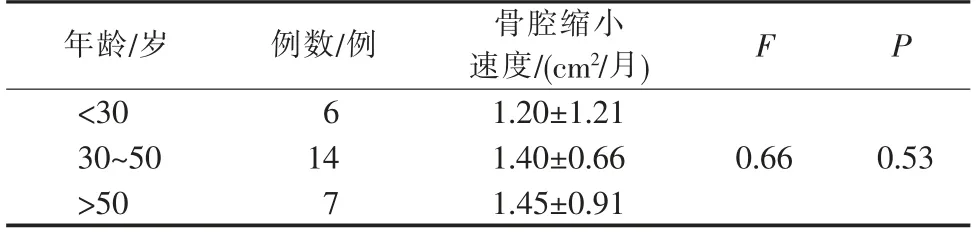
表4 各年龄组骨腔缩小速度比较Table 4 Comparison of bone cavity shrinkage rate in different age groups
3 讨论
颌骨囊性病变在临床表现和影像学特征等方面具有相似性,对于OKC 和UAB 的诊断、治疗方式和病理分型等的认识尚未达成统一[5]。 目前,治疗颌骨囊性病变的主要手术方式有骨部分切除术、开窗减压术和刮治术。 骨部分切除术可以最大限度地保证手术的彻底性,降低复发率,但是术中可能损伤邻近的重要结构, 如果同期未行骨移植术可能导致面部畸形。 当考虑功能或美容问题时,开窗减压术是最有效的治疗方法[6]。 通过在囊肿表面开窗,引流囊腔内容物,释放囊腔内压力,促进新骨形成,其有效性和安全性受到认可[7]。 此外,囊内流体静压、渗透压增高,以及囊内物质如前列腺素、胶原酶、白细胞介素(interleukin-1, IL-1)、金属基质蛋白酶等导致邻近骨质吸收使骨腔增大[8]。 开窗减压术后,上皮细胞表达IL-α 显著下调,这有利于囊腔缩小。 囊液排出,囊内流体静压和渗透压急剧降低,囊内前列腺素、胶原酶、IL-1、金属基质蛋白酶等物质明显减少,颌骨自身的修复能力使骨腔逐渐缩小甚至消失。 同时,衬里上皮的厚度增加,甚至出现向正常口腔上皮转变的趋势[6-7,9-10]。 本组病例通过口腔曲面体层片追踪观察可见,所有病例的骨腔逐渐缩小,骨密度逐渐增加。
学者们对开窗后骨腔缩小速度的观察结果大致相同。 有学者报道囊肿在开窗术后1、3、6 个月的骨密度分别比术前增加22.42%、46.07%和64.69%;术后1 个月囊肿体积缩小19.05%, 术后3 个月缩小55.62%,术后6 个月缩小79.67%;术后3 个月骨密度增加,囊肿体积缩小较术后6 个月明显[11]。有学者的研究得出, 开窗减压后103 d、270 d 和727 d,OKC 体积减少25%、50%和75%[12]。通常认为第1年的愈合速度较快,第2 年逐渐减少,但在第2 年结束时几乎愈合,这与我们的观察结果类似。 病理类型、 初始囊腔大小和患者的年龄等因素可能影响囊性病变骨腔缩小速度,但目前未有明确的结论。有学者观察了OKC、DC 和UAB 等囊性肿物开窗减压后骨腔变化, 认为不同病理类型间缩小速度无差异[13-14]。 但有的学者认为不同病理类型的颌骨囊性病变, 骨腔缩小速度不同,DC 开窗减压后骨腔愈合速度比OKC 和UAB 更快[12,15-17]。 本研究结果显示,RC 的骨腔愈合速度大于OKC 和UAB 组,这可能与OKC、UAB 囊液中含有较多的促破骨作用的物质相关[8,18]。
囊性肿物初始囊腔的大小是影响开窗后骨腔缩小速度和骨密度改变的另一个因素。 有学者的研究表明,不同初始囊腔大小的OKC 和RC 骨腔缩小速度有差异, 初始囊腔面积越大, 骨腔缩小速度愈快[17]。但大骨腔缺损比小骨腔缺损的骨再生慢,骨密度增高相对小,12 个月后,小骨腔缺损(20~30 mm)的最终骨密度为97%,大骨腔缺损(30~50 mm)的最终骨密度为84%[3,19]。本研究中,比较不同初始囊腔面积的骨腔缩小速度,差异有统计学意义。 患者年龄对囊性肿物开窗后骨腔缩小速度的影响有不同的结论。 有的学者认为患者年龄不是影响因素[13,16],但另一些学者认为患者年龄的增长对愈合有负相关性[4,19]。研究表明,随着患者年龄的增长,下颌骨缺损的自发性骨再生减少,特别是在33 岁之后[10]。因此,开窗减压术更适合年轻患者[2]。 但本研究结果表明,年龄对患者术后骨腔缩小速度的影响无显著性差异,可能需要大样本进一步研究。
虽然双能X 线骨密度仪测量腰椎、股骨的骨密度是用来诊断骨质疏松症的标准技术,但颌骨解剖形态较复杂,应用该技术测量颌骨骨密度的变化有一定的局限性。 随着影像学技术的发展,越来越多的研究发现通过灰度值反映骨密度变化与金标准之间有高度一致性[20-21]。 尽管应用CT 或CBCT 评估囊性病变和术后骨再生是一种更精确的方法,对评估囊肿内体积的减少并观察骨质增加的情况非常有用[11,22]。 但有学者认为,从生物学和经济学的角度来看,它太昂贵,不能常规使用。 用计算机辅助方法结合曲面体层片评价愈合过程的结果与CT 结果基本一致[11],我们的结果也支持这个观点。曲面体层片可以观察开窗减压术后囊腔的改变, 能指导临床工作。
综上所述, 尽管对影响骨腔缩小速度的因素仍有争论, 但开窗减压术治疗大型颌骨囊性病变的有效性和低复发率目前已逐步趋于共识, 并具有减少损伤和保持患者外形的优点[2,4,7-8],已被广泛应用。

