3D-CTA与3D-DSA在破裂脑动脉瘤蛛网膜下腔出血介入治疗中的效果研究
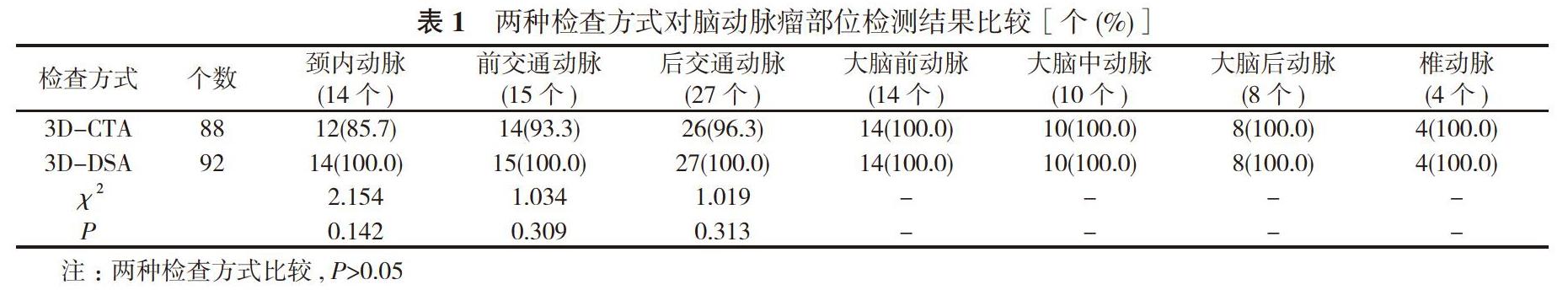
蔡洁波 罗武锋 蔡跃豪
[摘要]目的探讨破裂脑动脉瘤蛛网膜下腔出血介人治疗中三维计算机断层摄影血管造影(3D-CTA)与三维数字减影血管造影(3D-DSA)的应用效果。方法选取90例破裂脑动脉瘤蛛网膜下腔出血患者作为研究对象,所有患者分别实施3D-CTA、3D-DSA检查,均进行介入治疗。比较3D-CTA与3D-DSA的诊断效果,分析3D-CTA检查的诊断符合率;比较两种检查方式对脑动脉瘤部位、形态、大小的检测情况;评定介人治疗的效果。结果90例患者实施3D-DSA检查确诊为破裂脑动脉瘤蛛网膜下腔出血87例,87例破裂脑动脉瘤蛛网膜下腔出血患者中共检出动脉瘤92个;实施3D-CTA检查共检出动脉瘤90个(其中误诊2个),漏诊2个,诊断符合率为95.7%(88/92)。3D-CTA与3D-DSA对各部位脑动脉瘤检出率比较,差异无统计学意义(P>0.05)。3D-CTA与3D-DSA对脑动脉瘤形态分级结果比较,差异无统计学意义(P>0.05)。3D-DSA对直径<3mm的脑动脉瘤检出率100.0%显著高于3D-CTA的83.3%,差异有统计学意义(P<0.05)。92个动脉瘤实施介人治疗后Raymond分级:1级84个,2级8个。结论在破裂脑动脉瘤蛛网膜下腔出血介人治疗中运用3D-CTA对病灶部位、形态的诊断结果与3D-DSA相当,且具有无创性,但对微小病灶不如3D-DSA,临床需根据实际状况合理选用,辅助患者的介人治疗。
[关键词]蛛网膜下腔出血;破裂脑动脉瘤;介人治疗;三维数字减影血管造影;三维计算机断层摄影血管造影
DOI:10.14163/j.cnki.11-5547/r.2020.05.014
脑动脉瘤是较为常见的颅脑疾病,是指脑动脉内腔出现局限性异常扩大,使动脉壁呈现瘤状突出的状态。脑动脉瘤主要因脑动脉腔内压力增高、脑动脉管壁局部先天性缺陷引起,脑动脉瘤一旦破裂将引起患者出现蛛网膜下腔出血,其也是引起蛛网膜下腔出血的主要诱因[1]。脑动脉瘤发生后将直接影响患者颅脑血供状况,影响脑血液灌注,处理不及时将引起颅脑损伤,甚至危及生命安全,病死风险较高,因此加强对脑动脉瘤的早期诊断,及早控制出血状况在改善患者预后中具有重要意义。三维数字减影血管造影(three-dimensional digital subtraction angiography,3D-DSA)是目前诊断脑动脉瘤的常用手段,也是诊断的金标准,其诊断效果良好,但诊断费用较高,属于侵入性操作,限制了临床运用[2]。三维计算机断层摄影血管造影(three-dimensional computed tomography angiography,3D-CTA)是目前脑动脉瘤诊断的新型手段,其检测过程具有无创性,患者接受程度较高介,人治疗是临床治疗脑动脉瘤的常用手段,为明确3D-CTA与3D-DSA在.脑动脉瘤诊断和治疗中的运用效果,本研究对2018年2月~2019年1月本院神经外科90例破裂脑动脉瘤蛛网膜下腔出血患者实施了3D-CTA及3D-DSA检查,并以检查结果指导破裂脑动脉瘤患者的介入治疗,报告如下。
1资料与方法
1.1一般资料选取2018年2月~2019年1月本院神经外科90例破裂脑动脉瘤蛛网膜下腔出血患者作为研究对象,患者年龄20~75岁,平均年龄(45.5+11.7)岁;其中男49例,女41例;临床表现:头痛35例,恶心呕吐24例,意识障碍.31例;单侧眼神经麻痹10例,单侧肢体麻木8例。此课题经伦理委员会批准。
1.2纳入及排除标准納人标准:实施CT检查确诊存在蛛网膜下腔出血者;一般资料完整者;患者或家属了解研究并签署知情同意书。排除标准:3D-CTA及3D-DSA检查禁忌者;存在其他颅内占位性病变者;近期存在脑外伤者;其他严重组织、器官、系统病变者;孕期及哺乳期者;精神障碍及检查配合度较差者。
1.3方法
1.3.1检查方法所有患者均实施3D-CTA与3D-DSA检查。①3D-CTA检查:采取SOMATOM Force双源CT,先进行常规平扫,患者采取平卧位,头放在支架上,将OM线作为基线,管电压为110kV,管电流为200mA,螺距设为1.2mm,层厚设为0.6mm,FOV为2cm,矩阵为512x512,常规平扫后先从肘静脉留置针注射生理盐水20ml,监测管道是否通畅,再高压注射50ml碘佛醇,最后注射45ml生理盐水冲管,以上液体均以5ml/s速度注射,随后确定延迟扫描时间,再固定患者头部,注射80ml对比剂+20ml生理盐水,对主动脉弓层面到颅顶部位实施扫描,扫描结束后将图像传至后期工作站,重建层距0.3mm,层厚为0.625mm,对图像进行最大密度投影、多平面重建、容积重建等处理,确定病灶部位、大小、形态、病灶周边组织结构状况等信息。②3D-DSA检查:取飞利浦FD20大平板血管造影机及配套高压注射器,对患者进行股动脉Seldinger术穿刺,置人6F导管鞘,将5F单弯造影管向椎动脉、颈内动脉分导,随后使用高压注射器注人碘佛醇,其中椎动脉注射剂量为5ml,注射速度为3ml/s,颈内动脉分别为7ml、5ml/s。注射结束后实施正位、侧位摄片,旋转C臂机,采集连续信号,速度为40帧/s,采集图像后传至后期1工作站,实施重建。
1.3.2治疗方法将3D-DSA检查结果作为金标准,根据检查结果对患者实施介人治疗,确定实际动脉瘤部位及形态、最佳角度及路径,将微导管送人瘤腔,根据动脉瘤实际直径为患者进行合适的弹簧圈栓塞。
1.4观察指标及判定标准
1.4.1诊断符合率。
1.4.2脑动脉瘤部位、形态、大小的检测情况脑动脉瘤形态可分为I、II、I级。I级:形态欠规则,瘤颈测量难度大;II级:动脉瘤形态与周边关系显像欠佳,瘤颈精准测量难度大;级:动脉瘤形态与周边关系显像良好,瘤颈可精准测量[4]。
1.4.3介人治疗效果根据血管造影Raymond分级判定治疗效果,以栓塞致密、完全栓塞为1级;以瘤体栓塞致密,但瘤颈残留为2级;以瘤体存在残留为3级[5]
1.5统计学方法采用SPSS22.0统计学软件进行数据统计分析。计数资料以率(%)表示,采用x2检验;等级资料采用秩和检验。P<0.05表示差异具有统计学意义。
2结果
2.1诊断符合率90例患者实施3D-DSA检查确诊为破裂.脑动脉瘤蛛网膜下腔出血87例,87例破裂脑动脉瘤蛛网膜下腔出血患者中共检出动脉瘤92个;实施3D-CTA检查共检出动脉瘤90个(其中误诊2个),漏诊2个,诊断符合率为95.7%(88/92)。
2.2两种检查方式对脑动脉瘤部位检测结果比较3D-CTA与3D-DSA对各部位脑动脉瘤检出率比较,差异无统计学意义(P>0.05)。见表1。
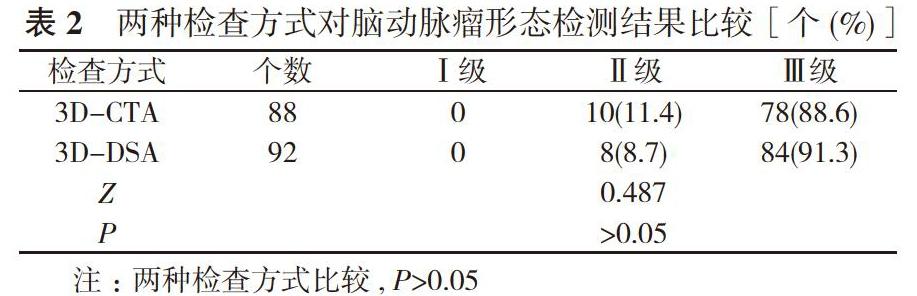
2.3两种检查方式对脑动脉瘤形态检测结果比较3D-CTA与3D-DSA对脑动脉瘤形态分级结果比较,差异无统计学意义(P>0.05)。见表2。
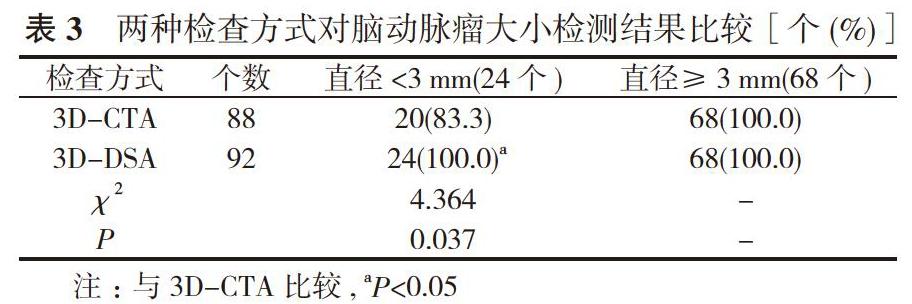
2.4两种检查方式对脑动脉瘤大小检测结果比较3D-DSA对直径<3mm的脑动脉瘤检出率100.0%显著高于3D-CTA的83..3%,差异有统计学意义(P<0.05)。见表3。
2.5介人治疗效果92个动脉瘤实施介人治疗后Raymond分级:1级84个,2级8个。
3討论
脑动脉瘤破裂后常引起蛛网膜下腔出血。加强对患者的早期诊断可及早控制病情,减轻患者脑损伤,从而改善预后。介人治疗在动脉瘤治疗过程中运用广泛,可达到快速止血效果,但在介入治疗前也需明确患者实际病情[6]。因此如何提升脑动脉瘤破裂的诊断效果是临床研究的重点问题。3D-DSA检查是脑动脉瘤诊断的金标准,其主要通过动态显现血流状况来辅助血管病变诊断。实施3D-DSA检查可清晰显现动脉瘤部位、形态、大小等信息,可为脑动脉瘤介人栓塞治疗过程提供有效的依据;且3D-DSA检查可获得立体图像,检查时可随意放大图像,充分显示瘤体、瘤颈状况;此外,该检测方式还可以用于患者栓塞后效果评定。但3D-DSA检查引起的创伤不可忽视,其检查时存在出血、血管痉挛、永久性神经功能障碍风险,且诊断费用高,对操作技术要求较高[7,8]。3D-CTA是颅内血管检查的无创手段,其可通过三维重建过程提高图像质量,可清晰显示动脉瘤三维立体解剖结构,了解病灶与周边结构的关系,具有良好的空间分辨率,检测过程操作简单,对危重患者仍适用(9.10。。本研究结果显示,90例患者实施3D-DSA检查确诊为破裂脑动脉瘤蛛网膜下腔出血87例,87例破裂脑动脉瘤蛛网膜下腔出血患者中共检出动脉瘤92个;实施3D-CTA检查共检出动脉瘤90个(其中误诊2个),漏诊2个,诊断符合率为95.7%(88/92)。3D-CTA与3D-DSA对各部位脑动脉瘤检出率比较,差异无统计学意义(P>0.05)。3D-CTA与3D-DSA对脑动脉瘤形态分级结果比较,差异无统计学意义(P>0.05)。3D-DSA对直径<3mm的脑动脉瘤检出率100.0%显著高于3D-CTA的.83.3%,差异有统计学意义(P<0.05)。分析原因可能是实施3D-CTA检查对小穿支血管显像效果不大,且其后期处理需进行图像裁剪,导致易漏诊小病灶[11,12]。
综上所述,在破裂脑动脉瘤蛛网膜下腔出血介入治疗中运用3D-CTA对病灶部位、形态的诊断结果与3D-DSA相当,且具有无创性,但对微小病灶不如3D-DSA,临床需根据实际状况合理选用,辅助患者的介入治疗。
参考文献
[1]林宇佳,廖政贤,谢锋,等.3D-CTA与3D-DSA对颅内小动脉瘤诊断价值比较.河北医药,2018,40(5):698-701.
[2]宋泽,张小兵,任洪清,等.3D-DSA与3D-CTA在颅内动脉瘤诊断中的价值.江苏医药,2016,42(24):2729-2731.
[3]李建,刘惠祥,沈鸟松,等.3D-CTA和3D-DSA在自发性蛛网膜下腔出血早期影像诊断的应用.江苏医药,2018,44(6):655-658.
[4]潘光朗.3D-DSA与3D-CTA对颅内动脉瘤患者诊断价值分析.湖北民族学院学报(医学版),2017,34(34):76.
[5]刘秋成,廖华,高峰,等.急诊超早期介人栓塞治疗破裂颅内动脉瘤的临床研究.河北医药,2018,40(6):853-856.
[6]徐耀端,尚子奎,黄维鑫,等.D-CTA与3D-DSA检查在脑动脉瘤显微夹闭术中的评估价值.中华神经外科疾病研究杂志,2018,17(2):122-125.
[7]负红雨,刘海涛,吴琼,等.不同方式诊断脑动脉瘤的效果对比(DE-CTA、2D-DSA、3DDCE-MRA).中国数字医学,2017,12(4):85-87.
[8]杜希剑,余开湖,章凯敏,等.DSA应用于颅内复杂动脉瘤介入杂交手术中的临床价值.中国CT和MRI杂志,2016,14(5):23-25.
[9]周路球,娄明武,陈国昌,等.640层3D-CTA联合3D打印脑动脉瘤成像的临床价值.南方医科大学学报,2017,37(9):1222-1227.
[10]齐星亮,刘佳林,宋丹丹,等.3D-CTA与3D-DSA对颅内动脉瘤评价的对比研究.中国医学装备,2017,14(5):52-55.
[11]杨威威,郑传胜,梁奕,等.320排动态容积CT血管成像诊断颅内动脉瘤的价值.医学影像学杂志,2018,28(5):706-709.
[12]闵晓黎,曹毅,何敬,等.数字减影血管造影联合CT血管成像对颅内动脉瘤的诊治探讨.中国CT和MRI杂志,2017,15(2):36-38,65.
[收稿日期:2019-09-29]

