替罗非班诱导的极重度血小板减少症1 例
钟丹,吴斌
(1.湖北中医药大学昙华林校区,湖北 武汉 430060;2.湖北省中医院,湖北 武汉 430073)
替罗非班是一类膜糖蛋白Ⅱb/Ⅲa受体拮抗剂(GPI),主要用于抗血小板聚集的治疗,在临床使用过程中,存在血小板减少的风险,但较少发生。现对临床少见的1 例替罗非班诱导的血小板减少症进行详尽分析,望能为临床工作者提供参考。
1 临床资料
患者,方某,女,49 岁,主因“间断性胸痛5年,再发加重5天”于2018年12月18日门诊就诊。胸腹部CT示:腹主动脉夹层可疑;心肌梗死标志物三项:心肌肌钙蛋白I(cTnI)0.802 ng/mL,肌酸激酶同工酶(CK-MB)5.02 ng/mL,肌红蛋白(MYO)550 ng/mL;血常规:血小板(PLT)174×109/L,红细胞(RBC)2.99×1012/L,血红蛋白(HGB)62.0 g/L;生化示:甘油三酯(TG)5.01 mmol/L,血清总胆固醇(TC)5.71 mmol/L,肌酐(Cr)120 μmol/L;肾小球滤过率(eGFR):46.6 mL·min-1·1.73 m-2;心电图(见图1)提示:ST段显著下移,T波倒置。患者既往有双侧肾动脉狭窄、右肾动脉支架植入病史(入院前已停用阿司匹林、氯吡格雷药物1年余)、甲状腺功能减退症(简称甲减)(现口服左甲状腺素钠片

图1 门诊心电图可见T波倒置
50 μg,每日1次)。入院时患者胸痛不缓解,生命体征平稳。入院诊断如下。胸痛(待查):非ST段抬高型心肌梗死?主动脉夹层?右肾动脉支架植入术后状态;慢性肾脏病3期;高脂血症;甲状腺功能减退症。
入院后急查胸腹主动脉血管造影提示:主动脉弓区、腹主动脉及双髂总动脉粥样硬化,排除主动脉夹层。遂予阿司匹林100 mg,口服,每日1次;氯吡格雷75 mg,口服,每日1次;立普妥20 mg,口服,每日1次;欣康40 mg,口服,每日1次;倍他乐克23.75 mg,口服,每日1次;硝酸甘油持续静脉滴注。第2天患者胸痛缓解,第3天行冠脉造影(CAG)示:前降支(LAD)中段次全闭塞,回旋支(LCX)远段次全闭塞,右冠状动脉(RCA)中段全闭,经家属同意后行经皮冠状动脉介入手术(PCI),后于LAD狭窄处植入2.75 mm×23 mm支架一枚,术中共用肝素9 000 U,术后常规予替罗非班注射液(100 mL∶5 mg),以4 mL/h的速度泵入(12月20日11:53开始)。术后第1天查房可见右手桡动脉穿刺处周围皮肤青紫,口腔可见血泡,诉胸部不适。查体见右手上臂可触及1个1 cm×2 cm硬结,立即停用替罗非班组液体(12月21日7:51);即查血常规提示:PLT为1.0×109/L(12月21日16:56),RBC为2.76×1012/L,HGB为76.0 g/L,遂诊断为极重度血小板减少症,后输注血小板1人份。术后第2天查血常规示:PLT为8.0×109/L,RBC为2.53×1012/L,HGB为69.0 g/L,凝血功能未见异常。后续继续给予阿司匹林100 mg,口服,每日1次;氯吡格雷75 mg,口服,每日1次。此后密切关注血小板变化情况(见图2)。在输注血小板后患者右手上臂硬结逐渐消失,淤青范围逐渐缩小,口腔血泡消失;输注血小板第7天后,复查血小板已恢复正常。12月18日—12月28日监测主要血液指标变化情况见表1。提示:凝血功能、肝功能均未见明显异常(其中12月20日是术前,12月21日是术后)。
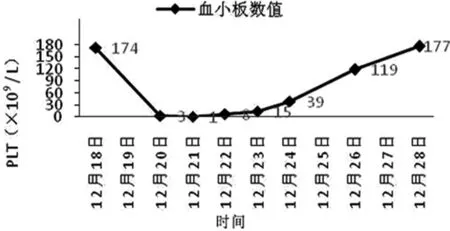
图2 患者住院期间PLT变化情况
2 讨 论
2.1 血小板减少原因
按照血小板值可将血小板减少分为轻度[血小板(50~100)×109/L]、中度[血小板(20~50)×109/L]、重度(血小板<20×109/L)[1]。当血小板>50×109/L时,患者很少有症状;血小板30~50×109/L时会有紫癜的表现;血小板在10~30×109/L时则可能导致出血;当血小板低于5×109/L时就极易出现自发性出血事件,导致严重后果[2]。
临床上导致血小板减少的原因纷繁复杂,大致可分为原发免疫性与继发性。继发性的原因包括药物、感染、病毒、免疫相关性疾病、疫苗接种及移植术后等[3]。但在确诊血小板减少症前应先排除假性血小板减少症。假性血小板减少症是指一种由于抗凝剂导致的低自动血小板计数,更换一种抗凝剂即可鉴别[4]。结合该患者既往病史与临床治疗综合分析,考虑此次血小板减少原因为药物诱导的继发性血小板减少症(DITP)。该患者治疗过程中能够引起血小板减少的药物有阿司匹林、氯吡格雷、替罗非班、肝素;患者既往服用阿司匹林和氯吡格雷时未出现血小板减少及出血情况,且阿司匹林、氯吡格雷引起的血小板减少多在使用药物后的1~2周,因此可排除口服抗血小板药物导致的血小板减少。
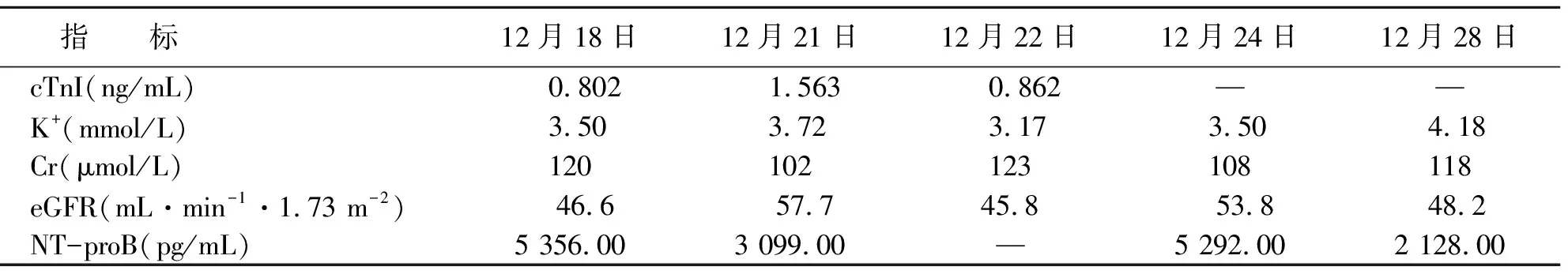
表1 患者住院期间主要血液指标的变化情况
肝素诱导的血小板减少症(HIT)主要有两种类型,Ⅰ型主要发生在使用肝素后的1~4 d,常表现为血小板一过性轻度降低,不需要特殊处理;Ⅱ型血小板减少一般多发生在4~14 d,多与血小板释放的血小板第4因子(PF4)与肝素自身抗体结合形成有关[5-7]。HIT还可根据血小板减少发生的时间分为典型的HIT和速发型HIT,前者通常发生在首次使用肝素后的5~10 d;后者常在应用肝素24 h内发生,多见于过去100 d之内有过肝素暴露史,且血中存在HIT抗体,再次接触肝素24 h内出现的血小板减少[8]。该患者血小板减少出现在使用肝素后的1 d之内,可考虑为速发型的HIT,但该患者近3个月内未使用过肝素,并且对该患者进行Warkeyntin’s 4Ts评分,总分为1分,所以基本可以排除HIT。临床上对于确诊替罗非班导致的血小板减少症(GIT)多为排除性诊断过程,该患者在排除其他药物原因导致的血小板减少后,最终可明确诊断为GIT。
2.2 替罗非班作用机制及特点
替罗非班是一种非肽类小分子纤维蛋白原受体GPⅡb/Ⅲa的拮抗剂(GPI),起效迅速,半衰期短,主要通过阻断血小板聚集的最终共同途径起作用,其抗血小板、抗血栓作用最强,同时出血的不良反应也最大[9]。有研究认为替罗非班导致的血小板减少可能是由人体内天然存在的抗体引起,通过特异性配体模拟物识别GPⅡb-Ⅲa,使其构象发生变化,从而导致血小板减少[10]。GIT发生时间多在1~24 h,发病急,容易导致鼻腔、皮肤及内脏出血,且血小板多小于20×109/L[11]。
2.3 替罗非班诱导血小板减少症的处理
替罗非班诱导血小板减少症的治疗具体可根据患者血小板下降情况及有无活动性出血来选择不同的治疗方法。一旦确诊为GIT,应立即停用替罗非班。当有活动性出血或者血小板<20×109/L时建议输注血小板,并且可以给予丙种球蛋白或糖皮质激素冲击治疗。但对于没有活动性出血的患者,建议血小板<10×109/L时输注血小板[12-13]。其他容易导致血小板降低的药物是否需要停用可在评估患者出血与血栓风险后决定。
综上所述,为防止该患者PCI术后支架内血栓形成,治疗过程中一直使用双抗(CRUSADE评分为中危),只是在停用替罗非班后密切观察患者出血情况并监测血小板计数;在输注血小板后,患者出血情况逐渐好转,血小板计数也逐渐恢复正常。邱景伟等[14]对1 368 例应用替罗非班治疗的急性冠脉综合征患者进行分析后发现GIT的总发生率为1.9%,轻度、重度、极重度GIT发生率分别为1.2%,0.5%和0.2%,一般在替罗非班停药后平均2.1 d血小板计数可恢复。从以上数据来看,GIT发生率很小,但不可掉以轻心。在使用容易导致血小板减少的药物时,一定要注意评估患者出血与血栓的风险,权衡利弊后,谨慎选择药物[15]。对于PCI术后短时间内出现的血小板减少症,需要及时确诊并处理,以避免不良事件的发生。

