抗原交叉反应对新型冠状病毒血清特异性抗体检测的影响
邹明园,吴国球,2
(1.东南大学医学院,南京210009;2.东南大学附属中大医院检验科,南京210009)
自2019年12月底武汉暴发新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)疫情以来,全球累计报告的确诊病例已超过10万例,随着疫情升级,目前已蔓延至除南极洲以外的所有大洲。此次COVID-19是由新型冠状病毒(SARS-CoV-2)引起的以肺部病变为主的新发传染病,也可引起消化系统和神经系统的损伤,严重者可导致死亡[1]。COVID-19主要经呼吸道飞沫和密切接触传播。SARS-CoV-2感染的患者,包括无症状感染者均为传染源,且人群普遍易感[2]。故对SARS-CoV-2感染者及时隔离,是阻止疫情蔓延的关键。然而,根据目前流行病学数据,COVID-19的潜伏期为1~14 d,多为3~7 d[3]。轻、中症患者早期临床表现缺乏特异性,以上呼吸道症状(发热、干咳、乏力)为主[1,4]。因此,很难从临床表现对COVID-19和普通感冒(上感)或流行性感冒(流感)进行鉴别诊断。此外,春季为上感和流感的高发季节,大量的上感、流感患者加大了COVID-19的诊断难度。
2020年3月3日发布的《新型冠状病毒肺炎诊疗方案(试行第七版)》(以下简称“第七版方案”)[5],新增加了抗体血清学检测作为诊断病毒感染确诊的另一关键证据。而此前的版本均以实时荧光RT-PCR检测SARS-CoV-2核酸阳性为COVID-19疑似病例的确诊依据。抗体血清学检测与核酸检测相比,操作相对简便,可实现自动化、大批量分析,且无需对患者进行咽拭子采样,可降低医护人员暴露风险[6-7]。然而,对于抗体血清学检测作为COVID-19疑似病例的确诊依据可能会受其他亚型冠状病毒的影响,而造成假阳性增加。为探讨该问题,本文针对SARS-CoV-2的生物学特征、抗体产生的特点、抗体检测的方法以及检测结果的影响因素等方面进行讨论。
1 SARS-CoV-2的命名及生物学特征
冠状病毒是一个大型病毒家族,根据血清型和基因组特点,冠状病毒亚科被分为α、β、γ和δ 4个属,而α与β属只会感染哺乳动物,γ与δ属则主要感染禽类[8]。冠状病毒是普通感冒的主要病原之一,迄今为止,共确认了7种能引起人类感染的冠状病毒亚型,即人冠状病毒229E型(human coronavirus 229E,hCoV-229E)、人冠状病毒NL63型(hCoV-NL63)、人冠状病毒OC43型(hCoV-OC43)、人冠状病毒HKU1型(hCoV-HKU1)、严重急性呼吸综合征冠状病毒(severe acute respiratory syndrome coronavirus,SARS-CoV)、中东呼吸综合征冠状病毒(Middle East respiratory syndrome coronavirus,MERS-CoV)以及此次发现的SARS-CoV-2。除hCoV-229E和hCoV-NL63为α属外,其余5种均为β属。其中,hCoV-229E、hCoV-OC43、hCoV-NL63和hCoV-HKU1致病性相对较弱,在人群中持续存在,分布于全世界各个地区,常于冬季和早春引起人呼吸道感染系列症状,包括高发病率的肺炎和支气管炎。
2 SARS-CoV-2抗体检测原理
第七版方案明确,如果疑似病例的血清SARS-CoV-2特异性IgM抗体和IgG抗体阳性,以及血清SARS-CoV-2特异性IgG抗体由阴性转为阳性或恢复期较急性期4倍及以上升高,则可被确诊为COVID-19病例。一般情况下,IgM抗体在病毒感染早期,约在感染病毒后1周出现,是急性期感染的诊断指标,但浓度相对较低、维持时间短、亲和力较低。IgG抗体约在感染病毒后3周出现,并在血液循环中较长时间存在,且抗体滴度有一个持续增高的过程,故血清IgG阳性提示感染中后期或既往感染。
冠状病毒至少编码4种结构蛋白:棘突蛋白(spike protein,S蛋白)、小包膜糖蛋白(envelope protein,E蛋白)、膜糖蛋白(membrane protein,M蛋白)以及核衣壳蛋白(nucleocapsid protein,N蛋白)。抗体检测的特异性主要与抗原位点的选择有关,N蛋白和S蛋白是SARS-CoV-2检测的主要抗原位点。利用抗原与抗体特异性结合的原理,可通过抗原检测抗体的存在。截至2020年3月7日,国家药品监督管理局共批准SARS-CoV-2抗体检测试剂5个。采用的检测方法主要有胶体金法和化学发光法,见表1。

表1 目前已获批上市的新冠病毒抗体检测试剂
3 免疫交叉反应对SARS-CoV-2抗体检测的影响
目前已有大量研究提示,不同种冠状病毒N蛋白或S蛋白存在免疫交叉反应[9-13]。Shao等[9]通过western blot分析提示,α属的hCoV-229E和hCoV-NL63的N蛋白存在免疫交叉反应。Dijkman等[11]也通过N蛋白竞争性酶联免疫吸附试验分析证实β属hCoV-OC43与hCoV-HKU1存在免疫交叉反应。且冠状病毒的N蛋白和S蛋白的免疫交叉反应不仅存在亚属内,也存在于不同亚属间,如SARS-CoV与hCoV-229E、hCoV-NL63也可能存在N蛋白和S蛋白的免疫交叉反应[12-13]。因此,SARS-CoV-2抗体检测可受其他种类冠状病毒的影响,可能具有一定的假阳性率,但还需在临床检测中进一步证实。尤其是COVID-19暴发于上感流行季节,大量的hCoV-229E、hCoV-OC43、hCoV-NL63和hCoV-HKU1病毒感染引起的上感患者可影响SARS-CoV-2抗体的检测结果。
本课题组从NCBI GenBank数据库中获取7种冠状病毒N蛋白、S蛋白的氨基酸序列,用DNAStar软件对7种冠状病毒N蛋白和S蛋白的氨基酸序列进行同源性分析及绘制同源性树状图。N蛋白同源性分析结果显示与SARS-CoV-2相似性最高的是同为β亚属的SARS-CoV,相似指数为90%;最低的是α亚属的hCoV-229E,相似指数为24.1%,见表2。根据Woo等[13]的报道,即便是相似指数仅为23.2%的SARS-CoV,与hCoV-229E都可出现N蛋白的交叉反应。而SARS-CoV-1与另外6种冠状病毒的相似指数均在24.1%以上。7种冠状病毒N蛋白的系统进化树分析结果如图1A所示,与SARS-CoV-2最为接近的是SARS-CoV,该结果与表2同源性分析结果基本相符。同样地,7种冠状病毒S蛋白分析显示,SARS-CoV-2与另外6种冠状病毒的相似指数均在29.3%以上,其中同源性最高的是SARS-CoV,相似指数为75.3%,见表3;系统进化树分析结果显示,SARS-CoV-2与hCoV-229E和SARS-CoV可归为一大类,见图1B。上述结果提示,基于N或S蛋白的抗体血清学检测,可能受其他冠状病毒感染影响出现交叉反应而导致假阳性结果。
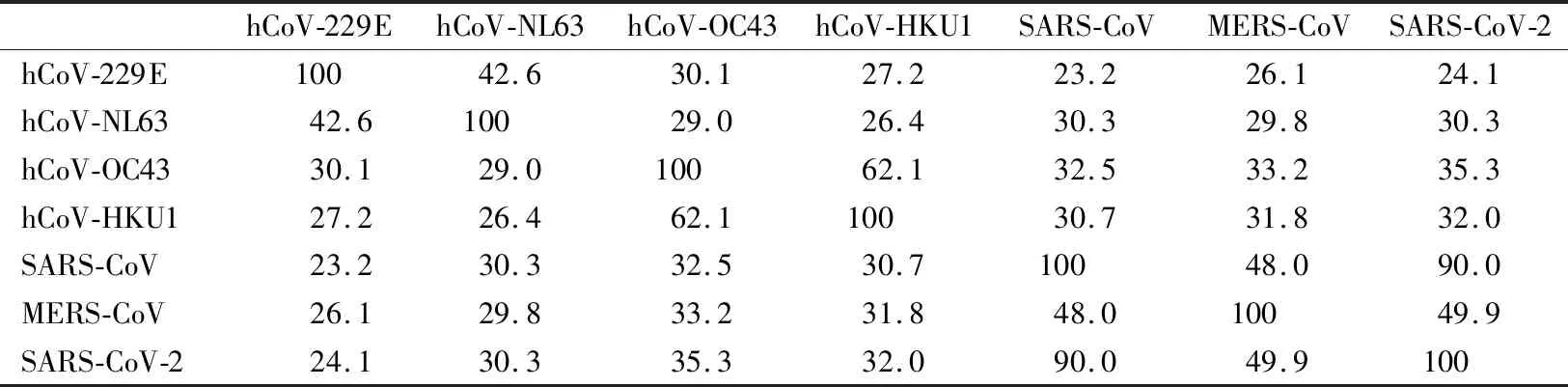
表2 7种冠状病毒间N蛋白氨基酸序列的同源性(%)

表3 7种冠状病毒间S蛋白氨基酸序列的同源性(%)

图1 7种冠状病毒N蛋白(A)与S蛋白(B)系统进化树分析
4 结语
综上所述,核酸检测是病毒存在的直接证据,而抗体检测则是间接证据,抗体联合核酸检测可能有助于进一步提高新型冠状病毒感染的检出率。在建立抗体检测方法时,应尽可能考虑选择特异性抗原表位(线性表位),同时也应考虑空间表位对检测的影响,以最大限度减少交叉反应。由于目前批准的抗体(IgM/IgG)检测试剂盒多为应急审批,未经过严格的特异性(与其他冠状病毒的交叉反应)测试,也未经过临床验证;此外,类风湿因子、嗜异性抗体、补体以及外源性干扰等因素也可能造成试验结果的假阳性。因此,若抗体检测阳性时,应该动态检测抗体滴度,结合临床和核酸检测结果进行鉴别诊断,以排除其他冠状病毒感染的可能性。
——系统分类与检索*

